甲状腺と糖尿病 [日本甲状腺学会認定 甲状腺専門医 橋本病 バセドウ病 動脈硬化 甲状腺超音波エコー検査 甲状腺機能低下症 長崎甲状腺クリニック 大阪]
甲状腺:専門の検査/治療/知見① 橋本病 バセドウ病 甲状腺エコー 長崎甲状腺クリニック大阪
甲状腺専門の長崎甲状腺クリニック(大阪府大阪市東住吉区)院長が海外・国内論文に眼を通して得た知見、院長自身が大阪市立大学(現、大阪公立大学) 代謝内分泌内科(内分泌骨リ科)で得た知識・経験・行った研究、甲状腺学会で入手した知見です。
長崎甲状腺クリニック(大阪)以外の写真・図表はPubMed等において学術目的で使用可能なもの(Creative Commons License)、public health目的で官公庁・非営利団体等が公表したものを一部改変しています。引用元に感謝いたします。尚、本ページは長崎甲状腺クリニック(大阪)の経費で非営利的に運営されており、広告収入は一切得ておりません。
甲状腺・動脈硬化・内分泌代謝・糖尿病に御用の方は 甲状腺編 動脈硬化編 甲状腺以外のホルモンの病気(副甲状腺/副腎/下垂体/妊娠・不妊など) 糖尿病編 をクリックください
長崎甲状腺クリニック(大阪)では甲状腺専門クリニックに特化するため、糖尿病内科を廃止しました。
Summary
甲状腺ホルモンの血糖への影響。甲状腺機能亢進症/バセドウ病で腸の糖吸収亢進、グリコーゲン・脂肪分解亢進、糖新生亢進などで糖尿病悪化、糖尿病性ケトアシドーシス、甲状腺クリーゼの危険。甲状腺機能低下症ではインスリン分泌低下、インスリン抵抗性増大し糖尿病・糖尿病合併症悪化。潜在性甲状腺機能低下症もインスリン分泌低下し糖尿病・糖尿病合併症悪化。2型脱ヨード酵素(DIO2)は褐色脂肪や骨格筋で糖脂肪分解により熱産生とエネルギー代謝に関与。2型糖尿病では炎症によるインスリン抵抗性増大・異化亢進で低T3症候群(ノンサイロイダルイルネス)。
Keywords
甲状腺機能亢進症,バセドウ病,糖尿病,甲状腺ホルモン,血糖,甲状腺機能低下症,インスリン分泌,インスリン抵抗性,潜在性甲状腺機能低下症,低T3症候群
- 糖尿病と甲状腺疾患の合併
- 甲状腺ホルモンと糖尿病
- 抗GAD抗体・IA-2抗体・ZnT8Aと甲状腺)
- 緩徐進行1 型糖尿病(SPIDDM)[成人の潜在性自己免疫性糖尿病(latent autoimmune diabetes in adults :LADA),1.5型糖尿病]
- APS3型(多腺性自己免疫症候群)3型
- 劇症1 型糖尿病とバセドウ病の合併
- 制御性Tリンパ球の異常:IPEX症候群
- 自己血糖測定器で皮膚からヨウ素(ヨード)が混入し血糖値が高く出る
- TSH放出ホルモン(TRH)はインスリン分泌を調節?
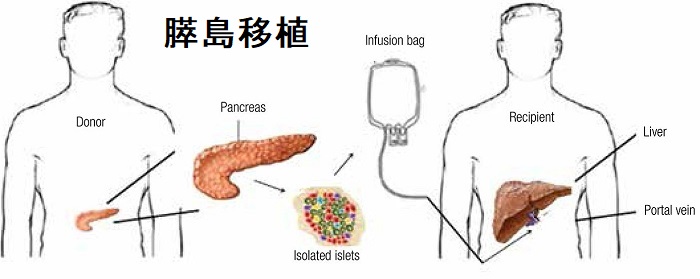
- 膵島移植と甲状腺
- 急性化膿性甲状腺炎と甲状腺膿瘍
- 亜急性甲状腺炎と糖尿病
- 甲状腺腫瘍(甲状腺癌、腺腫様結節)と糖尿病
- アルストレム症候群と甲状腺
1型、2型糖尿病を問わず甲状腺疾患の合併が多いとされます。[BMC Med. 2016 Sep 30; 14(1):150.][Clin Endocrinol (Oxf). 2011 Jul;75(1):1-9.]
1型糖尿病に合併する自己免疫疾患で最も多いのは、自己免疫性甲状腺疾患(バセドウ病または橋本病)です。
急性発症1型糖尿病(ADM)の約10%、緩徐進行1型糖尿病(SPIDDM)の約20%、劇症1型糖尿病の0%はバセドウ病を合併すると報告されています。(第58回 日本甲状腺学会 P1-4-4 1型糖尿病における自己免疫性甲状腺疾患の検討)
1型糖尿病全体の自己免疫性甲状腺疾患(バセドウ病または橋本病)合併率は8.8%で、急性発症1型糖尿病(ADM)では3.9%、緩徐進行1型糖尿病(SPIDDM)では18.6%になります。発症様式に関わらず女性に多い。2型糖尿病での合併率0.8%と比べて有意に高いです。(糖尿病52(11):887-893,2009)
インドネシアのデータで日本人にそのまま当てはまらないが、2型糖尿病患者における甲状腺機能低下症の割合は7.59%、甲状腺機能亢進症は2.31%、合計すると9.9%です(Acta Med Indones. 2017 Oct;49(4):314-323.)。
劇症1型糖尿病とバセドウ病の合併は比較的稀ですが症例報告はあります。
糖尿病性ケトアシドーシス
甲状腺機能亢進症/バセドウ病では、甲状腺ホルモンの作用で
- 腸からの糖吸収が亢進;
①消化管蠕動運動が亢進
②甲状腺ホルモンに反応し腸でのNa+/グルコース共輸送体(SGLT1)の発現が増加(Biochem J. 1998 Sep 15;334 ( Pt 3):633-40.)
- 交感神経、グルカゴン、カテコールアミン、ソマトスタチンの感受性が上昇し、グリコーゲン・脂肪分解が亢進
- 糖新生亢進
するために血糖が上昇し、糖尿病が悪化します。脂肪や筋肉などの蛋白分解も亢進し、血液が酸性に傾く糖尿病性ケトアシドーシスを誘発する可能性があります。
逆に、糖尿病性ケトアシドーシスは甲状腺クリーゼの原因になります。
詳しくは、 甲状腺機能亢進症/バセドウ病と糖尿病性ケトアシドーシス、高血糖高浸透圧症候群 を御覧ください。
高血糖高浸透圧症候群
甲状腺機能亢進症/バセドウ病に高血糖高浸透圧症候群(Hyperglycemic hyperosmolar syndrome :HHS) を合併する場合も同様で、相互で悪化し合い、甲状腺クリーゼに至ります。
詳しくは、 甲状腺機能亢進症/バセドウ病と糖尿病性ケトアシドーシス、高血糖高浸透圧症候群 を御覧ください。
甲状腺機能低下症では、インスリン分泌が低下し、インスリン抵抗性も増大するため糖尿病・糖尿病合併症が悪化します。
インスリン抵抗性・インスリン分泌能の指標
血糖の下がりやすさ(HOMA-R:インスリン抵抗性の指標)
HOMA-Rを計算し、インスリンに反応して血糖が下がる糖尿病か、インスリンに抵抗して血糖下がらない糖尿病か調べます。HOMA-Rが高値なら、①治療抵抗性の糖尿病遺伝子 ②内臓脂肪が多い
インスリンを作る能力(HOMA-β:インスリン分泌能の指標)
HOMA-βを計算し、インスリンを作れる糖尿病か、インスリンが出ない糖尿病か調べます。HOMA-βが低値なら、①1型糖尿病 ②甲状腺機能低下症 が考えられます。
潜在性甲状腺機能低下症は、「血中甲状腺ホルモン値が正常かつTSH(甲状腺刺激ホルモン)値が高値である状態」で、軽度の甲状腺機能低下症と言えます。わかり易く言えば、TSHが上昇して甲状腺を刺激するだけで、なんとか甲状腺ホルモンを正常範囲内に維持できる状態です(潜在性甲状腺機能低下症とは)。
潜在性甲状腺機能低下症でも、インスリン分泌が低下する報告は多いが、インスリン抵抗性の増大については肯定的意見[J Coll Physicians Surg Pak. 2017 Jun;27(6):329-333.][Front Endocrinol (Lausanne). 2023 Jul 6;14:1106968.]と否定的意見[Exp Ther Med. 2021 Sep;22(3):1033.]の両方があります。[第54回 日本甲状腺学会 P235 潜在性甲状腺機能低下症状態における、糖尿病患者の膵β細胞機能(インスリン分泌能)に関する検討]
また、潜在性甲状腺機能低下症単独でも動脈硬化を促進するため(潜在性甲状腺機能低下症の動脈硬化)、糖尿病の
- 細小血管合併症(前増殖性網膜症以上、糖尿病性腎症A期以上、糖尿病性神経障害)。(Diabetes Care. 2010 May;33(5):1018-20.)(Diabet Med. 2007 Dec;24(12):1336-44.)(PLoS One. 2015 Aug 13;10(8):e0135233.)
- 大血管合併症(心血管障害)(Diabet Med. 2007 Dec;24(12):1336-44.)
を促進するとされます。
無痛性甲状腺炎は、一過性の甲状腺中毒症と、連続しておきる甲状腺機能低下症なので、糖尿病への影響も限定的な事が多い。しかし、血糖コントロールが極めて悪く、糖尿病性ケトアシドーシス一歩手前の糖尿病性ケトーシス状態にあって、かつ甲状腺中毒症が軽度でない場合(報告例では血糖値 749 mg/dL, HbA1c 13.1%, FT3 12.17 pg/mL, FT4 5.59 ng/dL)、
- 入院の上、インスリン使用
- ヨウ化カリウム(KI)・βブロッカー使用
- それでも甲状腺中毒症が重度なら(同報告例、入院10 日目 FT3 32.55 pg/mL, FT4 7.77 ng/dL)、ステロイド剤:プレドニゾロン20mgを使用すべき。ステロイド投与で糖尿病悪化の危険はあるが、インスリン増量にて対処。甲状腺ホルモンが低下し、結果的に血糖コントロール・甲状腺中毒症ともに改善。
(第56回 日本甲状腺学会 P1-052 糖尿病性ケトーシスを合併した無痛性甲状腺炎の一症例)
無痛性甲状腺炎を伴う劇症1型糖尿病も同じこと[Diabetes Care. 2006 Apr;29(4):946-7.]。
急性膵炎が自己免疫を誘因する原因になり、1型糖尿病と無痛性甲状腺炎を同時発症した報告があります。[Intern Med. 2001 Jun;40(6):515-8.]
進行性腎細胞癌に対する免疫チェックポイント阻害剤 ニボルマブ 投与により無痛性甲状腺炎を発症した後、3か月遅れて劇症1型糖尿病が出現した報告があります。すでに無痛性甲状腺炎が終息した後の発症です。[Tohoku J Exp Med. 2018 Jan;244(1):33-40.]
甲状腺ホルモンのFT4(遊離サイロキシン)のヨード(ヨウ素)を一つ外し、ホルモン作用が強いFT3(遊離トリヨードサイロニン)に変換する2型甲状腺ホルモン脱ヨード酵素(DIO2)は、
- 視床下部と下垂体で細胞内トリヨードサイロニン(T3)濃度の調節(下垂体による甲状腺ホルモンの調節 )
- 褐色脂肪や骨格筋に発現。糖脂肪分解により、熱産生とエネルギー代謝に関与します。(Endocr Rev. 2008 Dec;29(7):898-938.)
骨格筋細胞・褐色脂肪組織で2型脱ヨード酵素が活性化されると、エネルギー消費が活発になります。これによりインスリン抵抗性が改善するとされます。(J Clin Endocrinol Metab. 2009 Jun;94(6):1893-5.)(J Physiol. 2016 Sep 15;594(18):5255-69.)(Diabetes. 2002 Mar;51(3):880-3.)(Diabetes. 2014 May;63(5):1594-604.)
近年、2型甲状腺ホルモン脱ヨード酵素(DIO2)の遺伝子多型であるThr92Alaは、T4→T3への変換が悪く、耐糖能障害に関与すると報告されています。(J Clin Endocrinol Metab. 2007 Jan;92(1):363-6.)
甲状腺が悪くない糖尿病患者での、甲状腺ホルモンと糖尿病との関係は、どうでしょうか?2型糖尿病では、
- 活性型甲状腺ホルモンの遊離トリヨードサイロニン(FT3)が低くなり[末梢の1型甲状腺ホルモン脱ヨード酵素(DIO1)が抑制される]。
- 不活性型の甲状腺ホルモンのリバースT3(rT3)が高くなります[3型甲状腺ホルモン脱ヨード酵素(DIO3)が活性化される]。
[低T3症候群(ノンサイロイダルイルネス)]
- 同時に、遊離サイロキシン(FT4)からFT3への変換が阻害され、FT4は高くなります。
2型糖尿病で低T3症候群(ノンサイロイダルイルネス)が起こる原因は、
- 肥満[BMI(Body mass index)が高い];内臓脂肪から分泌されるサイトカインによる炎症(J Clin Endocrinol Metab, 2008, 93: S64-S73)
- 動脈硬化における微弱な炎症(高感度C-reactive protein、hs-CRP)
の
- 炎症そのもの
- 炎症から生じたインスリン抵抗性で、糖を有効に燃焼できない異化亢進
と推測されます。(Endocrine Journal 2013, 60 (7), 877-884)
甲状腺が悪くない耐糖能異常での、甲状腺ホルモンと耐糖能異常の関係
耐糖能異常とは、体内で
- インスリン分泌量が少ない(インスリン分泌不全)
- インスリンの働きが悪い(インスリン抵抗性)
ために高血糖を来す病態です。 空腹時血糖値が110~125 mg/dL、あるいは経口ブドウ糖負荷試験(75gOGTT)で2時間後の血糖値が140~199 mg/dL の条件を満たせば耐糖能異常と診断されます。
糖尿病の予備軍的な状態と考えれば良いでしょう。
甲状腺が悪くない耐糖能異常患者では、甲状腺ホルモンのFT3、FT3/FT4比が低下します(J Diabetes Complications. 2012 Nov-Dec;26(6):522-5.)。理由はおそらく前項と同じでしょう。
健康な人(甲状腺ホルモンが正常の非糖尿病・非肥満者)でのインスリン感受性と甲状腺ホルモンの関係をインスリンクランプ法で調べた報告があります。
- 血中FT3値はインスリン感受性低下と血糖値の有意な予測因子
- インスリン抵抗性によりα-ヒドロキシ酪酸が高くなると、T4分解が低下し血中FT4値は上昇
制御性T細胞(Treg)は、活性化T細胞の働きを抑制し、自己免疫・アレルギーを抑えています。制御性T細胞の異常としてIPEX症候群(Immune dysregulation, Polyendocrinopathy, Enteropathy, X-linked症候群)が存在します。X染色体連鎖型劣性遺伝で、変異を受け継いだ男子だけが致死性の自己免疫疾患(甲状腺疾患・1型糖尿病)・炎症性腸疾患・アレルギーを発症し、生後2年以内に死亡します。[Genes (Basel). 2021 Feb 24;12(3):323.]
IPEX症候群の臨床症状・所見は、
- 消化管病変(92.7%)
- 皮膚症状(67.3%)
- 糖尿病(60.0%)
- IgE上昇(50.9%)
- 血液異常(41.8%)
- 甲状腺機能障害(32.7%)
- 腎臓症状(23.6%)
[J Clin Immunol. 2023 Jul;43(5):979-988.]
最近、制御性T細胞(Treg)の減少が甲状腺機能亢進症/バセドウ病の発症に関与することが分かってきました(バセドウ病発症の免疫機序)。
ヨウ素(ヨード)系の消毒剤を、皮膚に多量に使用すると、甲状腺機能低下症が起きる可能性があります[皮膚からのヨウ素(ヨード)吸収]。
それだけでなく、自己血糖測定器の内で酵素電極法を用いるものは、皮膚からヨウ素(ヨード)系の消毒剤が混入すると、血糖値が高く出る(偽高値)とされます[Clin Chim Acta. 2013 Feb 1:416:72-9.]。ニプロ製の自己血糖測定器は大丈夫だそうです。
堀場製作所のグルコース分析装置[アントセンスシリーズ;アントセンスII、III(LP-130,135)、ロゼ、デュオ(LP-150,151)]は、ヨウ素(ヨード)の影響で「偽高値」になる事があります。
TSH放出ホルモン(TRH)は、視床下部の室傍核に存在し、下垂体のTSH分泌を調整します。また、TSH放出ホルモン(TRH)は膵ランゲルハンス島のβ細胞にも存在し、インスリン分泌を調節している可能性が報告されています。さらに、TSH放出ホルモン(TRH)は性腺にも存在しますが、その意義は不明です。(Proc Natl Acad Sci U S A. 1997 Sep 30;94(20):10862-7)
ドナー膵から分離した膵島を点滴の様に、肝臓付近の門脈にカテーテルを通して注入します。
膵島移植の前処置として、アレムツズマブまたは胸腺グロブリンがレシピエントの免疫抑制に使用されます。アレムツズマブ投与されたレシピエントの約40%に自己免疫甲状腺疾患が発症するとされます。自己免疫甲状腺疾患の発症は、最初の移植から18~135ヶ月(約1-11年後)、免疫抑制剤離脱後11~18ヶ月、全てTSH受容体抗体(TRAb)陽性の甲状腺機能亢進症/バセドウ病、萎縮性甲状腺炎です。(J Clin Endocrinol Metab. 2019 Apr 1;104(4):1141-1147.)
甲状腺関連の上記以外の検査・治療 長崎甲状腺クリニック(大阪)
長崎甲状腺クリニック(大阪)とは
長崎甲状腺クリニック(大阪)は日本甲状腺学会認定 甲状腺専門医[橋本病,バセドウ病,甲状腺超音波(エコー)検査など]による甲状腺専門クリニック。大阪府大阪市東住吉区にあります。平野区,住吉区,阿倍野区,住之江区,松原市,堺市,羽曳野市,八尾市,東大阪市,生野区,天王寺区,浪速区も近く。