先端巨大症(成長ホルモン産生下垂体神経内分泌腫瘍)と甲状腺,中枢性甲状腺機能低下症,甲状腺腫瘍[橋本病 バセドウ病 長崎甲状腺クリニック 大阪]
甲状腺:専門の検査/治療/知見① 橋本病 バセドウ病 甲状腺エコー 長崎甲状腺クリニック大阪
長崎甲状腺クリニック(大阪)は甲状腺専門クリニックです。先端巨大症の診療を行っておりません。
甲状腺専門の長崎甲状腺クリニック(大阪府大阪市東住吉区)院長が海外・国内論文に眼を通して得た知見、院長自身が大阪市立大学附属病院(現、大阪公立大学附属病院) 代謝内分泌内科(内分泌骨リ科)で得た知識・経験・行った研究、日本甲状腺学会で入手した知見です。
長崎甲状腺クリニック(大阪)以外の写真・図表はPubMed等において学術目的で使用可能なもの(Creative Commons License)、public health目的で官公庁・非営利団体等が公表したものを一部改変しています。引用元に感謝いたします。尚、本ページは長崎甲状腺クリニック(大阪)の経費で非営利的に運営されており、広告収入は一切得ておりません。
甲状腺・動脈硬化・内分泌代謝・糖尿病に御用の方は 甲状腺編 動脈硬化編 甲状腺以外のホルモンの病気(副甲状腺/副腎/下垂体/妊娠・不妊など)
糖尿病編 をクリックください
血族結婚を繰り返した昔のヨーロッパ王族、特にスペイン王室には病気の王族が多かったとされます。カルロス2世は先端巨大症だった可能性が高い。
長崎甲状腺クリニック(大阪)は、甲状腺専門クリニックです。先端巨大症(成長ホルモン)の診療は行っておりません。
Summary
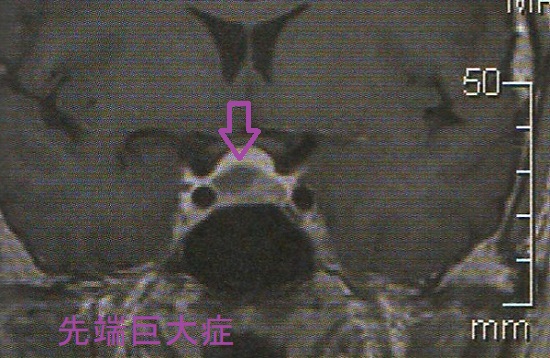
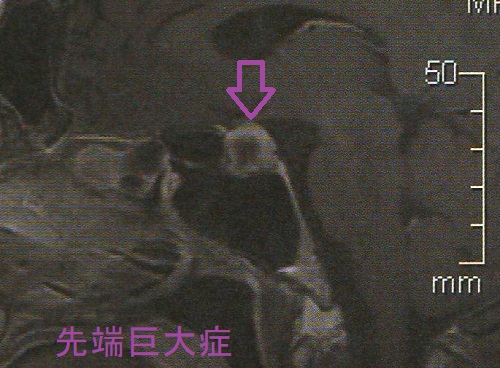
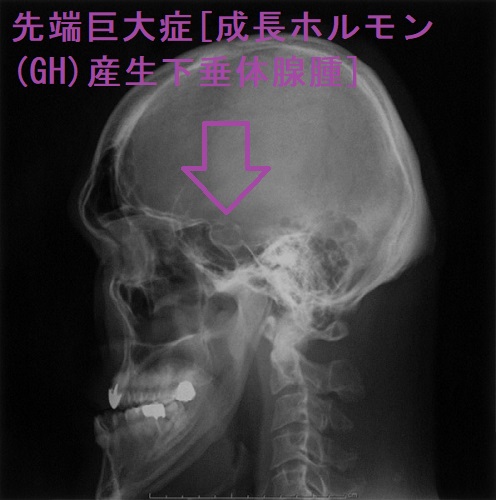
下垂体から過度の成長ホルモン(GH)分泌する先端巨大症[成長ホルモン産生下垂体神経内分泌腫瘍]症状は鼻・口唇・手足肥大、甲状腺機能低下症様の睡眠時無呼吸症候群・巨大舌・手根管症候群、甲状腺機能亢進症/バセドウ病様の代謝亢進、糖尿病、高血圧、心肥大、心血管・脳血管障害。中枢性甲状腺機能低下症(甲状腺は腫大)、潜在性甲状腺機能亢進症(TSH産生下垂体神経内分泌腫瘍合併、機能性甲状腺腫)、腺腫様甲状腺腫、甲状腺癌合併。診断はソマトメジン-C(IGF-1)高値、75gブドウ糖負荷試験・内分泌負荷試験は奇異性反応、下垂体ダイナミック(造影)MRI。
Keywords
下垂体神経内分泌腫瘍,成長ホルモン,先端巨大症,甲状腺,機能性甲状腺腫,腺腫様甲状腺腫,中枢性甲状腺機能低下症,甲状腺癌,GH,IGF-I

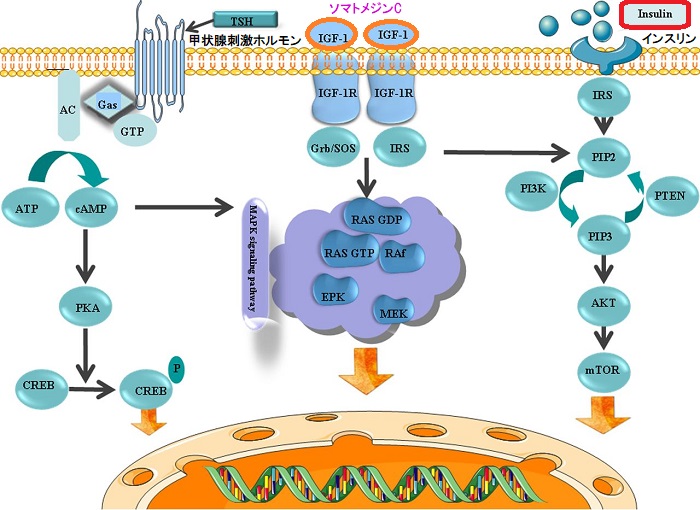
下垂体神経内分泌腫瘍(下垂体腺腫)から大量の成長ホルモン(GH)が分泌される先端巨大症[成長ホルモン(GH)産生下垂体神経内分泌腫瘍]は、その下位ホルモンであるソマトメジン-C(IGF-1) の発現促進を介して
- 全身の細胞増殖促進
- 代謝亢進
- 腎臓でのNa再吸収亢進
および下垂体神経内分泌腫瘍自体による物理的障害
をもたらします。
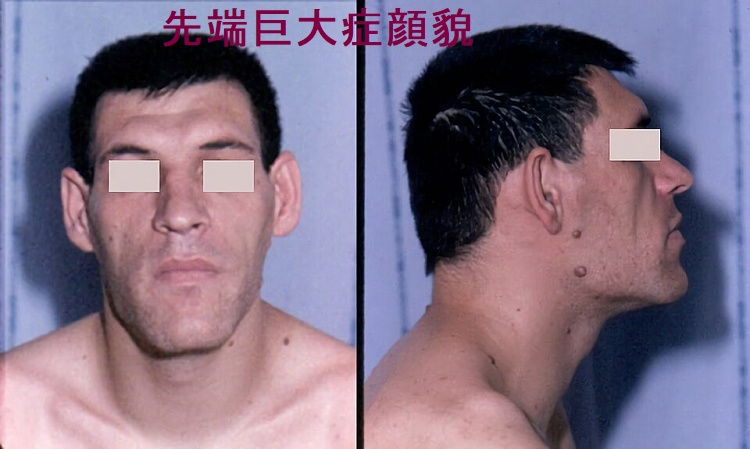
- 鼻・口唇・手足など先端部が異常増生;
眉弓部・眉間や頬骨の突出、鼻翼拡大、口唇肥大(顔貌の変化)
下顎の突出(噛み合わせが悪くなり口腔外科・歯科を受診)[顔貌の変化]
甲状腺機能低下症同様の巨大舌;手術時の挿管困難で手術が中止になる事もある
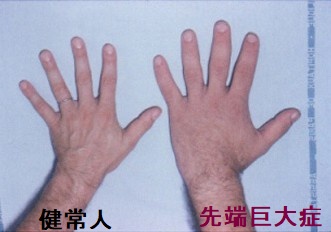
手・足のサイズが大きくなる(指輪・手袋・靴が入らなくなる・スリッパが脱げやすくなる)皮膚が分厚くなる・剛毛化
- 1.に伴い、甲状腺機能低下症同様の
声の低音化、睡眠時無呼吸症候群;巨大舌や咽喉頭周囲の組織増生、骨格変化によって
手根管症候群、深腓骨神経麻痺;結合組織の肥大による神経圧迫、正中神経の腫脹で手足のしびれ
関節痛
がおこる
- 甲状腺機能亢進症/バセドウ病同様の代謝亢進症状(発汗過多など)、糖尿病/耐糖能異常、高血圧
甲状腺機能亢進症/バセドウ病と異なる高脂血症(高トリグリセライド血症、トリグリセライド産生亢進);成長ホルモン(GH)は糖利用を抑制する代わりに、エネルギー源として脂肪分解(遊離脂肪酸とグリセロールに分解)を促進→遊離脂肪酸が増加→肝臓での中性脂肪(トリグリセライド)合成が亢進
→先端巨大症性心筋症に進展
- 両心室の心肥大・弁膜症[大動脈弁閉鎖不全症(AR)、僧帽弁閉鎖不全症(MR)]→先端巨大症性心筋症
- 心血管障害、脳血管障害[ソマトメジン-C(IGF-1)は、血管平滑筋の増殖・遊走を促進するため動脈硬化が進展]を発症し、健康人より平均寿命が10年短かくなる[Acta Endocrinol (Buchar). 2018 Jul-Sep;14(3):365-374.]→先端巨大症性心筋症
- 成長ホルモン(GH)→ソマトメジン-C(IGF-1)による細胞増殖刺激と細胞自然死(アポトーシス)抑制により、大腸ポリープ/大腸がんができやすくなる
- 月経不順(生理不順)、不妊
- 中枢性甲状腺機能低下症(約8.7%);(先端巨大症と中枢性甲状腺機能低下症)
潜在性甲状腺機能亢進症(約23%);(先端巨大症が甲状腺に与える影響)
(J Clin Endocrinol Metab. 2019 Oct 1;104(10):4879-4888.)(第57回 日本甲状腺学会 P1-100 GH 産生下垂体腺腫における中枢性甲状腺機能低下症の特徴)(第59回 日本甲状腺学会O7-2 先端巨大症における中枢性甲状腺機能低下症の特徴)
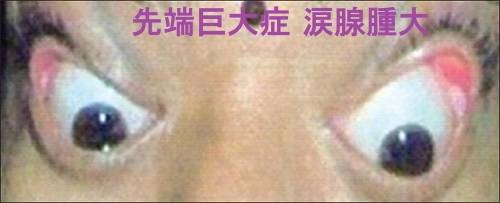
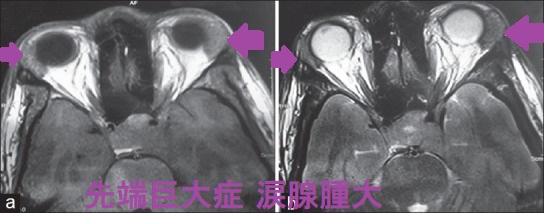
- 眼球突出;ソマトメジン-C(IGF-1)の作用。非甲状腺性眼球突出の3%を占める(Ophthalmology. 1989 Jul; 96(7):1038-47.)。涙腺腫大が原因の場合もある。(Ophthalmic Plast Reconstr Surg. 2004 Jul; 20(4):334-6.)(Indian J Endocrinol Metab. 2013 Oct;17(Suppl 1):S149-51.)
バセドウ病眼症(甲状腺眼症) の合併(Med Clin (Barc). 1994 Jul 2; 103(5):179-80.);
- 下垂体神経内分泌腫瘍(下垂体腺腫)自体の頭蓋内圧亢進による頭痛・眼の奥に生じる痛み、視神経交差の圧迫による視野狭窄(下垂体腫瘍と視神経障害)
甲状腺・副腎・下垂体・卵巣/精巣など内分泌が原因の高血圧(内分泌が高血圧)は、高血圧全体の約10%とされます。先端巨大症の約30%に高血圧症を合併し、拡張期高血圧が多いとされます。その原因として、
- 成長ホルモン(GH)/ソマトメジン-C(IGF-1)により腎臓でのNa再吸収亢進
- インスリン抵抗性、動脈硬化の進行
- 睡眠時無呼吸症候群(SAS)の合併
(Endocr Rev. 2004 Feb;25(1):102-52. )(Pituitary. 2017 Feb;20(1):46-62.)
先端巨大症における高血圧症は、死亡率の最も重要な負の予後因子。拡張期高血圧は、特に高齢の先端巨大症患者における心肥大の原因。[Acta Endocrinol (Buchar). 2018 Jul-Sep;14(3):365-374.]
先端巨大症の眼球突出は、非甲状腺性眼球突出の3%を占める(Ophthalmology. 1989 Jul; 96(7):1038-47.)。先端巨大症の眼球突出は、IGF-lによる眼筋肥大、眼瞼腫脹。涙腺腫大が原因の場合もある。(Ophthalmic Plast Reconstr Surg. 2004 Jul; 20(4):334-6.)(Indian J Endocrinol Metab. 2013 Oct;17(Suppl 1):S149-51.)
との鑑別が必要。
バセドウ病眼症(甲状腺眼症) の合併も報告されている(Med Clin (Barc). 1994 Jul 2; 103(5):179-80.)。
先端巨大症(下垂体性成長ホルモン分泌異常症)が甲状腺に与える影響として、
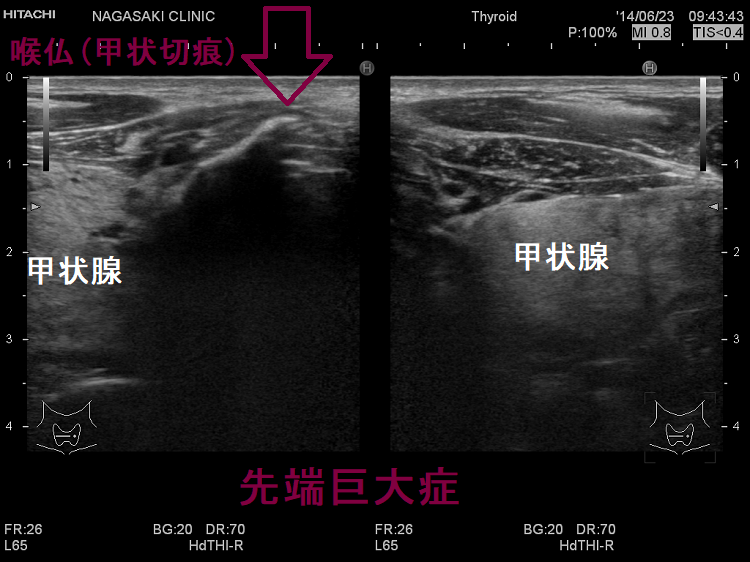
- 成長ホルモン(GH)により臓器腫大するため、甲状腺腫(甲状腺のサイズが大きくなる事)が生じます
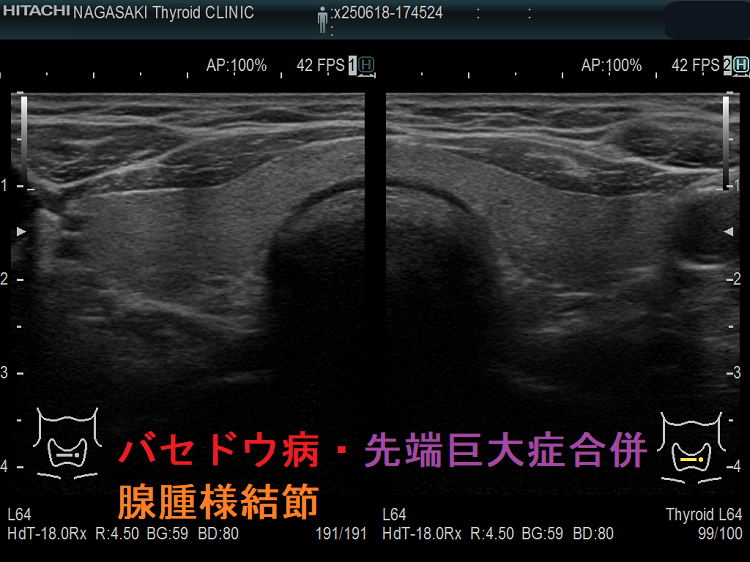
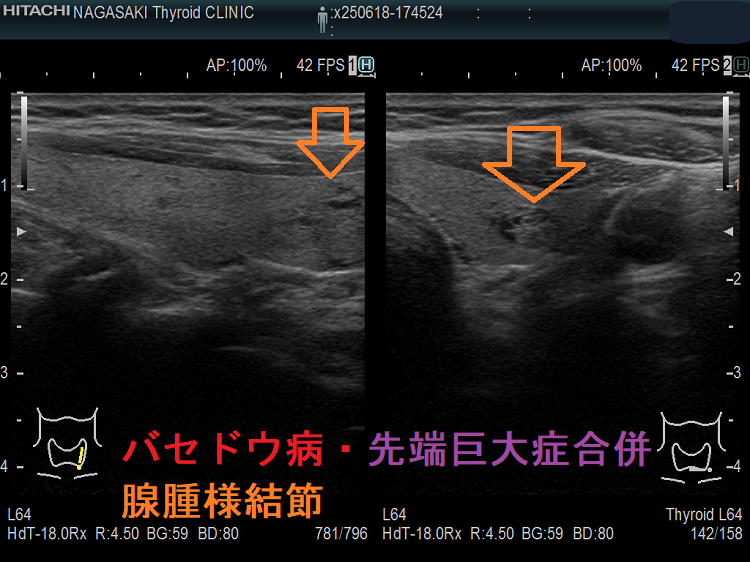
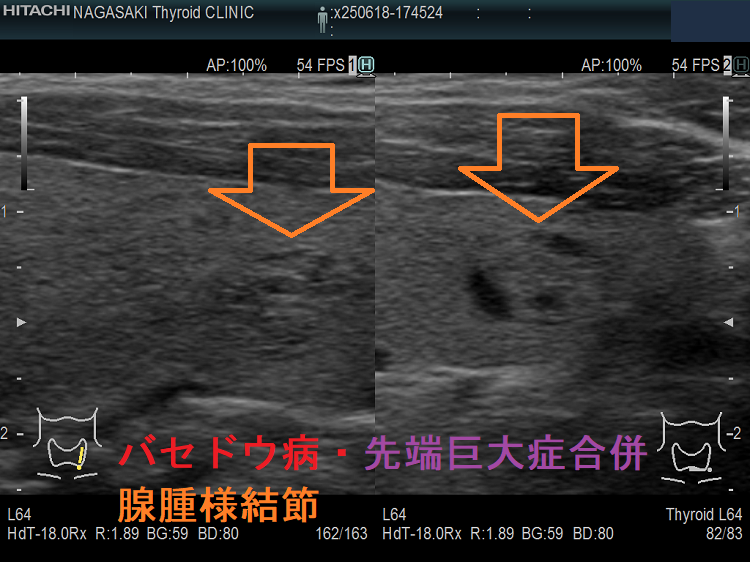
- 成長ホルモン(GH)による細胞増殖刺激と細胞自然死(アポトーシス)抑制により、甲状腺に腫瘍[腺腫様甲状腺腫 76%、甲状腺癌 7%、機能性結節 約10%、中毒性多結節性甲状腺腫(TMNG; toxic multinodular goiter) 約1%]ができやすくなります。(先端巨大症は甲状腺中毒症を合併し易い)
[PLoS One. 2014 Aug 15;9(8):e104174.][Thyroid. 1999 Aug;9(8):791-6.][Endocrine. 2014 Feb;45(1):114-21.][Horm Metab Res. 1991 Mar;23(3):131-4.]
甲状腺癌については否定的な報告もあります[Minerva Endocrinol (Torino). 2021 May 14.]。
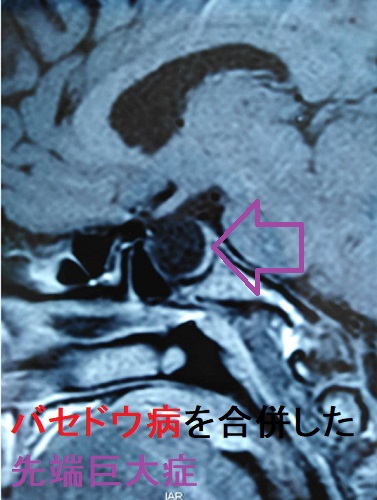
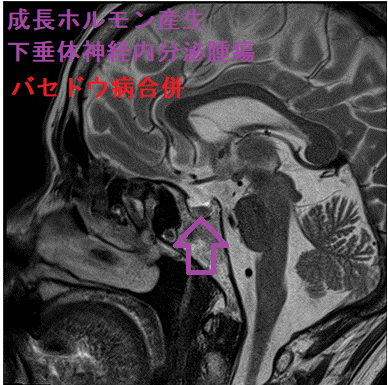
- 甲状腺機能亢進症/バセドウ病の合併は非常にまれ[Pan Afr Med J. 2021 Apr 22;38:394.][Med Clin (Barc). 1994 Jul 2;103(5):179-80.]
先端巨大症(成長ホルモン産生下垂体性腺腫)手術および放射線治療後の下垂体機能低下症から1.5年後に甲状腺機能亢進症/バセドウ病を発症した報告がある。おそらく、中枢性(続発性)副腎皮質機能低下症により自己免疫を抑えられなくなったのが原因と考えます。[Probl Endokrinol (Mosk). 2019 Jun 30;65(2):101-106.]
(先端巨大症は甲状腺中毒症を合併し易い)
- 成長ホルモン(GH)は脱ヨード酵素2型(DIO 2)のアップレギュレーションを介して血中FT3/FT4比を増加させる[Endocrine. 2018 Feb;59(2):353-363.]
- 下垂体での成長ホルモン(GH)過剰産生と同時に、他の下垂体ホルモンは産生が低下し、下垂体機能低下症・中枢性甲状腺機能低下症(甲状腺は萎縮せず、逆に腫大するのが特徴)
- TSH不適切分泌症候群(SITSH)の一つ、TSH産生下垂体腺腫では、下垂体からTSH(甲状腺刺激ホルモン)と同時に成長ホルモン(GH)・プロラクチン(PRL)が分泌されることがあります。(第59回 日本甲状腺学会 P3-1-3 先端巨大症にtoxic multinodular goiter を合併し、下垂体腺腫からのTSH 産生の有無が問題となった一例)
前述の通り、
- 先端巨大症の約10%に甲状腺ホルモンを産生する機能性結節(プランマー病)、約1%に中毒性多結節性甲状腺腫[toxic multinodular goiter(TMNG)]が発生します。
- TSH産生下垂体腺腫の合併もある[Eur J Endocrinol. 2021 Jul 12;185(2):R65-R74.]
- 甲状腺機能亢進症/バセドウ病の合併は非常にまれ
先端巨大症では甲状腺中毒症を合併し易いと言えます。
バセドウ病・先端巨大症合併、腺腫様結節が発生
先端巨大症では約8.7%に中枢性甲状腺機能低下症を認め、その約半数がTSH 基準値内、約半数はTSH 低値。
一方、非機能性下垂体腺腫(非機能性下垂体神経内分泌腫瘍)では、約25%に中枢性甲状腺機能低下症を認め、FT4 は低値だが、ほぼ全例で血中TSH値は低下せずに基準値内。
(J Clin Endocrinol Metab. 2019 Oct 1;104(10):4879-4888.)
甲状腺腫瘍手術時に先端巨大症(下垂体性成長ホルモン分泌異常症)が見つかる
甲状腺腫瘍手術時に、巨大舌による気管内挿管困難から手術が中止になり、先端巨大症(下垂体性成長ホルモン分泌異常症)が見つかる事があります。[Br J Anaesth. 2000 Feb;84(2):179-82.]
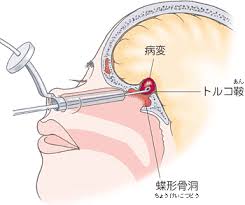
先端巨大症[成長ホルモン(GH)産生下垂体腺腫]の原因は、下垂体の成長ホルモン(GH)産生細胞が
- GNAS遺伝子の活性化突然変異:成長ホルモン放出蛋白(GRP)受容体の刺激伝達経路にあるGs alpha subunitをコードする遺伝子の変異で、散発性の成長ホルモン(GH)産生下垂体腺腫の40%に見られます。(Endocrine. 2016;54(3):762-767)
- AIP(aryl hydrocarbon receptor interacting protein)遺伝子変異:稀な家族性単発性下垂体腺腫 (FIPA) の15-20%に見られます。(J Endocrinol. 2015; 226:T141-60)
- GPR101反復変異:散発性の成長ホルモン(GH)産生下垂体腺腫に見られる事があります。(N Engl J Med. 2014; 371:2363-74)
- 多発性内分泌腺腫症1型(MEN1)は常染色体優性遺伝性の腫瘍抑制遺伝子MEN1遺伝子の機能喪失型変異が90%で、発生する下垂体腫瘍の5%が成長ホルモン産生下垂体腺腫です。(多発性内分泌腺腫症1型(MEN1))
先端巨大症の診断確定には
- 成長ホルモン(GH)測定:間欠的に分泌され、半減期も短いのでソマトメジン-C(IGF-1)より信頼性低く、75gブドウ糖負荷試験が必要
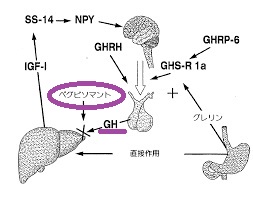
- ソマトメジン-C(IGF-1)高値:成長ホルモン(GH)に応答して肝臓で産生され、成長促進作用、インスリン様作用、細胞の分化増殖作用を有します。
ただし、コントロール不良の糖尿病、栄養障害、肝疾患、腎疾患、甲状腺機能低下症、エストロゲン製剤投与中は、血中ソマトメジン-C(IGF-1)が高値にならない場合がある。
- 75gブドウ糖負荷試験:1-2時間後、健常人は成長ホルモン(GH)が抑制(GH<1 ng/mlから<0.4 ng/mlに改訂)されますが、先端巨大症ではほぼ全例で抑制されず、20%では逆に上昇(奇異性反応)。
- 下垂体ダイナミック(造影)MRIまたはCTで下垂体腺腫の所見を認める
を満たさねばなりません。
オクトレオチド50μg負荷試験
先端巨大症の治療にオクトレオチド酢酸塩(サンドスタチンLAR®)を用いる場合、効果判定・投与量や投与間隔の決定のためオクトレオチド50μg負荷試験を行うことがあります。しかし、オクトレオチド50μg負荷試験は先端巨大症の診断確定が目的ではありません。
成長ホルモン(GH)以外の下垂体ホルモンの分泌を調べるTRH,CRH,LH-RH,ブロモクリプチン負荷試験:正常では反応しないTRH,CRH,LH-RHに刺激され、成長ホルモン(GH)が上昇します。[成長ホルモン(GH)の奇異反応]
TRH:甲状腺刺激ホルモン放出ホルモン=TSH放出ホルモン
CRH:副腎皮質刺激ホルモン放出ホルモン=ACTH放出ホルモン
LH-RH:性腺刺激ホルモン放出ホルモン=ゴナドトロピン(LH、 FSH)放出ホルモン
いずれも視床下部から放出されるペプチドホルモンで、下垂体前葉に作用
高プロラクチン血症
- プロラクチン(PRL)は成長ホルモン(GH)と近縁関係にあり、同時産生される場合がある
- 下垂体腫瘍による下垂体茎の圧迫でもおこる
院長の論文
[Growth hormone / prolactin].(Nihon Rinsho)
成長ホルモン、プロラクチンの総説
先端巨大症(下垂体性成長ホルモン分泌異常症)の薬物療法①ドパミン作動薬ブロモクリプチン(パーロデル®)、カベルゴリン(カバサール®)脳内ドーパミン分泌促進し成長ホルモン(GH)分泌抑制②ソマトスタチンアナログ(サンドスタチン®、ソマチュリン®)]腫瘍縮小効果、TSH産生下垂体腺腫・プロラクチノーマにも有効。正常なTSH産生細胞も抑制し中枢性甲状腺機能低下症の副作用③成長ホルモン受容体拮抗薬。手術は経蝶形骨洞的腫瘍摘出術(Hardy手術)。術後①甲状腺腫瘍縮小②正常なTSH産生細胞も摘出すると中枢性甲状腺機能低下症③睡眠時無呼吸症候群・糖尿病の改善。
ドパミン作動薬の
- ブロモクリプチン(パーロデル®)(保険適応)
- カベルゴリン(カバサール®)(保険適応外)
は内服薬で、脳内のドーパミンの分泌促進により成長ホルモン(GH)分泌を抑制します。
下記のソマトスタチンアナログやペグビソマントと併用します。
などの作用があります。ソマトスタチンアナログ[酢酸オクトレオチド(サンドスタチン®)、ランレオチド酢酸塩(ソマチュリン®)]の保険適応は
- 先端巨大症
- 消化管神経内分泌腫瘍
- 膵臓内分泌腫瘍;インスリン産生腫瘍(インスリノーマ)・グルカゴノーマ
- 緩和医療での消化管閉塞症状の改善(腫瘍ではありません)
です。
ソマトスタチンアナログ[酢酸オクトレオチド(サンドスタチン®)、ランレオチド酢酸塩(ソマチュリン®)]の保険外適応は
- TSH産生下垂体腺腫
- プロラクチン産生下垂体腺腫(不妊・生理不順 高プロラクチン血症)
です。ソマトスタチンはホルモン分泌低下、腫瘍縮小効果ありますが、ホルモン産生腫瘍がなくなる訳ではありません。効果不十分の場合、ガベルゴリン(プロラクチン産生下垂体腺腫のみ保険適応)併用
副作用は
- 中枢性甲状腺機能低下症;下垂体の甲状腺刺激ホルモン(TSH)産生細胞をソマトスタチンアナログが抑制するため、中枢性(下垂体性)甲状腺機能低下症おこす可能性があります。
- 徐脈
- 消化器症状
ソマトスタチンアナログ(オクトレオチド)の思いもかけない効果として、機能性結節の甲状腺ホルモン産生を抑制した報告があります[Front Endocrinol (Lausanne). 2019 Mar 1;10:131.]。
先端巨大症(下垂体性成長ホルモン分泌異常症)の手術療法
成長ホルモン(GH)過剰が長期間になると、
- 前述のような合併症が起こる
- 死亡率が2-4倍になる
- 寿命が平均10-15年短くなる
とされます。[Acta Endocrinol (Buchar). 2018 Jul-Sep;14(3):365-374.][Rev Endocr Metab Disord. 2008 Mar;9(1):33-9.]
手術で腫瘍を可能な限り残さず摘出するのが一番です。取り残しすと、
を生涯自己注射する事になります。もちろん、いくら取り残しが無いよう努力しても、大きく浸潤性の強いマクロ腺腫は取り切れないのも事実です。[Mayo Clin Proc. 2022 Feb;97(2):333-346.](第55回 日本甲状腺学会 P1-07-06 先端巨大症を合併し、甲状腺全摘出、内照射、オクトレオチド・ペグビソマントによるIGF-1値制御にて管理中の甲状腺乳頭癌の1例)
先端巨大症(下垂体性成長ホルモン分泌異常症)の手術療法が甲状腺に与える影響
先端巨大症(下垂体性成長ホルモン分泌異常症)の手術療法が甲状腺に与える影響として、
- 甲状腺腫瘍の縮小が最も有名です。[Endocr J. 2019 Apr 25;66(4):301-307.](第55回 日本甲状腺学会 P1-07-07 GH産生下垂体腺腫摘出術施行後、合併する糖尿病と睡眠時無呼吸症候群(SAS)の改善とともに縮小効果を認めた甲状腺良性腫瘍の1例)
- 正常なTSH産生細胞も同時に摘出されるため、脳手術後中枢性甲状腺機能低下症 [Clin Endocrinol (Oxf). 1975 Jan;4(1):53-64.]
先端巨大症(下垂体性成長ホルモン分泌異常症)の下垂体腺腫摘出後のTSH低下
先端巨大症の下垂体腺腫摘出後にTSH低下が続く場合、
- 当然、TSH産生細胞も同時に摘出されるため、脳手術後中枢性甲状腺機能低下症が第一に考えられます。[Clin Endocrinol (Oxf). 1975 Jan;4(1):53-64.]
- 完全に下垂体腺腫を取り切れず、術後にドパミン作動薬やソマトスタチンアナログを使用すると、TSH産生細胞も抑制され、中枢性甲状腺機能低下症になる可能性があります。
- 機能性結節(プランマー病)、中毒性多結節性甲状腺腫[toxic multinodular goiter(TMNG)]による潜在性甲状腺機能亢進症かもしれません。(第60回 日本甲状腺学会 P2-5-2 スクリーニング心電図検査を契機に診断されたプランマー病の一例)[PLoS One. 2014 Aug 15;9(8):e104174.][Thyroid. 1999 Aug;9(8):791-6.][Endocrine. 2014 Feb;45(1):114-21.][Horm Metab Res. 1991 Mar;23(3):131-4.]
先端巨大症(下垂体性成長ホルモン分泌異常症)の手術療法が甲状腺以外に与える影響
先端巨大症(下垂体性成長ホルモン分泌異常症)の手術療法が甲状腺以外に与える影響として、
- 知覚異常、多汗症、疲労感、構音障害、関節痛、頭痛、軟部組織の腫れの改善[J Clin Endocrinol Metab. 2021 Jan 23;106(2):577-587.]
- 左心室肥大、高血圧の改善[Minerva Endocrinol. 2019 Jun;44(2):159-168.]
- 閉塞性睡眠時無呼吸症候群(OSAS)の改善[Minerva Endocrinol. 2019 Jun;44(2):159-168.]
- 糖尿病の改善
があります。(第55回 日本甲状腺学会 P1-07-07 GH産生下垂体腺腫摘出術施行後、合併する糖尿病と睡眠時無呼吸症候群(SAS)の改善とともに縮小効果を認めた甲状腺良性腫瘍の1例)
術後中枢性(続発性)副腎皮質機能低下症、 中枢性性低ゴナドトロピン性腺機能低下症はやむ得ない[Indian J Endocrinol Metab. 2019 Jul-Aug;23(4):433-437.][Clin Endocrinol (Oxf). 1975 Jan;4(1):53-64.]
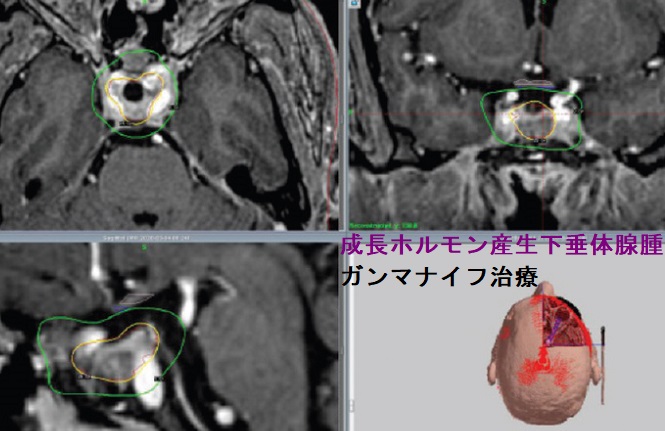
成長ホルモン産生下垂体腺腫が手術でも取り切れず(あるいは最初から手術不能)、薬物治療も効果不十分なら定位的放射線治療(ガンマナイフ、サイバーナイフなど)の適応です。
ガンマナイフの難点は視神経障害です。成長ホルモン産生下垂体腺腫の直上には左右の視神経が交差していて、視神経は放射線に弱く、障害を受けやすいのです。そのため少ない放射線量しか照射できず、効果不十分な事があります。
また、一般的に10年以内で約30%で放射線誘発性下垂体炎(下垂体機能低下症)も起こります(Endocr Res. 2017 Nov;42(4):318-324.)(J Neurosurg. 2018 Nov 9.)
(Neurol India. 2020.)
甲状腺関連の上記以外の検査・治療 長崎甲状腺クリニック(大阪)
長崎甲状腺クリニック(大阪)とは
長崎甲状腺クリニック(大阪)は日本甲状腺学会認定 甲状腺専門医[橋本病,バセドウ病,甲状腺超音波(エコー)検査など]による甲状腺専門クリニック。大阪府大阪市東住吉区にあります。平野区,住吉区,阿倍野区,住之江区,松原市,堺市,羽曳野市,八尾市,天王寺区,東大阪市,生野区,浪速区も近く。