甲状腺癌全摘出後の再発予測/再発診断[日本甲状腺学会認定 甲状腺専門医 橋本病 バセドウ病 甲状腺超音波(エコー)検査 長崎甲状腺クリニック 大阪]
甲状腺:専門の検査/治療/知見② 橋本病 バセドウ病 甲状腺エコー 長崎甲状腺クリニック大阪
現在、長崎甲状腺クリニック(大阪)では甲状腺癌手術後経過観察の受け入れを停止しております(飽和状態)。
甲状腺専門の長崎甲状腺クリニック(大阪府大阪市東住吉区)院長が海外・国内論文に眼を通して得た知見、院長自身が大阪市立大学付属病院(現、大阪公立大学附属病院) 代謝内分泌内科で得た知識・経験・行った研究、甲状腺学会で入手した知見です。
長崎甲状腺クリニック(大阪)以外の写真・図表はPubMed等において学術目的で使用可能なもの(Creative Commons License)、public health目的で官公庁・非営利団体等が公表したものを一部改変しています。引用元に感謝いたします。尚、本ページは長崎甲状腺クリニック(大阪)の経費で非営利的に運営されており、広告収入は一切得ておりません。
甲状腺・動脈硬化・内分泌代謝・糖尿病に御用の方は 甲状腺編 動脈硬化編 甲状腺以外のホルモンの病気(副甲状腺/副腎/下垂体/妊娠・不妊など) 糖尿病編 をクリックください
Summary
甲状腺分化癌(乳頭癌・濾胞癌)全摘出後の再発予測に血中サイログロブリン値と抗サイログロブリン抗体(Tg-Ab)、予測寿命にサイログロブリンDT(ダブリングタイム)、甲状腺髄様癌ではカルシトニンDT。甲状腺全摘手術後の再発の確認①従来法:2週間前から甲状腺ホルモン剤を中止、TSHを上昇させる。甲状腺機能低下により心不全・うつ悪化、腎機能低下から被ばく増加。②rhTSH(タイロゲン®)法は甲状腺ホルモン剤の中止なく、I-131 シンチグラフィー(その後のアブレーションも兼ねる)と血清サイログロブリン測定。甲状腺癌再発の診断の正攻法は画像診断[頚部超音波(エコー)検査、肺CT、脳MRI]。
Keywords
甲状腺癌,全摘出,再発,サイログロブリン,抗サイログロブリン抗体,Tg-Ab,甲状腺乳頭癌,生存率,甲状腺,カルシトニン
(甲状腺未分化癌、甲状腺原発扁平上皮癌、甲状腺原発悪性リンパ腫、甲状腺低分化がんを除く)甲状腺がんの大半は、進行が極めて遅く、数年~数十年(筆者の知る所では最長42年)して再発する事があります。
甲状腺分化癌(乳頭癌・濾胞癌)全摘出後の再発予測に血中サイログロブリン値。遠隔転移または切除し切れなかった甲状腺分化癌が増えれば、血中サイログロブリン値も上昇。血中サイログロブリン値を用いて予測寿命を計算[(サイログロブリン ダブリングタイム)。甲状腺髄様癌ではカルシトニン ダブリングタイム。抗サイログロブリン抗体(Tg-Ab)を有すると、サイログロブリン測定系に干渉して、血清サイログロブリンが実際の値より低くなる。そのため代理的腫瘍マーカーとしてTg-Abそのものが再発指標になる。甲状腺癌半葉切除後の再発予測に血中サイログロブリン値・Tg-Abは有効でない。
甲状腺分化癌,乳頭癌,濾胞癌,全摘出後,再発予測,サイログロブリン,ダブリングタイム,甲状腺髄様癌,カルシトニンダブリングタイム,抗サイログロブリン抗体,再発指標
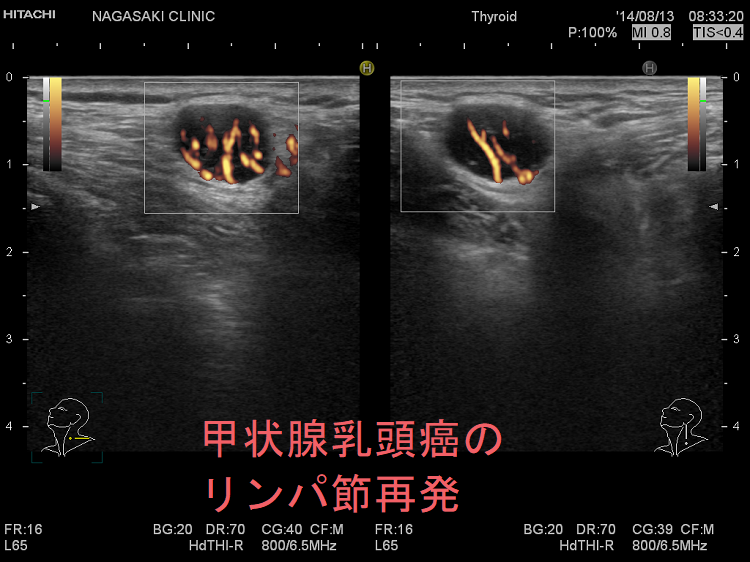
甲状腺乳頭癌の約10%は再発します。
サイログロブリンは甲状腺濾胞細胞にしか発現しないタンパクです。甲状腺全摘出した後は、体内に残る僅かな遺残甲状腺(甲状腺床・遺残副甲状腺周囲)と甲状腺分化癌(乳頭癌・濾胞癌)細胞にしか存在しません。よって、遺残甲状腺と甲状腺分化癌(乳頭癌・濾胞癌)が完全に消滅すれば、サイログロブリンもなくなります。逆に、遠隔転移・あるいは切除し切れなかった甲状腺分化癌(乳頭癌・濾胞癌)が増えれば、血中のサイログロブリン値も上昇します。
甲状腺全摘出後は、血中サイログロブリン値を2 ng/mL未満に保つよう、I-131 アブレーション・アジュバント・治療をおこないます。外来で使用可能なI-131 (放射性ヨウ素)の限界量は30mCi だが、正直この程度では効果に乏しいです。
血中サイログロブリン値は甲状腺分化癌(乳頭癌・濾胞癌)の再発指標です。血中サイログロブリン値を用いて甲状腺分化癌(乳頭癌・濾胞癌)で甲状腺全摘出した後の予測寿命を計算します。
[但し、術前のサイログロブリン値、摘出した癌の重量が判っていて、かつ抗サイログロブリン抗体(Tg-Ab)が陰性である場合に限定]
※あくまで理論上の目安であり、術後治療の合併症、免疫不全による感染症、甲状腺癌以外の病気は計算に入っておりません。甲状腺癌半葉切除後の再発予測には使えません。
甲状腺髄様癌では血中カルシトニン値で甲状腺全摘出した後の予測寿命を計算します。(但し、術前のカルシトニン値、摘出した癌の重量が判っている場合に限定)
※あくまで理論上の目安であり、術後治療の合併症や、免疫不全による感染症、甲状腺髄様癌以外の病気は計算に入っておりません。甲状腺癌半葉切除後の再発予測には使えません。
元々、橋本病自己免疫抗体(自分の甲状腺を破壊する抗体)の1つ、抗サイログロブリン抗体(Tg-Ab)を持っている方では、サイログロブリンの測定系に同抗体が干渉し、血清サイログロブリンが実際の値よりも低く測定されます。そのため、サイログロブリンは再発の指標になりません。しかも、甲状腺乳頭癌の30%は抗サイログロブリン抗体(Tg-Ab)が陽性です。このような場合、代理的腫瘍マーカーとして抗サイログロブリン抗体(Tg-Ab)そのものが再発指標になります(Arq Bras Endocrinol Metabol. 2004 Aug;48(4):487-92.)。
野口病院の報告では、抗サイログロブリン抗体(Tg-Ab)陰性化を認めた症例でも、抗サイログロブリン抗体(Tg-Ab)の再上昇によって再発病変がみつかったとの事です。(第56回 日本甲状腺学会 O5-4 ablation による抗サイログロブリン抗体陰性化についての検討)
では、なぜ抗サイログロブリン抗体(Tg-Ab)が甲状腺分化癌(乳頭癌・濾胞癌)再発のマーカーになるのでしょうか?サイログロブリンは甲状腺濾胞細胞にしか発現しないタンパクのため、甲状腺全摘出した後は、遺残する甲状腺床・遺残副甲状腺周囲と甲状腺分化癌(乳頭癌・濾胞癌)にしか存在しません。よって、甲状腺分化癌(乳頭癌・濾胞癌)が消滅すれば、サイログロブリンもほぼ無くなり、連鎖的にサイログロブリンを抗原とする抗サイログロブリン抗体(Tg-Ab)も低下していくのです。
抗サイログロブリン抗体(Tg-Ab)の影響でサイログロブリンが実際値より低くなる機序
血中サイログロブリン濃度の測定は、発色剤や放射性同位元素(アイソトープ)で標識した人造抗サイログロブリン抗体を血液中のサイログロブリンと結合させ、吸光度や放射線量を測定して、サイログロブリン濃度を割り出すものです。
血液中に元々、抗サイログロブリン抗体(Tg-Ab)が存在している場合、人造抗サイログロブリン抗体は、サイログロブリンへの結合を競合阻害されます。
よって、サイログロブリンと結合できる人造抗サイログロブリン抗体が少なくなるため、実際よりも低い測定結果になります。
富士レビオ株式会社が新規開発したiTACT Tg試薬(ルミパルスプレスト iTACT Tg®)は、抗サイログロブリン抗体(Tg-Ab)の影響を受けません。iTACT Tg(Total Antigen including complex via pretreatment-Thyroglobulin) は、採取検体を前処理して患者自身のTgAbを不活性化し、サイログロブリン(Tg)-TgAb 複合体から遊離したサイログロブリン(Tg)をサンドイッチ法で測定する試薬です。測定する機械は全自動化学発光酵素免疫測定装置ルミパルス L2400®、ルミパルス PrestoII®(富士レビオ)です。
(第62回 日本甲状腺学会 HSO2-2新規サイログロブリン測定試薬の基礎性能と抗サイログロブリン 抗体陽性検体中のサイログロブリンの解析)[Clin Biochem. 2023 Aug;118:110598.][J Appl Lab Med. 2021 Nov 1;6(6):1463-1475.]
残念ながら、長崎甲状腺クリニック(大阪)ではiTACT Tg(富士レビオ)の取り扱いがありません。
抗サイログロブリン抗体(Tg-Ab)の影響を受けない液体クロマトグラフィータンデム質量分析法(LC-MS/MS法)
液体クロマトグラフィータンデム質量分析法(LC-MS/MS法)による新しいポリクローナル競合サイログロブリンアッセイでは、抗サイログロブリン抗体(Tg-Ab)の影響をほぼ排除できます。[Endocrine. 2021 Jun;72(3):784-790.][Eur Thyroid J. 2022 Jan 19;11(1):e210041.]
ただし、コストが高く付きすぎるので、臨床現場に普及させるのは不可能と思います。
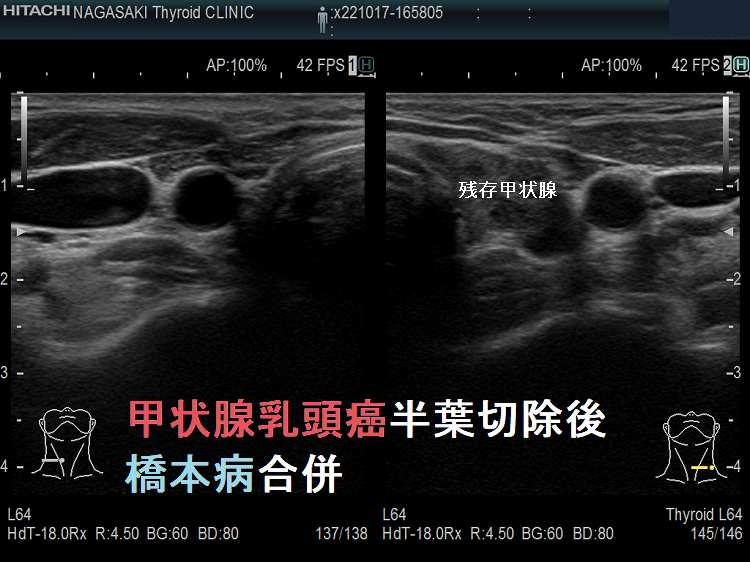
甲状腺癌半葉切除後の再発予測は、全摘手術後とは勝手が異なります。血中サイログロブリン値は、遺残甲状腺の
- 橋本病(慢性甲状腺炎)の炎症による破壊
- 良性結節(良性濾胞腺腫、腺腫様結節)での産生
で上昇する可能性があるため、信頼性が低くなります。
また、抗サイログロブリン抗体(Tg-Ab)も遺残甲状腺の影響を受けるので、あまり役に立ちません。アイソトープ検査(I-123 シンチグラフィー、I-131 シンチグラフィーもアイソトープが遺残甲状腺へ優先的に取り込まれるため無効。逆に全身FDG-PET/CT)が有効な場合はあります。
結局、正攻法の画像診断[頚部超音波(エコー)検査、肺CT、脳MRI]に頼らざる得ません。
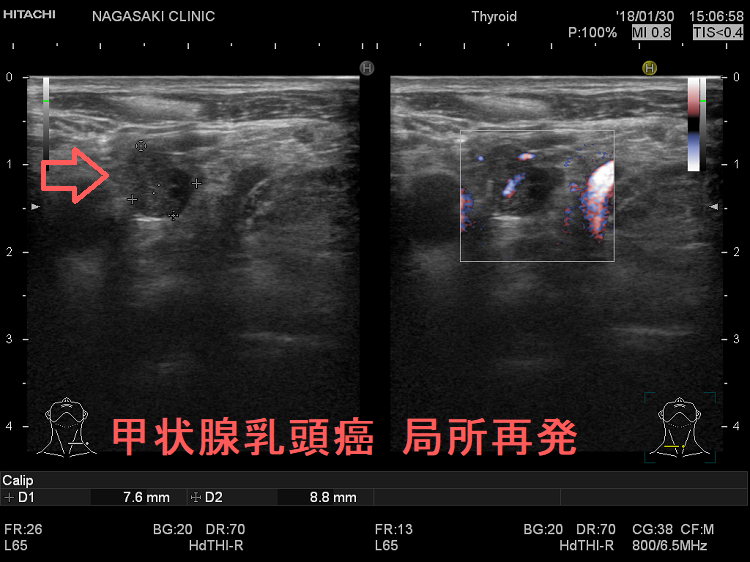
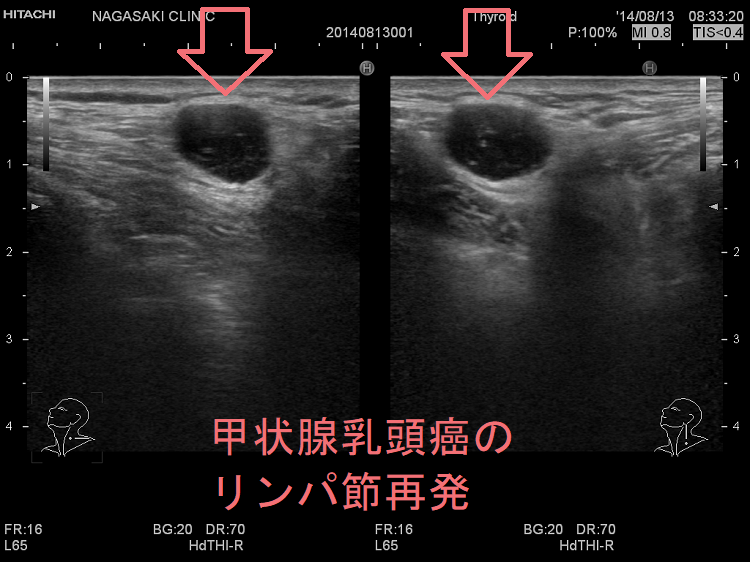
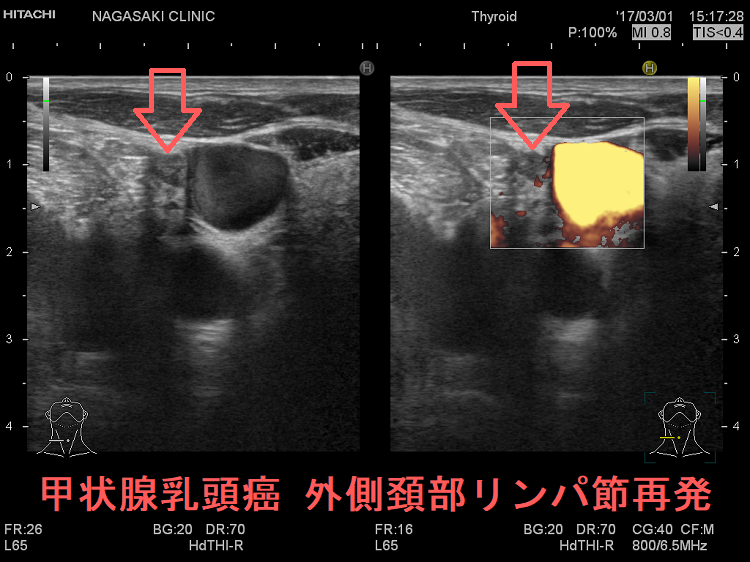
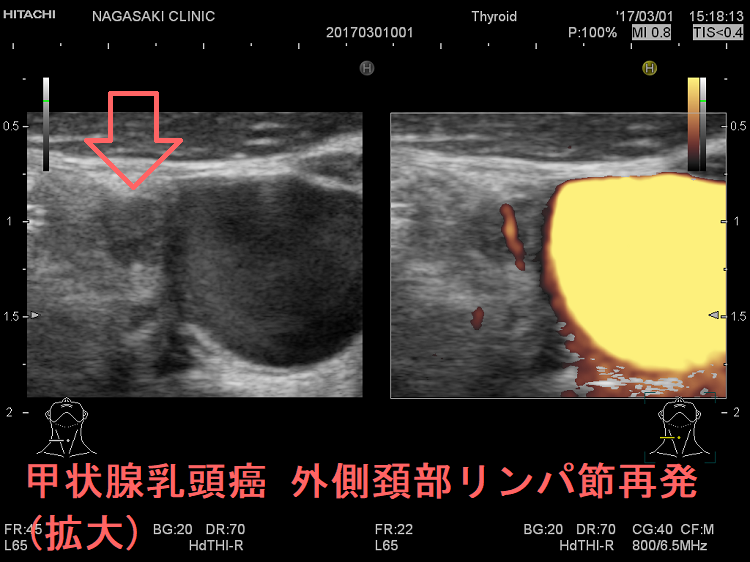
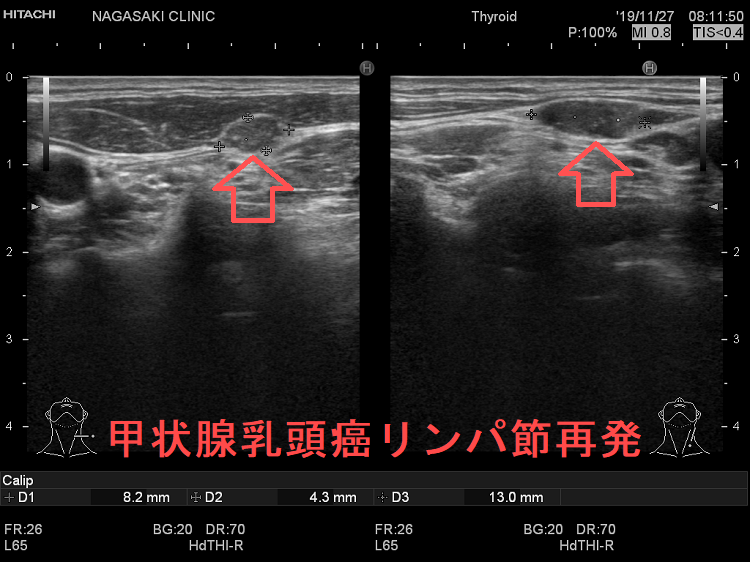
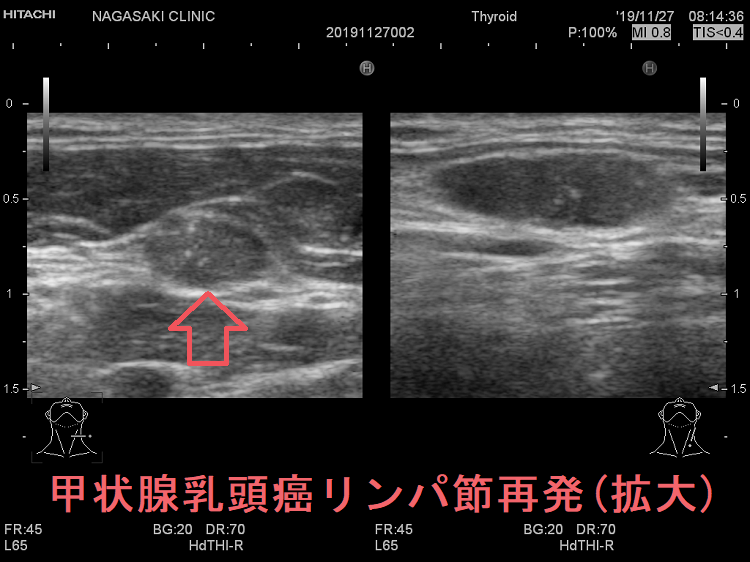
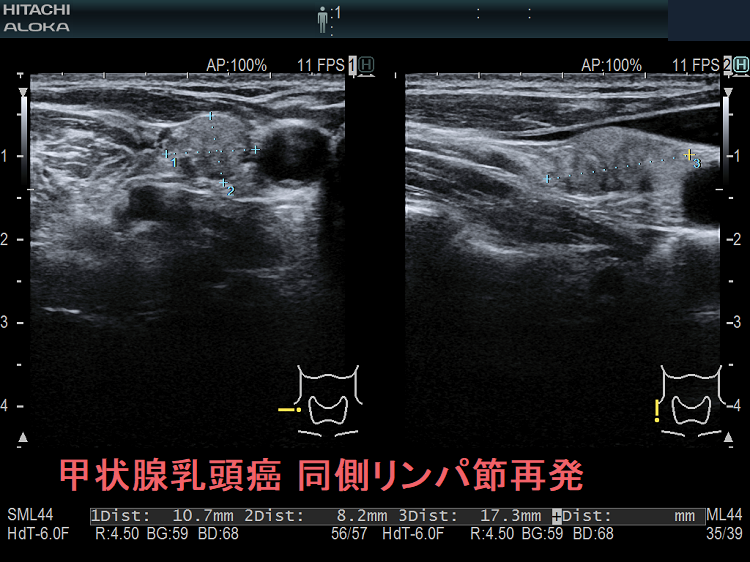
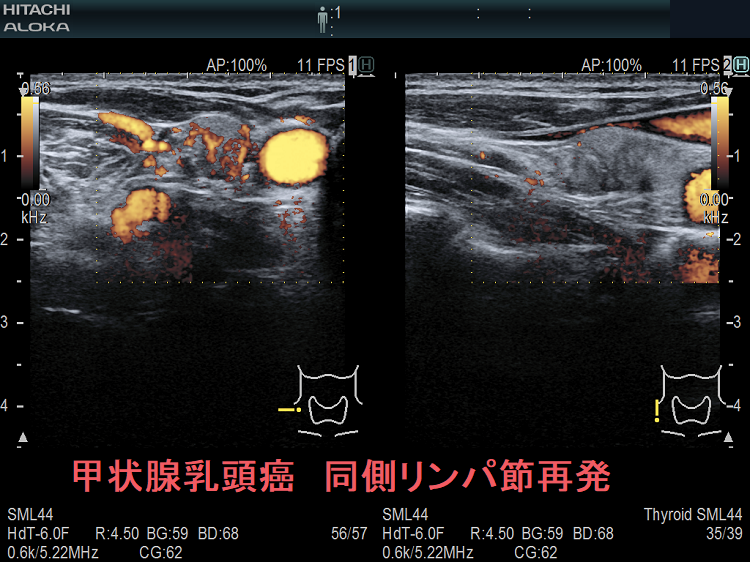
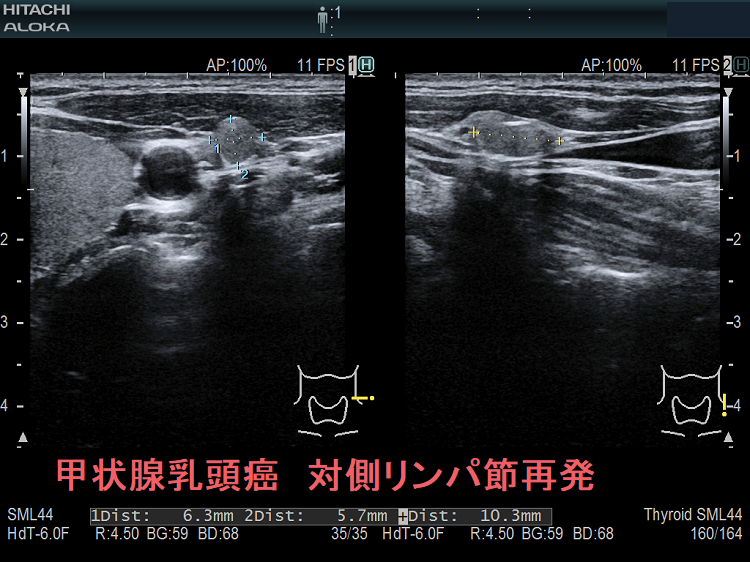
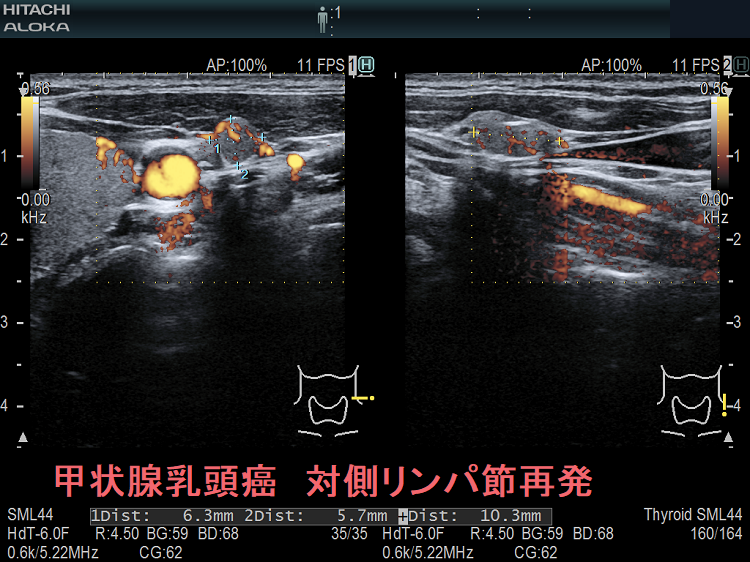
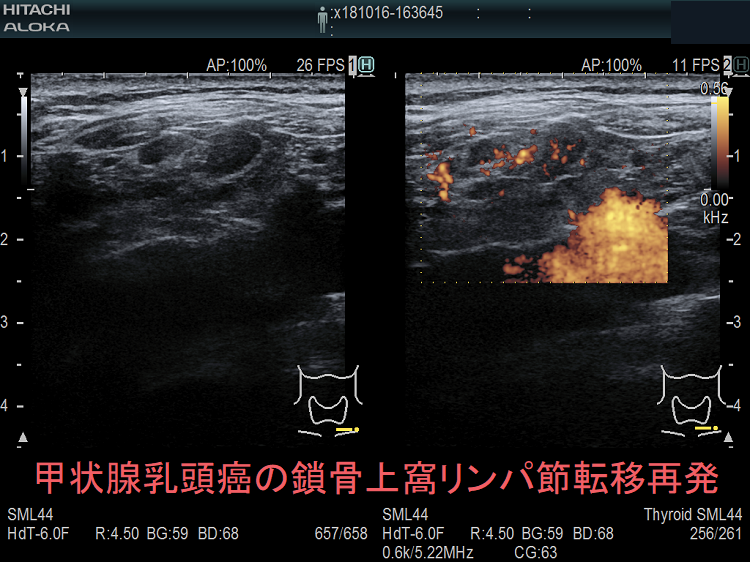
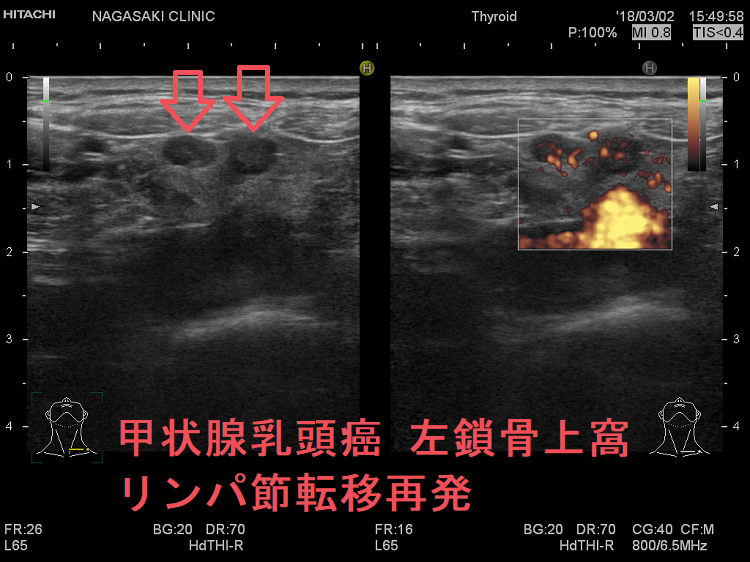
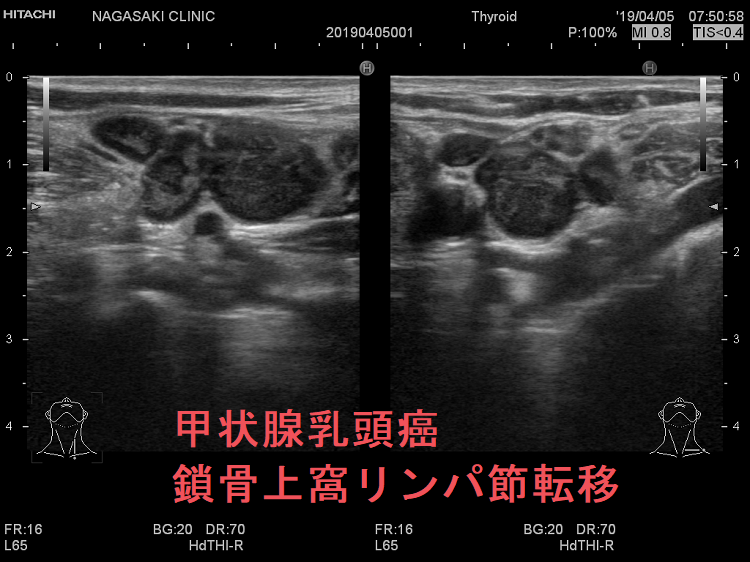
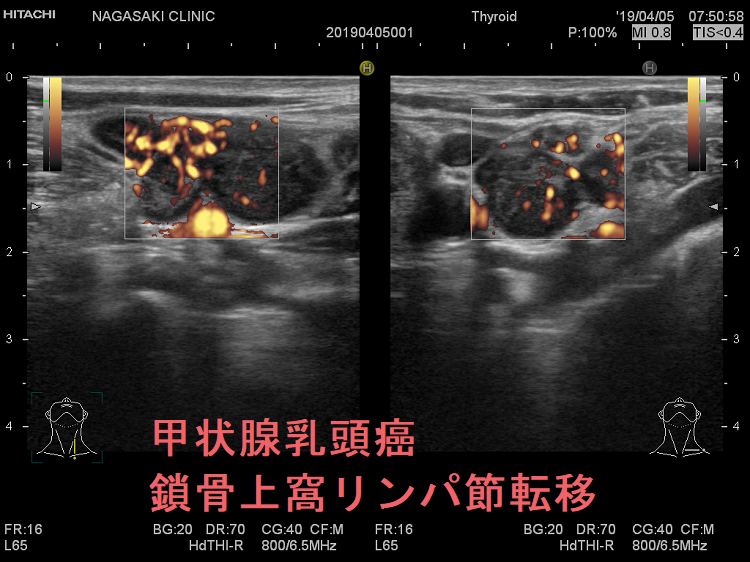
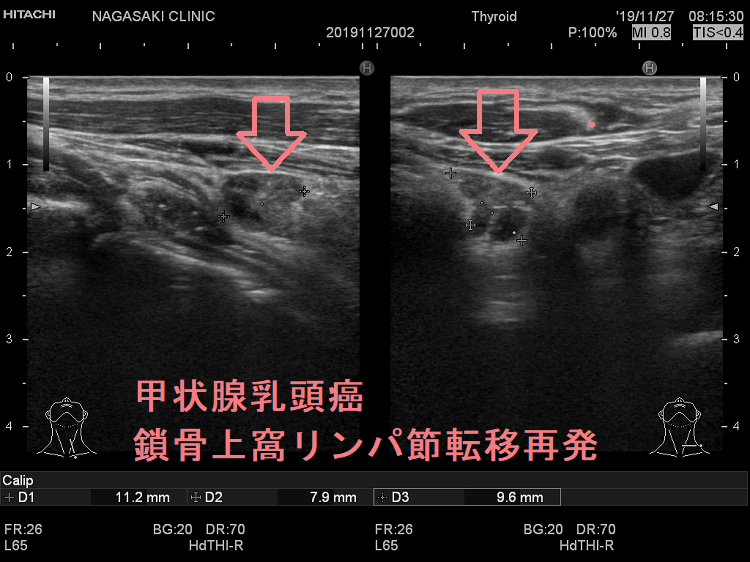
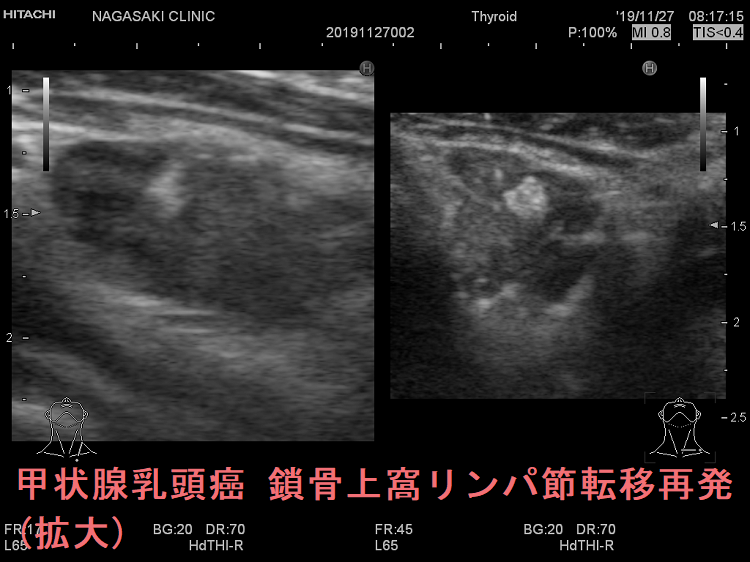
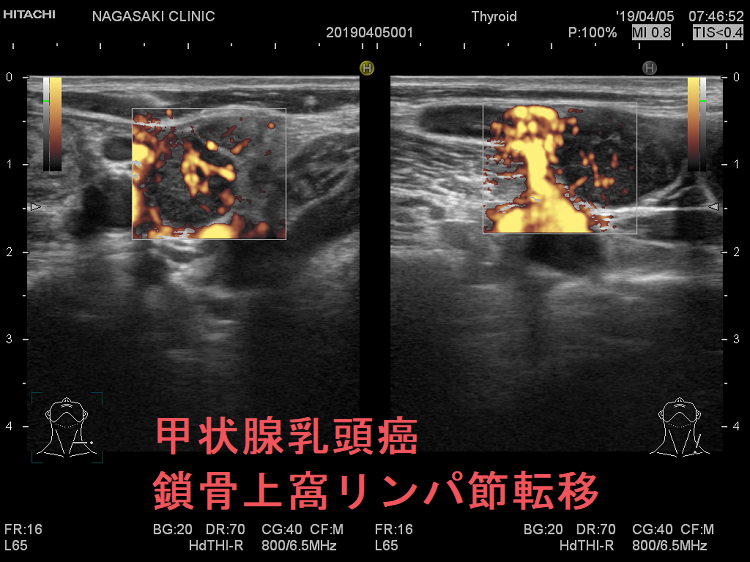
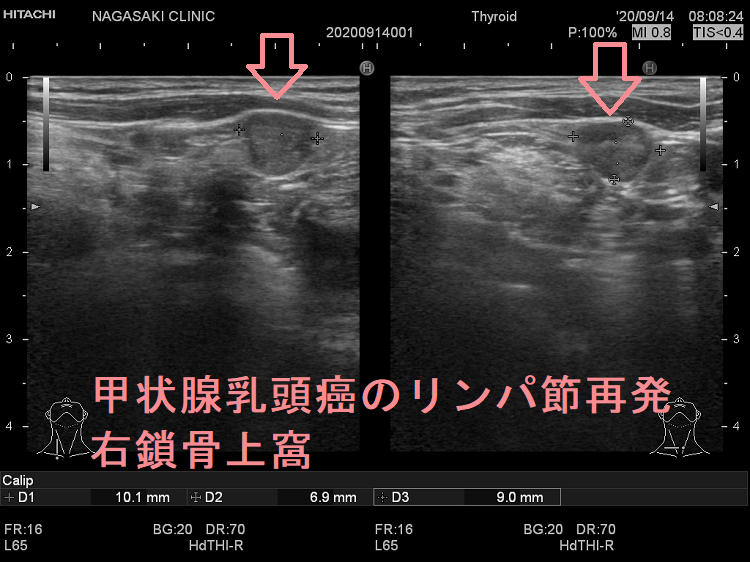
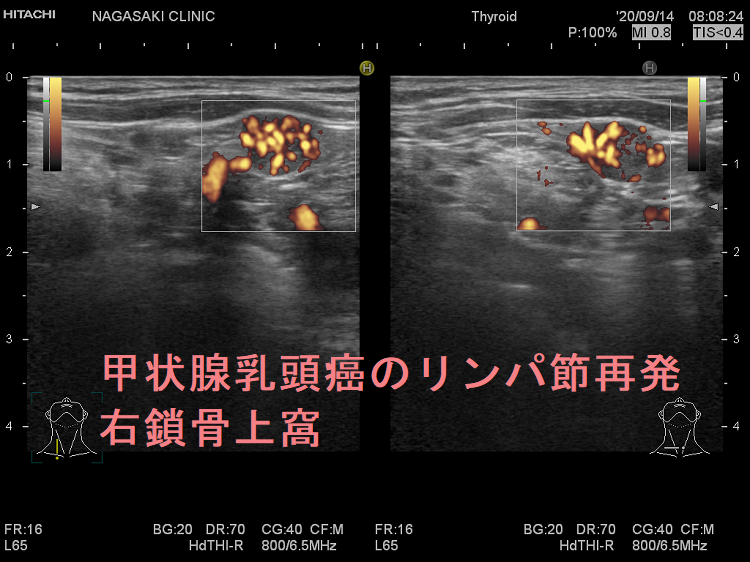
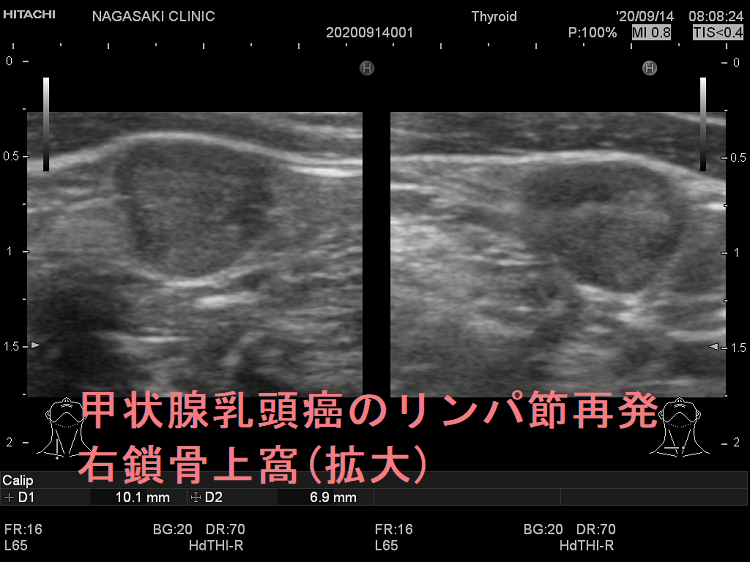
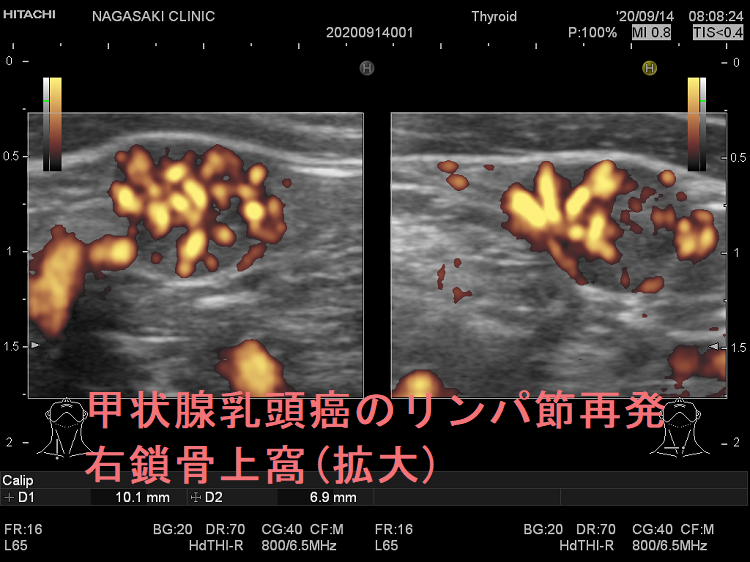
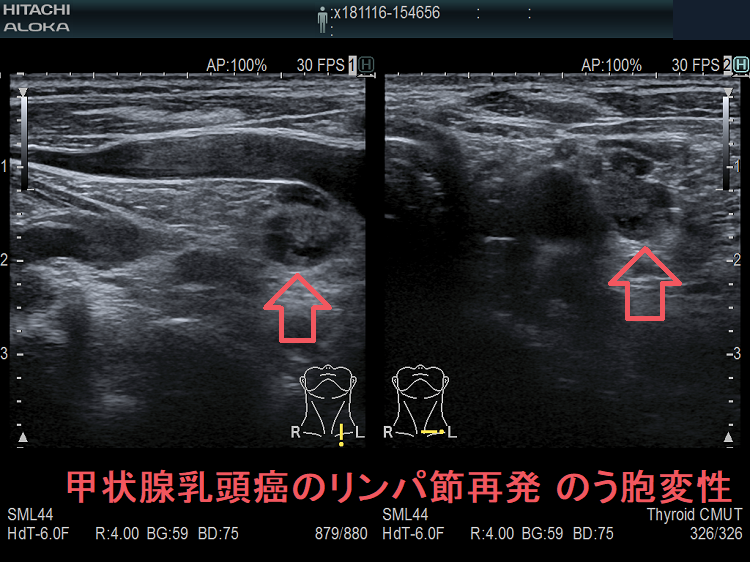
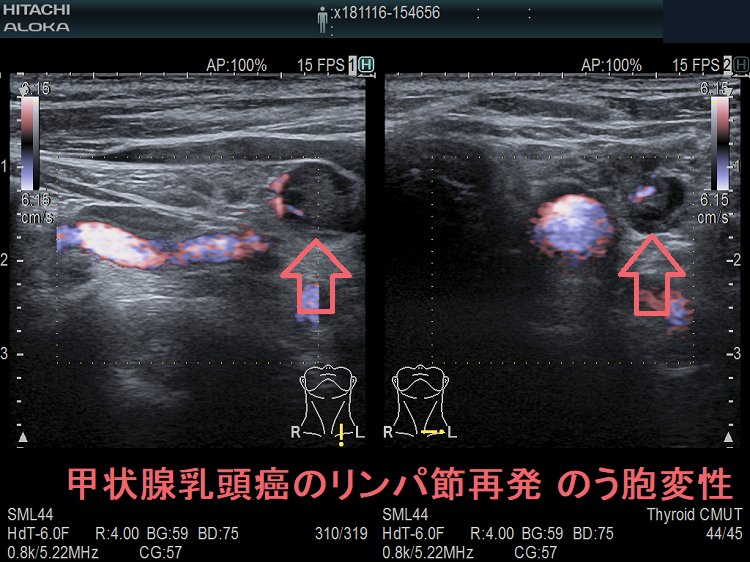
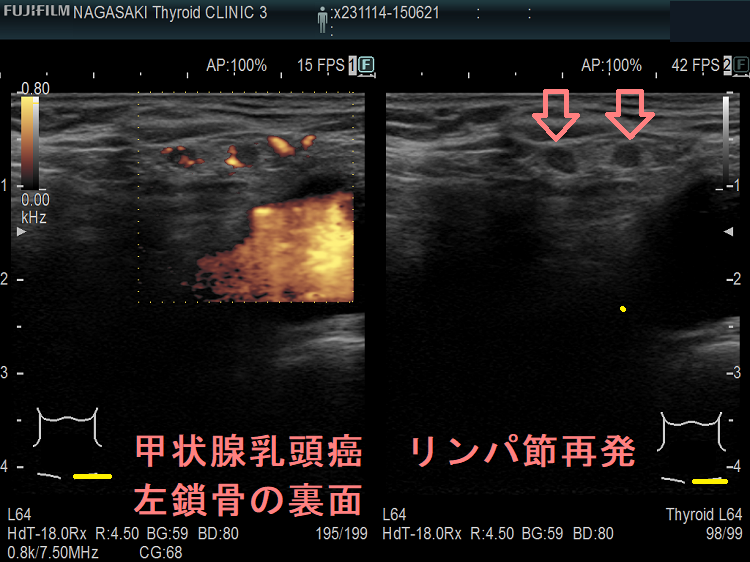
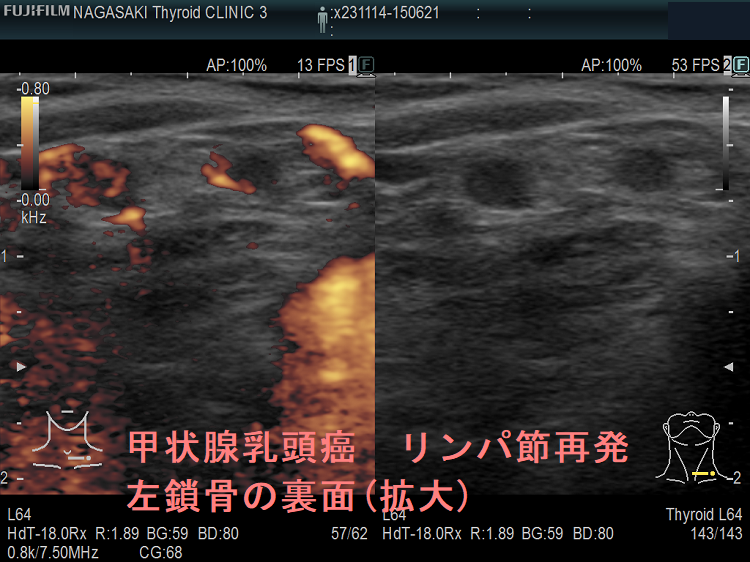
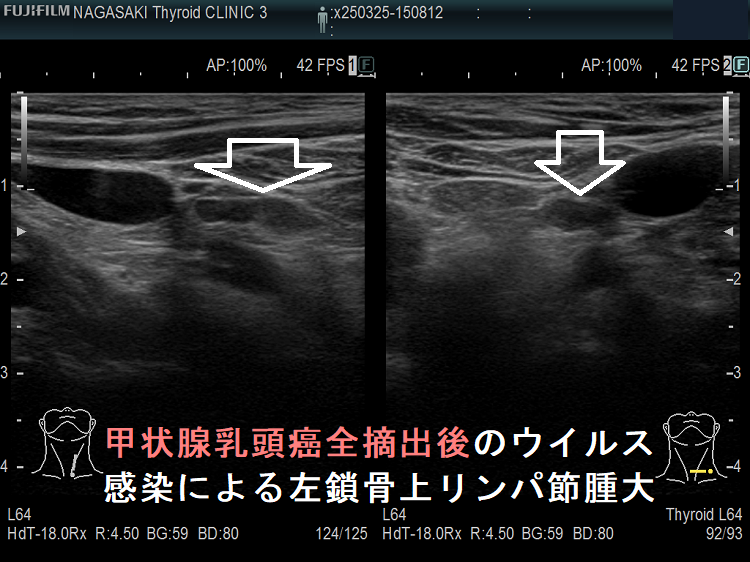
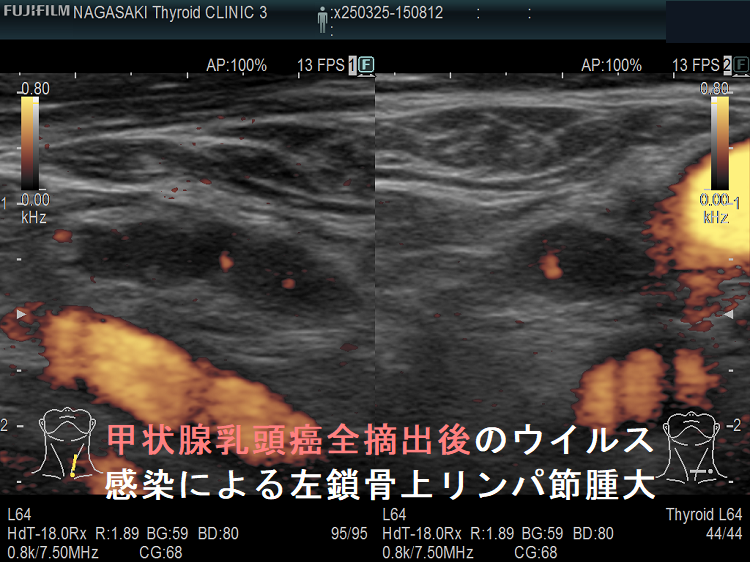
甲状腺癌再発診断の第一は簡便に行える頚部超音波(エコー)検査(局所再発・局所リンパ節再発)、肺CT(肺転移)、脳MRI(脳転移)、胸腰椎(あるいは転移が疑われる骨の)CT・MRI(骨転移)。甲状腺乳頭癌リンパ節再発 超音波エコー画像は①リンパ門消失②砂粒状石灰化③血流豊富。鎖骨上窩は予防的リンパ節郭清の範囲外で、甲状腺乳頭癌が左鎖骨上窩リンパ節に転移(ウィルヒョウリンパ節、ウィルヒョウ転移)すると全身へ運ばれ遠隔転移。のう胞変性(嚢胞変性)、右鎖骨上窩、左鎖骨の裏面リンパ節転移再発もある。
甲状腺癌,再発診断,頚部超音波,エコー,局所再発,局所リンパ節再発,リンパ門消失,砂粒状石灰化,左鎖骨上窩リンパ節,ウィルヒョウ
正攻法;画像診断[頚部超音波(エコー)検査、肺CT、脳MRI、アイソトープ検査、DWIBS(ドゥイブス) ]
甲状腺癌全摘出後に行うI-131 シンチグラフィーは、アブレーションも兼ねて甲状腺分化癌(乳頭癌・濾胞癌)再発・遠隔転移の有無を最初に診断し、アジュバント治療や本格的治療に移行するための確認試験です。放射性ヨウ素(I-131)を用事調整で用意せねばならず、甲状腺癌再発を最初から確信して使用放射線量が多い場合、放射線治療病室の確保も必要になります(日本では数が少なく平均3か月待ち)。また、I-131 シンチグラフィーは甲状腺半葉切除後の診断には使用できません。
やはり、第一は簡便に行える頚部超音波(エコー)検査(局所再発・局所リンパ節再発)、肺CT(肺転移)、脳MRI(脳転移)、胸腰椎(あるいは転移が疑われる骨の)CT・MRI(骨転移)です。
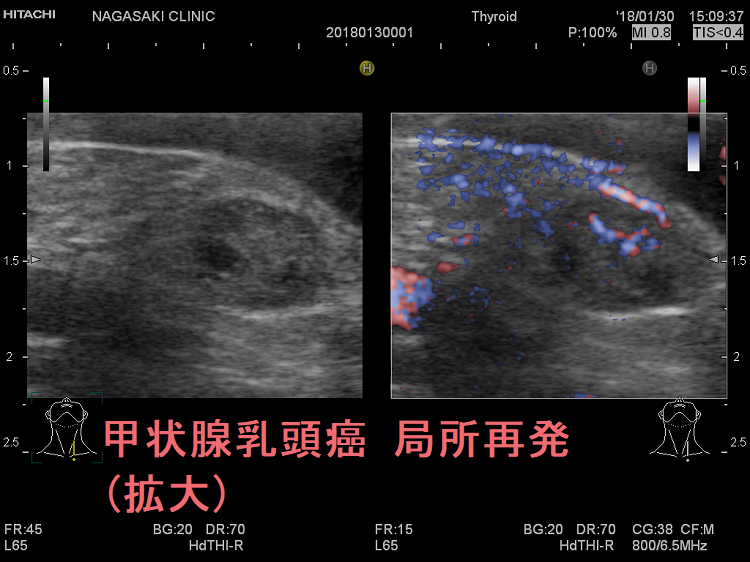
次の写真は甲状腺半葉切除(右葉)切除後のリンパ節再発です。左右とも総頚動脈外側のリンパ節再発です。
甲状腺乳頭癌の左鎖骨上窩リンパ節転移再発
ケース①
ケース②
ケース③
ケース④
甲状腺乳頭癌の右鎖骨上窩リンパ節転移再発
甲状腺乳頭癌の左鎖骨上窩リンパ節転移再発 のう胞変性(嚢胞変性)
甲状腺乳頭癌の左鎖骨の裏 リンパ節転移再発
甲状腺乳頭癌全摘出後のウイルス感染による左鎖骨上リンパ節腫大
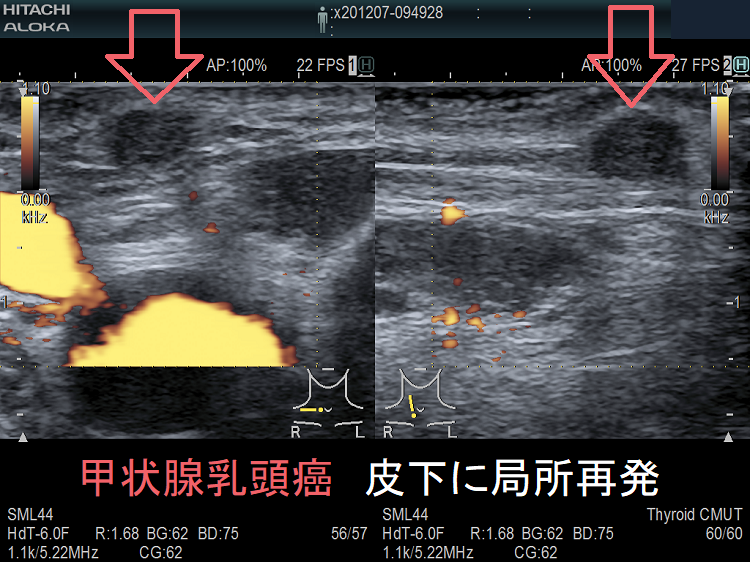
甲状腺乳頭癌の局所再発も多様
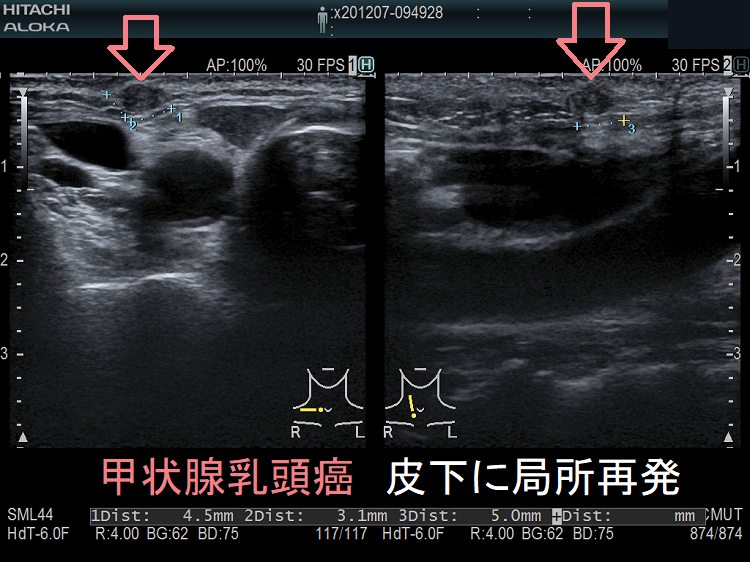
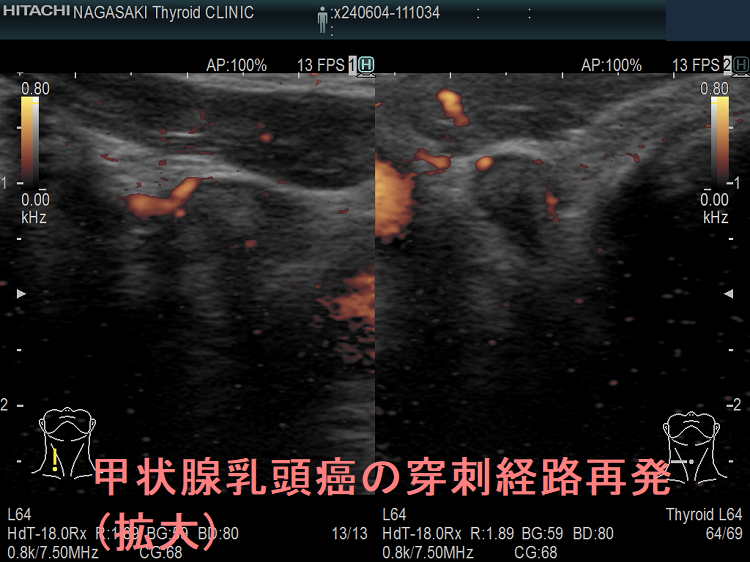
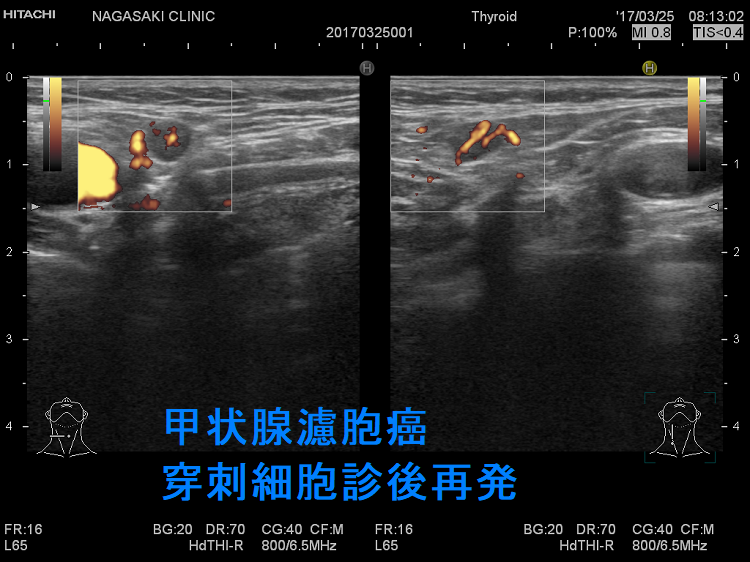
甲状腺乳頭癌の局所再発も多様で、頚部のどこにでも再発(皮下・顎下・甲状軟骨側板・気管軟骨・輪状軟骨・胸鎖乳突筋内・喉頭気管食道内腔/筋肉内)。皮下・前頸筋群内再発では遠隔転移を伴う可能性高い。サルベージ手術は手術リスクが高く、切除後のQOLも低下。甲状腺乳頭癌の甲状腺穿刺細胞診後再発(穿刺経路再発)患者の53%は元の癌よりも悪性度が高い組織型になる。甲状腺濾胞癌は血行性転移が主だが、稀にリンパ節転移する。甲状腺濾胞癌の局所再発は、切除手術での遺残だけでなく、甲状腺穿刺細胞診後再発(穿刺経路再発)もある。
甲状腺乳頭癌,局所再発,皮下,軟骨,胸鎖乳突筋,サルベージ手術,穿刺細胞診後再発,穿刺経路再発,甲状腺濾胞癌,リンパ節転移
通常の甲状腺乳頭癌の局所再発は、原発巣付近の癌細胞を採り切れなかった場所に現れます。
甲状腺乳頭癌の局所再発も多様で、
- 甲状腺周囲軟部組織;皮下(かなり浅い場所)、顎下部(かなり上)
- 甲状軟骨側板、気管軟骨、輪状軟骨(まさかこんな所に)
- 胸鎖乳突筋内(まさかこんな所に)
- 気管内腔、食道内腔または筋肉内、喉頭内腔
など頚部のどこにでも再発する可能性があります。(第57回 日本甲状腺学会 P1-067 再発を繰り返し治療に難渋している甲状腺乳頭癌の1 症例)[Endocr J. 2020 Sep 28;67(9):949-956.]
皮下もしくは前頸筋群内に再発(subcutaneous or intrastrap muscular recurrence)をきたした甲状腺乳頭癌の45%で遠隔転移を認めた報告があります。皮下もしくは前頸筋群内の甲状腺乳頭癌再発では、遠隔転移を伴っている可能性が高い。[J Thyroid Res. 2012;2012:819797.]
甲状腺乳頭癌と比べて、甲状腺未分化癌の皮下再発は珍しくはありません[Cancers (Basel). 2020 Sep 10;12(9):2585.]。
甲状腺乳頭がん局所再発患者に対するサルベージ手術では、
- 肉眼的断端陰性でも40%の患者で顕微鏡的断端陽性
- 24%の患者に重篤(重症)な外科的合併症;総頸動脈損傷、総頸動脈破裂を伴う咽頭瘻、咽頭・食道損傷、反回神経麻痺など
サルベージ手術では、再発腫瘍を取り巻く瘢痕組織と反回神経、輪状突起、気管を切除する必要があるため、手術リスクが高く、切除後のQOLも低下します。
[Endocr J. 2020 Sep 28;67(9):949-956.]
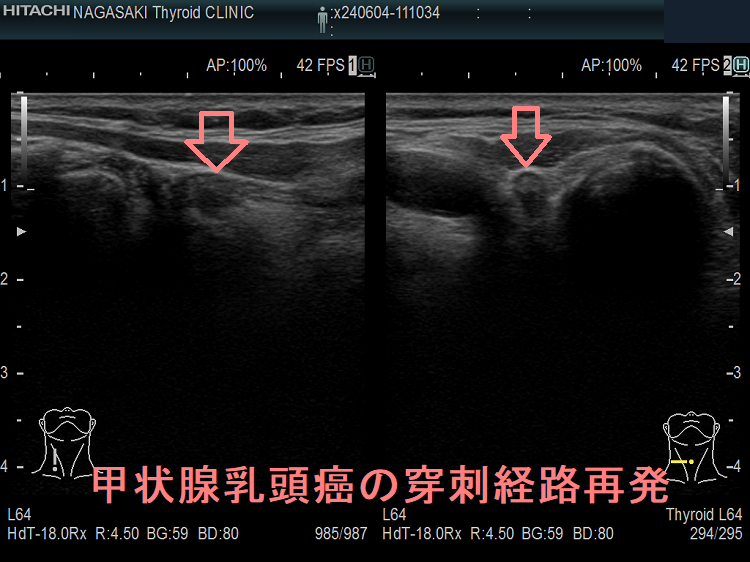
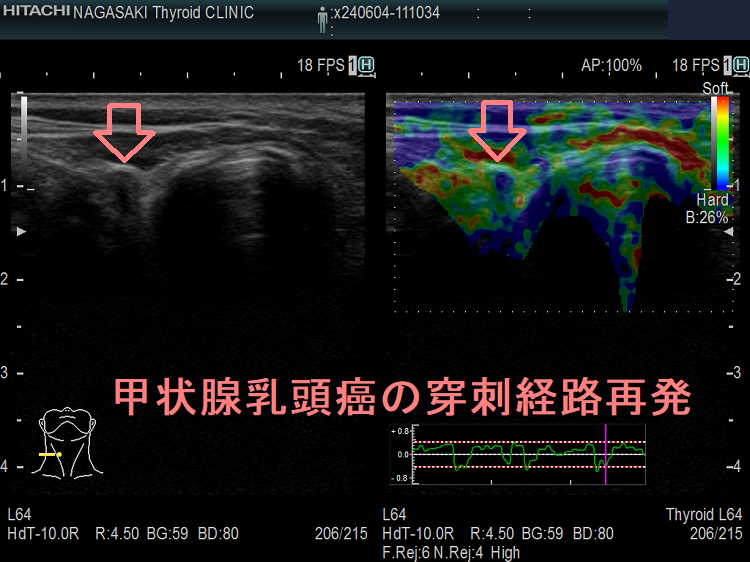
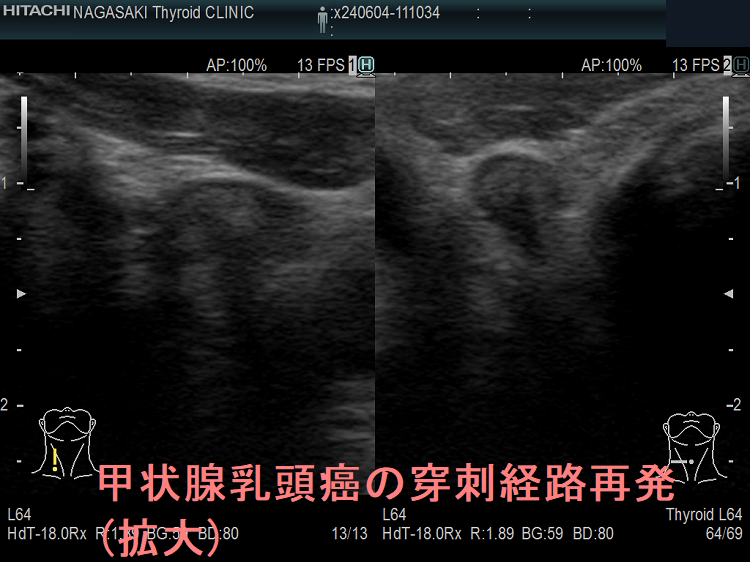
甲状腺穿刺細胞診後再発(穿刺経路再発、Needle tract implantation、Needle tract seeding)は穿刺経路に残った癌細胞が増殖したものです。甲状腺穿刺細胞診後再発(穿刺経路再発)は
- 甲状腺癌穿刺後5年で0.15%、10年で0.37%の頻度
- 転移リンパ節穿刺後5年で0.37%、10年で0.58%の頻度
- 53%の患者で元の癌よりも悪性度が高い組織型になる
- 再発ない場合に比べて予後が悪くなる
[World J Surg. 2020 Feb;44(2):378-384.]
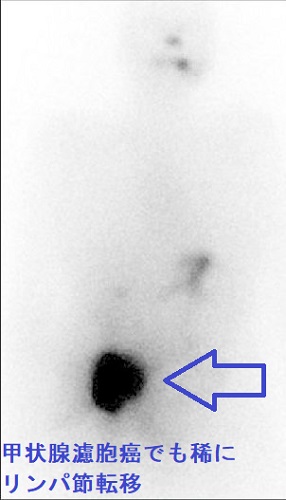
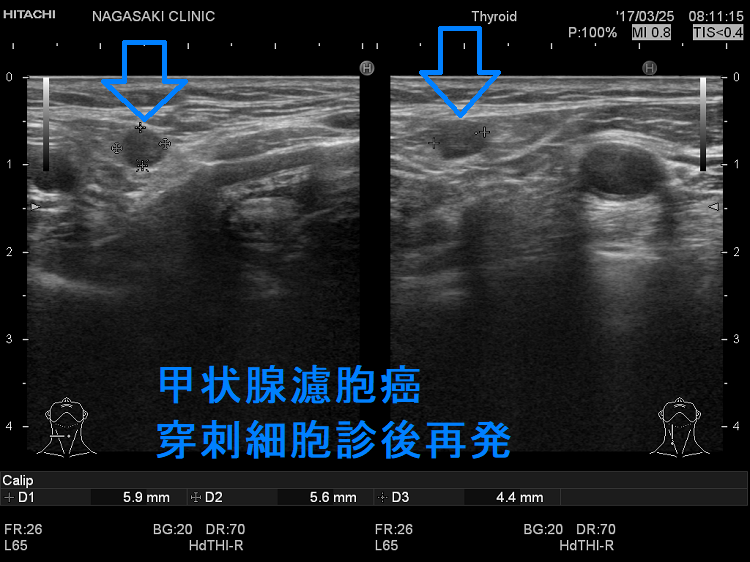
甲状腺濾胞癌の局所再発は、切除手術での遺残だけでなく、甲状腺穿刺細胞診後再発(穿刺経路再発)もあります。また、稀ながらリンパ節転移・リンパ節再発する場合もあります。甲状腺濾胞癌の特殊型 甲状腺濾胞癌(好酸性細胞型、膨大細胞癌)ではリンパ節転移・リンパ節再発が主です。
リンパ節転移・リンパ節再発
甲状腺濾胞癌は血行性転移なので、リンパ節転移しないと言うのは間違いです。甲状腺乳頭癌と比較すれば極めて少ないですが、元々、甲状腺濾胞細胞から発生した癌である以上、リンパ節転移はあり得ます。そして、甲状腺濾胞癌手術時のリンパ節郭清の有無が、その後の死亡率を左右すると言う報告もあります(World J Surg. 2002 Aug;26(8):1017-22.)。
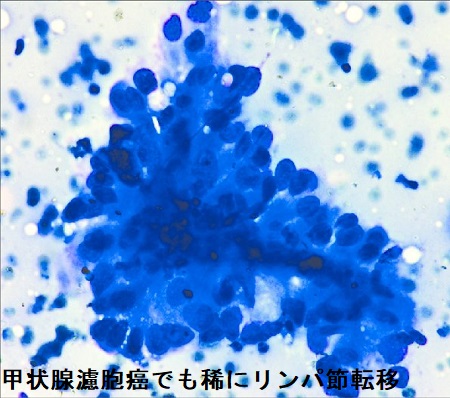
(左)I-131 シンチグラフィーでは、鼠径部リンパ節転移を認めた。(右)その細胞診(Indian J Endocrinol Metab. 2013 Mar;17(2):353-4)
甲状腺穿刺細胞診後再発(穿刺経路再発)
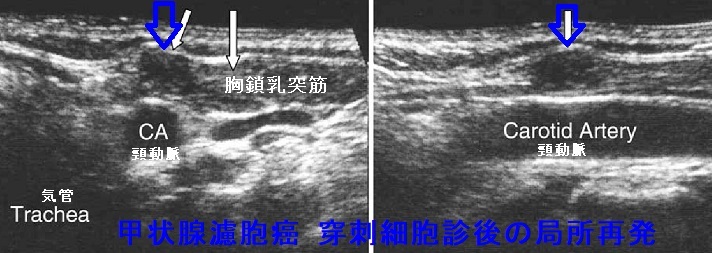
甲状腺濾胞癌は穿刺細胞診後の局所再発(甲状腺穿刺細胞診後再発、穿刺経路再発)もあり得ます。穿刺経路に残った濾胞癌細胞の増殖によります。
下の写真は甲状腺濾胞癌摘出後5年して胸鎖乳突筋、肩甲舌骨筋内に発生した甲状腺濾胞癌です。(Surg Today. 2007;37(1):34-7.)
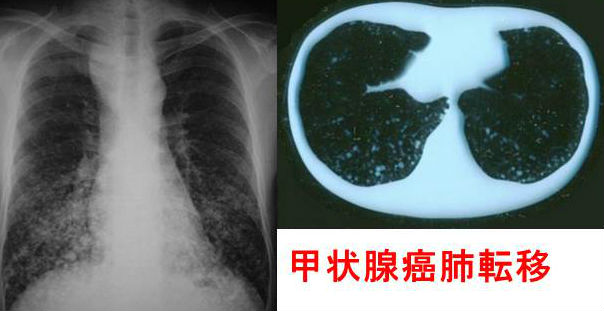
甲状腺癌の肺転移
甲状腺乳頭癌の肺転移では、肺野にびまん性の小粒状陰影を形成します。確定診断は、TBLB(経気管支肺生検)になります。(甲状腺癌の肺転移 )
甲状腺癌の骨転移
甲状腺分化癌(乳頭癌・濾胞癌)の手術後、血中サイログロブリン値が上昇し、
- 再発を疑われるが再発部位を特定できない場合
- 再発部位の全容が把握できない場合
アイソトープ検査が有用です。
甲状腺全摘出後なら、
- 放射性ヨウ素シンチ;I-123 シンチグラフィー、I-131シンチグラフィー(続けてアジュバント、アブレーション、本格的な治療を行う)
- I-123、I-131 を取り込まない甲状腺癌の再発の診断にFDG-PET/CTが有用
甲状腺亜全摘出後なら、FDG-PET/CTのみ。最近は、MRIを使用した所謂、MR-PETのDWIBS:ドゥイブス を行う場合もあります。
| 年齢 | 転移再発時期 | 5年以内に転移再発した割合 |
|---|---|---|
| 全体 | 12.4年 | |
| 21-40歳 | 17.4年 | 4.0% |
| 41-60歳 | 13.8年 | 14.0% |
| 61歳以上 | 6.5年 | 44.8% |
60歳以下では、初回手術・初回放射性ヨウ素内用療法[131Iアブレーション(アジュバント)治療]後、転移再発する場合、大半は10年以上して起こりますが、61歳以上では半数近くが5年以内の転移再発になります。
甲状腺関連の上記以外の検査・治療 長崎甲状腺クリニック(大阪)
長崎甲状腺クリニック(大阪)とは
長崎甲状腺クリニック(大阪)は日本甲状腺学会認定 甲状腺専門医[橋本病,バセドウ病,甲状腺超音波(エコー)検査など]による甲状腺専門クリニック。大阪府大阪市東住吉区にあります。平野区,住吉区,阿倍野区,住之江区,松原市,堺市,羽曳野市,八尾市,東大阪市,生野区,天王寺区、浪速区も近く。