不妊治療中・妊娠中の甲状腺機能低下症/橋本病女性はTPO抗体にかかわらずTSH 2.5 μIU/mL未満に (米国甲状腺学会ガイドライン2017の欠陥)
甲状腺:専門の検査/治療/知見① 橋本病 バセドウ病 甲状腺エコー 長崎甲状腺クリニック大阪
長崎甲状腺クリニック(大阪)は甲状腺専門クリニックです。不妊治療を行う産婦人科・レディースクリニックと提携し不妊治療中・妊娠中の甲状腺管理を行っています。
甲状腺専門の長崎甲状腺クリニック(大阪府大阪市東住吉区)院長が海外・国内論文に眼を通して得た知見、院長自身が大阪市立大学医学部附属病院(現、大阪公立大学医学部附属病院) 代謝内分泌内科で得た知識・経験・行った研究、甲状腺学会学術集会で入手した知見です。
長崎甲状腺クリニック(大阪)以外の写真・図表はPubMed等で学術目的にて使用可能なもの、public health目的で官公庁・非営利団体等が公表したものを一部改変しています。引用元に感謝いたします。尚、本ページは長崎甲状腺クリニック(大阪)の経費で非営利的に運営されており、広告収入は一切得ておりません。
甲状腺・動脈硬化・内分泌代謝・糖尿病に御用の方は 甲状腺編 動脈硬化編 甲状腺以外のホルモンの病気(副甲状腺/副腎/下垂体/妊娠・不妊など) 糖尿病編 をクリックください
Summary
日本において不妊治療中・妊娠中の甲状腺機能低下症/橋本病女性に対する治療目標を定めたガイドラインは存在せず。米国甲状腺学会ガイドライン2017を流用するが重大欠陥あり①「抗甲状腺ペルオキシダーゼ抗体(TPO抗体)陰性ならTSH 2.5~4.0μIU/mLでの甲状腺ホルモン剤(チラーヂンS)治療は推奨されない」のはおかしい。例えば甲状腺全摘出した女性で甲状腺ホルモン剤服薬し、TSH 2.5~4.0μIU/mLなら、TPO抗体は無関係②TSHの下限値が設定されていない;TSHが正常下限値を下回れば、甲状腺ホルモン過剰で母体の心血管系に負担が掛かける。
Keywords
日本,妊娠,甲状腺機能低下症,橋本病,ガイドライン,米国甲状腺学会ガイドライン,TSH 2.5 μIU/mL未満,抗甲状腺ペルオキシダーゼ抗体,TPO抗体,甲状腺ホルモン
残念なことに、日本において、不妊治療中・妊娠中の甲状腺機能低下症/橋本病患者に対する治療目標を定めたガイドラインは存在しません。
仕方なく、米国甲状腺学会ガイドライン2017の管理基準を流用しているのが現状です。
やはりアメリカは橋本病の患者が少ないためか、あるいは橋本病の研究者が少ないためか、「理解していない」部分が多くあります。なぜ不妊治療中・妊娠中甲状腺ホルモン剤)治療をするのか、原理を理解していないようです。
一般的には、米国甲状腺学会ガイドライン2017に準じて
- 妊娠前期(13週まで):甲状腺刺激ホルモン(TSH) <2.5 μIU/mL
- 妊娠中期(14週~27週): 〃 <3.0 μIU/mL
- 妊娠後期(28週~41週): 〃 <3.0 μIU/mL
になるようコントロールします[Thyroid. 2017 Mar;27(3):315-389.]。(橋本病/甲状腺機能低下症妊娠の管理基準)
ただし、これには理解不能な制限が加えられており、
- 抗甲状腺ペルオキシダーゼ抗体(TPO抗体)陰性の場合、TSH 2.5~4.0 μIU/mLでの甲状腺ホルモン剤(チラーヂンS)による治療は推奨されない
- 抗甲状腺ペルオキシダーゼ抗体(TPO抗体)陽性の場合、TSH 2.5~4.0 μIU/mLでの甲状腺ホルモン剤(チラーヂンS)による治療を考慮することが推奨される
と書かれています。これの欠陥性を証明できる事実があります。
それは、バセドウ病や甲状腺癌・甲状腺腫瘍で甲状腺を全部摘出した女性です。甲状腺ホルモン剤(チラーヂンS)を服薬し、TSHが2.5~4.0 μIU/mL だったとします。甲状腺は全てなくなっているため、抗甲状腺ペルオキシダーゼ抗体(TPO抗体)があろうが、なかろうが何の関係もありません。
つまり、抗甲状腺ペルオキシダーゼ抗体(TPO抗体)など最初から問題でなく、TSHの値が全てなのです(先入観を捨てて考えりゃ分かる話なんだが・・・)。
さらに付け加えると、抗甲状腺ペルオキシダーゼ抗体(TPO抗体)は甲状腺の組織を破壊する抗体であり、胎児・胎盤、子宮・卵巣、甲状腺ホルモンそのものを攻撃する抗体ではありません(要するに、直接、妊娠に関与せず、甲状腺ホルモン値・TSH値を介して間接的に影響する、すなわち、優先度は甲状腺ホルモン値・TSH値の方が高い)。
「抗甲状腺ペルオキシダーゼ抗体(TPO抗体)が陰性だからチラーヂンSは必要ない」なんて言ってる医者(非甲状腺専門医)もいるのに驚きました。
すなわち、「TSH>5.0(or 4.0) μIU/mLであろうが、<5.0 (or 4.0) μIU/mLであろうが」、「甲状腺自己抗体(橋本病抗体)の有無によらず」、着床(妊娠成立)して、妊娠を維持するための条件はTSH 2.5 μIU/mL 未満なのです。
自然妊娠を試みる場合
米国甲状腺学会ガイドライン2017によると、⾃然妊娠予定の女性についても意味不明で矛盾に満ちた記載が・・・。
「(Recommendation 18)⾃然妊娠を試みている甲状腺自己抗体(橋本病の抗体)陰性の潜在性甲状腺機能低下症[TSH>5.0 μIU/mL]⼥性は流産などのリスク増加が予想される。LT4(甲状腺ホルモン剤、チラーヂンS)治療が受胎能を改善するかどうかを決定する証拠は不⼗分である。ただし、妊娠が達成されると、より重大な甲状腺機能低下症への進行を防ぐ能力があるため、この設定ではLT4の投与を検討することができる。」
- 流産リスクが増えると予想されるのに、必ずしも甲状腺ホルモン剤、チラーヂンS投与せずとも良い事になります。それに、「不妊症/習慣性流産・不育症と甲状腺」に書いた通り、甲状腺ホルモン剤投与の効果を証明する論文は数多く出ています。何より、実際にチラーヂンSを投与している日本の甲状腺専門医が身をもって分かっている事です。
- 橋本病抗体の有無でなく、甲状腺ホルモン自体が不妊の原因なのです。そもそも、橋本病抗体[抗サイログロブリン抗体(Tg抗体)、抗甲状腺ペルオキシダーゼ抗体(TPO抗体)が陽性化するのは閉経前後で女性ホルモンが低下した時に多い。若い妊娠可能年齢の女性では、甲状腺超音波(エコー)検査で明らかに甲状腺組織が破壊されて橋本病(慢性甲状腺炎)の所見でも、抗体が陽性化しないケースは多い[橋本病(慢性甲状腺炎)における破壊の程度を評価]。
さらに、橋本病(慢性甲状腺炎)患者の20.8%が抗サイログロブリン抗体(Tg抗体:TgAb)・抗甲状腺ペルオキシダーゼ抗体(TPO抗体:TPOAb)両方とも陰性とされます。[J Endocrinol Invest. 2020 Nov;43(11):1631-1636.][Eur J Endocrinol. 2014 Jul;171(1):31-6.]
- しかも、妊娠すれば重大な甲状腺機能低下症に陥ると認めているなら、先に甲状腺ホルモン剤(チラーヂンS)補充しとかないと間に合わないでしょう。チラーヂンの半減期は8-9日なので、飲んでもすぐに効かず、血中濃度が安定するのに最低でも2週間は掛かるんだ(何も知らねーな🤢)。
高度生殖補助医療(ART)[体外受精(IVF)や顕微受精(ICSI)]の場合
米国甲状腺学会ガイドライン2017によると、「高度生殖補助医療(ART)[体外受精(IVF)や顕微受精(ICSI)]においては、
「(Question 26) 甲状腺自己抗体の有無によらずTSH値が非妊娠時基準値上限以上の潜在性甲状腺機能低下症[TSH>5.0 μIU/mL]の場合はTSH 2.5 μIU/mL 未満を目標としたレボチロキシン(甲状腺ホルモン剤)治療するのがprudent(⽤⼼深い、慎重である、賢明である)。
基準値上限以下[TSH<5.0 μIU/mL]でも抗甲状腺ペルオキシダーゼ抗体(TPO抗体)陽性の場合はレボチロキシン(甲状腺ホルモン剤)治療の潜在的利益を考慮する」
と記載されています。
この時点で既に意味不明、まるで役人が書いた文書の様に、あいまいな表現。
体外受精(IVF)や顕微受精(ICSI)などでは、
- 甲状腺自己抗体が無くTSH 2.5-5.0(or 4.0) μIU/mL の場合、2.5 μIU/mL 未満にしなくても良いんかい?素人でも、矛盾に気付きます。
それなら「TSH 2.5-5.0(or 4.0) μIU/mL かつ抗甲状腺ペルオキシダーゼ抗体(TPO抗体)陰性の女性」はTSH 2.5 μIU/mL にしなくてよい事になります(致命的な欠陥)。
- 「潜在的利益を考慮する」と意味不明な文言です。
(ガイドラインとは、たとえ専門家でなくても、その通り行えば間違いない明確な基準です。言葉の意味が不明ではガイドラインにならんわ😩)
甲状腺ホルモン剤を使うのか否か、TSHをいくらにするのか数値目標無し!
確かに、抗甲状腺ペルオキシダーゼ抗体(TPO抗体)は甲状腺の破壊の程度に相関し(Thyroid Res. 2013 Mar 23;6(1):5.)、TPO抗体陽性妊婦は甲状腺の予備力が低下しているため、妊娠週数が進むにつれ甲状腺ホルモン低下が大きくなります。
しかし、重要なのは
①妊娠するか否かの最も初期で、着床時に「甲状腺自己抗体の有無によらず」、TSHが低い=プロラクチン(PRL;授乳ホルモン、妊娠させないホルモン)が低い[Endocr J. 2015;62(1):87-92.]
②例え、TPO抗体陰性であっても、妊娠前期 TSH>2.5 μIU/mL、妊娠中期-後期 >3.0 μIU/mL なら流産率上がり、無事に出産できても子供の脳IQ(知能指数)は低くなるんだから、甲状腺ホルモン剤(チラーヂンS)は必要(橋本病/甲状腺機能低下症妊娠の問題点)
また、前述の如く、橋本病抗体[抗サイログロブリン抗体(Tg抗体)、抗甲状腺ペルオキシダーゼ抗体(TPO抗体)が陽性化するのは閉経前後で女性ホルモンが低下した時に多い。若い妊娠可能年齢の女性では、甲状腺超音波(エコー)検査で明らかに甲状腺組織が破壊されて橋本病(慢性甲状腺炎)の所見でも、抗体が陽性化しないケースは多い[橋本病(慢性甲状腺炎)における破壊の程度を評価]。
さらに、橋本病(慢性甲状腺炎)患者の20.8%が抗サイログロブリン抗体(Tg抗体:TgAb)・抗甲状腺ペルオキシダーゼ抗体(TPO抗体:TPOAb)両方とも陰性とされます。[J Endocrinol Invest. 2020 Nov;43(11):1631-1636.][Eur J Endocrinol. 2014 Jul;171(1):31-6.]
繰り返しますが、「TSH>5.0(or 4.0) μIU/mLであろうが、<5.0 (or 4.0) μIU/mLであろうが」、「甲状腺自己抗体(橋本病抗体)の有無によらず」、着床(妊娠成立)して、妊娠を維持するための条件はTSH 2.5 μIU/mL 未満なのです。
米国甲状腺学会ガイドライン2017におけるもう一つの重大な欠陥は、TSHの下限値が設定されていないことです。TSHが正常下限値[5.0 μIU/mL未満]を下回れば、甲状腺ホルモン過剰になり、母体の心血管系に負担を掛けます。
長崎甲状腺クリニック(大阪)の管理基準は、抗甲状腺ペルオキシダーゼ抗体(TPO抗体)の有無にかかわらず、かつ胎児・母体両方へ配慮して
- 妊娠前期(13週まで):甲状腺刺激ホルモン0.5< (TSH) <2.5 μIU/mL
- 妊娠中期(14週~27週): 〃 0.5< (TSH) <3.0 μIU/mL
- 妊娠後期(28週~41週): 〃 0.5< (TSH) <3.0 μIU/mL
となります。
ただし、つわりに伴う妊娠時一過性甲状腺機能亢進 の影響で、一時的にTSH <0.5 μIU/mL となるのは止むえません。
日本での現実は以下の通り、
- 厚生労働省の統計では、日本人女性の流産率は約13-15%ですが、上條甲状腺クリニックの上條桂一先生(尊敬しております)によると、TSH≧2.5 μIU/mL での流産率は30%以上とされます。
- 妊娠可能かつ甲状腺の病気がない健康女性のTSH(甲状腺刺激ホルモン)は0.39(ほぼ0.4)~3.0 μIU/mL(95%信頼区間)です(日本甲状腺学会雑誌 5;66,2014)。
そこで、男女・年齢を問わない(要するに高齢者まで含まれる)一般的なTSHの正常上限値 5.0 μIU/mL を基準にせず、甲状腺ホルモン剤(チラーヂンS)でTSHを 3.0 μIU/mL 未満にすると、84.1%が妊娠し、最終的に59.4%が出産したそうです(Endocr J. 2015;62(1):87-92.)。
ならば、「高度生殖補助医療[体外受精(IVF)・顕微授精(ICSI)]」を行わなくても、不妊女性はTSH<2.5 μIU/mL であるべきです。
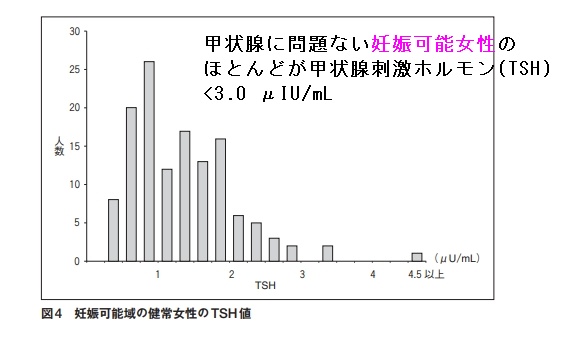
甲状腺に問題ない妊娠可能女性のほとんどが甲状腺刺激ホルモン(TSH) <3.0 μIU/mLです(日本甲状腺学会雑誌 5;66,2014)。
日本では、挙児を希望するカップルの10~15% が不妊に悩んでおり、不妊女性における潜在性甲状腺機能低下症の頻度は約12%、流産リスクは顕性甲状腺機能低下症(TSH≧10.0 μIU/mL)と同程度です。近年、日本の出生率は減少から転じて微増傾向にあります。不妊治療を行う婦人科の先生方にも甲状腺への関心が高まり、甲状腺専門医と協力して管理を行う事で満期出産が増えたのが一因と思います。(必ずしもアベノミクスの恩恵だけでもないと思います)
それに水を差すかのような米国甲状腺学会ガイドライン2017は無視(一蹴)してよいと考えます。アメリカと日本では、人種やヨウ素(ヨード)摂取量の違いによりTSHの基準値は異なるはずで、そのことを考えず米国のガイドラインを鵜呑みにしてはいけません。
甲状腺関連の上記以外の検査・治療 長崎甲状腺クリニック(大阪)
長崎甲状腺クリニック(大阪)とは
長崎甲状腺クリニック(大阪)は日本甲状腺学会認定 甲状腺専門医[橋本病,バセドウ病,甲状腺超音波(エコー)検査など]による甲状腺専門クリニック。大阪府大阪市東住吉区にあります。平野区,住吉区,阿倍野区,住之江区,松原市,堺市,羽曳野市,八尾市,生野区,東大阪市,天王寺区,浪速区,生野区も近く。



