バセドウ病/甲状腺機能亢進症 アイソトープ(放射性ヨウ素; I-131)治療の欠点[日本甲状腺学会認定 甲状腺専門医 橋本病 長崎甲状腺クリニック 大阪]
甲状腺の基礎知識を初心者でもわかるように、長崎甲状腺クリニック(大阪府大阪市東住吉区)院長が解説します。
その他、甲状腺の基本的な事は甲状腺の基本(初心者用) 橋本病の基本(初心者用)を、高度で専門的な知見は甲状腺編 甲状腺編 part2 を御覧ください。
長崎甲状腺クリニック(大阪)以外の写真・図表はPubMed等で学術目的にて使用可能なもの、public health目的で官公庁・非営利団体等が公表したものを一部改変しています。引用元に感謝いたします。尚、本ページは長崎甲状腺クリニック(大阪)の経費で非営利的に運営されており、広告収入は一切得ておりません。
バセドウ病で長崎甲状腺クリニック(大阪)を受診される方への注意
バセドウ病の治療開始(再開)後、頻回の副作用チェックが必要なため①大阪市と隣接市の方に限定②来院できず薬を自己中断する方はお受けできません。
長崎甲状腺クリニック(大阪)では、バセドウ病/甲状腺機能亢進症のアイソトープ(放射性ヨウ素; I-131)治療自体を行っておりません。
日本甲状腺学会から「バセドウ病 131I 内用療法の手引き」が発表され、アイソトープ(放射性ヨウ素; I-131)治療は、バセドウ病治療の3本柱の1つとして、以前より積極的に選択されるようになりました(バセドウ病/甲状腺機能亢進症治療の約11%)。
Summary
アイソトープ(放射性ヨウ素; I-131)治療の欠点は、①甲状腺ホルモンが不安定な状態でおこなうと10%死亡率の甲状腺クリーゼの危険、②バセドウ病眼症悪化の可能性(予防的ステロイド投与)、③すみやかに甲状腺ホルモンが正常化せず、2〜6カ月かけてゆっくり減少、1年間は乱高下し正常化に数か月、③消化器症状、④I-131 投与後半減期(放射線量が半分になる期間)の8日間は子供のハグは避け、他人に近接してはならず、公共の場に出られない、⑤放射線治療後甲状腺機能低下症になり一生、甲状腺ホルモン薬が必要、⑥大きすぎる甲状腺は半年-1年後2回目行う。⑦治療後は甲状腺癌に注意。
Keywords
アイソトープ,放射性ヨウ素,I-131,放射線,バセドウ病,甲状腺クリーゼ,バセドウ病眼症悪化,ステロイド,甲状腺機能低下症,甲状腺癌
アイソトープ(放射性ヨウ素;I-131)治療の欠点は、
- 甲状腺ホルモンが不安定な状態でおこなうと、10%死亡率の甲状腺クリーゼを誘発したり、バセドウ病眼症を悪化させる可能性があります。
- 治療後すみやかに甲状腺ホルモンが正常化せず、2〜6カ月かけてゆっくり減少し、正常化に数か月要します。
- 視床下部-下垂体-甲状腺(HPT)軸の回復は遅れるため、一過性の中枢甲状腺機能低下症を生じる[Am J Med. 1995 Aug;99(2):173-9.]
- しかも、治療後1年間は甲状腺ホルモンが乱高下します。
[減少後再上昇67%、上昇後減少して再上昇17%、ゆっくり減少16%(Ann Nucl Med 2005;9:297-308)]
- アイソトープ投与後、甲状腺クリーゼ、バセドウ病眼症が悪化、消化器症状(下記)
- ベータ線の飛距離は1-2mmなので、I-131 投与後半減期(放射線量が半分になる期間)の8日間は、(特に子供の)ハグは避けねばならない。
ガンマ線の半減期も8日間なので、その間、他人に近接してはならず、公共の場に出られません(出勤できません)。
※公式には8日間で良いとなっていますが、放射線量が半分になるだけなので、せめて2週間は公共の場に出るべきではないと筆者は思います。
- 濾胞細胞が破壊された後は、逆に甲状腺ホルモンが低下し(放射線治療後甲状腺機能低下症)、一生、甲状腺ホルモン薬が必要になります。(錠剤を一日1回飲むだけなので簡単ですが)
- 大き過ぎる甲状腺(巨大甲状腺腫)は1回のアイソトープ治療で終わりません。半年-1年の間を置いて2回目、3回目と繰り返していきます。当然、累積被ばく量は大きくなり、30年後、全身に癌の発生率が高くなる危険があります。[バセドウ病でもアイソトープ(放射性ヨウ素)治療後、全身の発がんリスクが上昇]
- かなり稀ですが、副甲状腺への放射線障害で副甲状腺機能低下症[J Clin Endocrinol Metab. 2016 Jun;101(6):2284-99.]
- 全死亡率が増加、
英国のデータでは、特に
①心血管疾患(標準化死亡率比1.2; 95%信頼区間1.2から1.3)
②脳血管疾患(標準化死亡率比1.4; 95%信頼区間1.2から1.5)
③大腿骨骨折(標準化死亡率比2.9; 95%信頼区間2.0から3.9)
の死亡率が増加。放射性ヨウ素(I-131)投与量が高いほど死亡率も高い。[N Engl J Med. 1998 Mar 12;338(11):712-8.]
米国[Am J Epidemiol. 1988 May;127(5):969-80.]、スウェーデン[Acta Endocrinol (Copenh). 1993 Mar;128(3):230-4.]、フィンランド[J Clin Endocrinol Metab. 2007 Jun;92(6):2190-6.]も同様の結果。
[Thyroid Res. 2020 Mar 9:13:3.]
アイソトープ(放射性ヨウ素;I-131)治療後1ヶ月以内は、甲状腺中毒症状の増悪を来たす可能性があります。
甲状腺クリーゼに至ることは非常に稀ですが、報告例はあります(Am J Med 1983;75:353-359)(J Endocrinol Metab 2001;86:1865-1867)。甲状腺ホルモンが急上昇して、甲状腺クリーゼをおこす可能性が生じたら、迷わず副腎皮質ステロイド剤、ヨウ化カリウム(KI)、ベータブロッカー、使用可能なら抗甲状腺薬を予防投与するのが無難でしょう。
最も、アイソトープ(放射性ヨウ素;I-131)による人工的な破壊性甲状腺炎なので、甲状腺機能低下症になるまで凌げばよいでしょう。
活動性バセドウ病眼症があれば、確実に悪化するため、アイソトープ(放射性ヨウ素;I-131)治療を避けるのが原則です。バセドウ病眼症を考慮する事無く、無作為でアイソトープ(放射性ヨウ素;I-131)治療を行った報告では、38%でバセドウ病眼症の発症と悪化が生じました。そして、その内35%から56%が喫煙者でした。(Cochrane Database Syst Rev. 2016 Feb 18;2:CD010094.)
一方、バセドウ病眼症の無い・非活動性バセドウ病眼症患者におけるアイソトープ(放射性ヨウ素;I-131)治療後のバセドウ病眼症増悪は9.8%でおこり、2.4%が眼科治療を必要としました(伊藤病院のデータ)。[J Clin Endocrinol Metab. 2015 Jul;100(7):2700-8.]
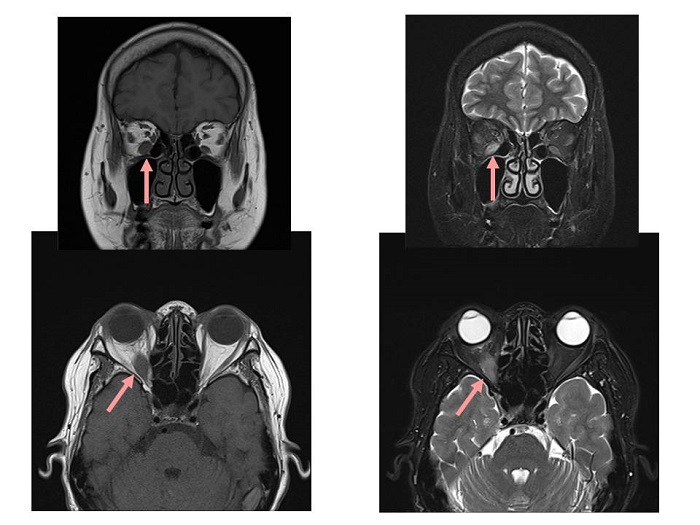
アイソトープ(放射性ヨウ素;I-131)治療後バセドウ病眼症は、1年以内の発症が多いが、1年以上経過して(2年後まで)の発症もあります(PLoS One. 2020 Jan 13;15(1):e0226495.)。
アイソトープ(放射性ヨウ素;I-131)治療後バセドウ病眼症の発症と悪化に対するリスクファクターは、
- 喫煙
- 治療前のFT3(トリヨードサイロニン)高値
- 治療後の甲状腺機能低下症(TSHが眼筋、眼窩脂肪組織のTSH受容体を刺激するため)
- バセドウ病抗体(TRAb)高値
(Thyroid. 2010 Jul;20(7):785-93.)
どうしても他に選択肢が無い場合、
- 予防的ステロイド内服;喫煙者の場合。バセドウ病眼症状が無くても、ステロイド予防投与をすべきとの意見もある。
- アイソトープ(放射性ヨウ素;I-131)治療後甲状腺機能低下症を避ける:TSH刺激は後眼窩部結合織線維芽細胞を活性化するため、バセドウ病眼症が増悪。
- 禁煙を厳守(喫煙はバセドウ病眼症の最大の増悪因子の一つ)
[The 2021 European Group on Graves' orbitopathy (EUGOGO) clinical practice guidelines for the medical management of Graves' orbitopathy. Eur J Endocrinol. 2021 Aug 27;185(4):G43-G67.]。
アイソトープ治療後バセドウ病眼症 MRI画像
バセドウ病眼症悪化に対する予防的ステロイド投与として、
- 最近流行の低用量ステロイド投与法;プレドニン15mgを初期量とし、2週間で5mgずつ減量。正直効かない。伊藤病院も予防効果なしとの結論を出しています。バセドウ病眼症の無い・非活動性バセドウ病眼症の患者に15mgの低用量プレドニゾロン(PSL)予防投与しても、予防効果はなかったそうです。[J Clin Endocrinol Metab. 2015 Jul;100(7):2700-8.][Thyroid. 2014 Oct;24(10):1515-23.](第57回 日本甲状腺学会 O5-1 バセドウ病(GD)I-131 内用療法後(RIT)のバセドウ病眼症(GO)悪化に関する前向き研究-経口低用量ステロイド薬投与による予防効果を含めて-)
- 従来法;プレドニン20-30mg(0.4-0.5 mg/kg)を初期量とし、2週間で5mgずつ減量。やはり、この位の量は必要。(プレドニン30mgは外来で安全に使用できる量ではありません。少なくとも20mgに減量するまでは、眼科に入院して行うべきです)[Thyroid. 2014 Oct;24(10):1515-23.]
現在(2023年)、伊藤病院ではプレドニゾロン(PSL)20mg/日より開始する漸減中止法にしているようです。(第66回 日本甲状腺学会 O13-2 プレドニゾロン投与によるバセドウ病放射性ヨウ素内用療法後の眼症悪化予防についての検討)
(Clin Endocrinol (Oxf). 2008 Dec;69(6):943-50.)
バセドウ病眼症の無い・非活動性バセドウ病眼症患者におけるアイソトープ(放射性ヨウ素;I-131)治療後のバセドウ病眼症の増悪は9.8%におこり、2.4%が眼科治療を必要とします。[J Clin Endocrinol Metab. 2015 Jul;100(7):2700-8.](第59回 日本甲状腺学会 シンポジウムⅠ 甲状腺眼症 RI 治療:眼症患者へのRI 治療はしてはいけないのか?)
非活動性バセドウ病眼症 でも
- 甲状腺ホルモン高値
- バセドウ病抗体のTRAb高値
- 喫煙者
などのリスク因子を有す場合、欧州眼症研究グループ(EUGOGO)ガイドラインでは予防的ステロイド投与を考慮するとされます。[The 2021 European Group on Graves' orbitopathy (EUGOGO) clinical practice guidelines for the medical management of Graves' orbitopathy. Eur J Endocrinol. 2021 Aug 27;185(4):G43-G67.]
伊藤病院の報告では、20.5%でアイソトープ投与後に消化器症状(頻度順に悪心・食欲不振・下痢・嘔吐・胃痛)が起きたそうです。
治療時に甲状腺機能亢進症が正常化していない比較的若年女性に発症しやすく、I-131 内服量と関連があります。(第57回 日本甲状腺学会O6-1 バセドウ病に対する131I 治療後早期に発症する消化器症状について)
元々、甲状腺機能亢進症/バセドウ病では、腸管運動が活発になり過ぎて、消化器症状をおこしやすい状態にあるためと考えられます。(甲状腺ホルモンと便秘・下痢)
アイソトープ治療後に有痛性甲状腺炎を生じたバセドウ病の珍しい症例が報告されています。治療12日後より甲状腺に痛み、疼痛部の腫大、超音波(エコー)検査にてエコー輝度上昇を認め、その後、早期に甲状腺機能低下症となったそうです。
おそらく甲状腺組織が急激に破壊され、急性炎症による急速な浮腫のため痛みが生じたのでしょう。(第56回 日本甲状腺学会 P1-023 アイソトープ治療後に有痛性甲状腺炎を生じたバセドウ病の1 症例)
アイソトープ治療後有痛性甲状腺炎の痛みは軽度で、非ステロイド性抗炎症薬(NSAIDs)により治まるとされます[J Nucl Med. 2021 Mar;62(3):304-312.]。
長崎甲状腺クリニック(大阪)のアイソトープ後有痛性甲状腺炎 超音波(エコー)画像です。甲状腺左葉の低エコー部(黒い所)に痛みを伴います。
アイソトープ(放射性ヨウ素; I-131)治療後は男性・女性ともに一定期間、避妊が必要です。
アイソトープ(放射性ヨウ素; I-131)治療後は男性・女性ともに一定期間、避妊が必要です。
「バセドウ病診療ガイドライン 2019」によると、女性はアイソトープ治療後最低6カ月間、胎児への影響を考えて避妊せねばなりません。
しかし、現実は、そのように楽観的なものではなく、
- その後さらに6か月間は甲状腺ホルモンの変動が激しく、まともに妊娠出産できません[アイソトープ(放射性ヨウ素; I-131)治療後1年間]
- 急激な甲状腺の破壊が原因で、甲状腺に対する自己免疫が活性化され、TSHレセプター抗体(TRAb)がアイソトープ治療前よりも増加。
①2年以内に妊娠すると胎児バセドウ病・新生児バセドウ病の確率が高くなります(アイソトープ治療後妊娠 )
②母体のバセドウ病眼症(甲状腺眼症)が悪化すると、最悪、ステロイド大量投与や放射線球後照射を余儀なくされ、妊娠どころではなくなる[バセドウ病眼症(甲状腺眼症)が悪化
精子は放射線の影響を受けやすいため、男性も4カ月間、避妊が必要(バセドウ病診療ガイドライン 2019)。
治療前から存在する良悪性鑑別困難の甲状腺腫瘍が、アイソトープ(放射性ヨウ素; I-131)治療後にサイズ増大し、甲状腺癌だった報告があります。これは、治療前の甲状腺腫瘍がアイソトープ(放射性ヨウ素)により癌化したのではなく、治療後の甲状腺機能低下症に伴う高TSH(甲状腺刺激ホルモン)血症が甲状腺癌の発育を促進(刺激)したためと考えられます。(第54回 日本甲状腺学会 P095 バセドウ病放射性ヨード治療後の甲状腺癌の2例)
また、治療前にはなかったが、アイソトープ(放射性ヨウ素; I-131)治療後数年して甲状腺乳頭癌が現れる場合もあります。その場合、放射性ヨウ素(I-131)量によって次の2通りが考えられます。
- 13.5mCi(well done 法);一般的にバセドウ病の正常甲状腺細胞を完全に破壊できる量。すべての細胞が壊れるので、その後に癌化はおこりません。治療前から既に存在していた癌細胞の芽が成長しただけと考えるのが自然でしょう。なぜなら、13.5mCi程度では甲状腺乳頭癌細胞を破壊できないためです[甲状腺乳頭癌の放射性ヨウ素(I-131)内用治療に用いるのは100-200 mCi](甲状腺癌に対する放射性ヨウ素(I-131)を用いた治療)。
- 5mCi(少量法、中途半端法);一般的に、この量で甲状腺癌は発生しないとされます。しかし、バセドウ病自体の甲状腺癌(ほとんど甲状腺乳頭癌)発生率は1.3%(Thyroid. 1998;8:647–652.)で、中途半端に甲状腺濾胞細胞が残っているため、アイソトープ(放射性ヨウ素; I-131)治療しようとしまいと、将来的な甲状腺癌発生の危険は残るわけです。(新しく提唱された治療目標の弊害)
アイソトープ(放射性ヨウ素; I-131)治療後に発生した甲状腺乳頭癌の手術は大変です。アイソトープ(放射性ヨウ素; I-131)により甲状腺細胞が壊れる過程の炎症で癒着がひどく、病変を簡単に切除できないためです。
バセドウ病に用いる13.5mCi(well done 法)の放射性ヨウ素(I-131)で放射線誘発性甲状腺がんは発生しません。あくまで、治療前から既に存在していた癌細胞の芽が成長しただけです。しかし、乳腺をはじめ甲状腺以外の他臓器がんの発生と癌死亡率の増加は、かなり確かなデータとして存在します。
しかしながら、院長ブログ「緊急速報!バセドウ病アイソトープ(放射線)治療で全身の癌発生率が上昇」にある通り、バセドウ病のアイソトープ(放射性ヨウ素)治療後、約30年で乳がんをはじめ、全身の総固形癌(血液癌以外の癌)死亡率が、アイソトープ治療をしていない対照群と比べ明らかに増加することが証明されました(JAMA Intern Med. 2019;179(8):1034-1042.)。
甲状腺関連の上記以外の検査・治療 長崎甲状腺クリニック(大阪)
- 甲状腺編
- 甲状腺編 part2
- 内分泌代謝(副甲状腺/副腎/下垂体/妊娠・不妊等
も御覧ください
長崎甲状腺クリニック(大阪)とは
長崎甲状腺クリニック(大阪)は日本甲状腺学会認定 甲状腺専門医[橋本病,バセドウ病,甲状腺超音波(エコー)検査など]による甲状腺専門クリニック。大阪府大阪市東住吉区にあります。平野区,住吉区,阿倍野区,住之江区,松原市,堺市,羽曳野市,八尾市,天王寺区,東大阪市,生野区,浪速区も近く。