抗甲状腺薬メルカゾールによる胎児奇形(メルカゾール奇形症候群)[日本甲状腺学会認定 甲状腺専門医 橋本病 バセドウ病 長崎甲状腺クリニック 大阪]
甲状腺:専門の検査/治療/知見① 橋本病 バセドウ病 甲状腺エコー 長崎甲状腺クリニック大阪
甲状腺専門の長崎甲状腺クリニック(大阪府大阪市東住吉区)院長が海外(Pub Med)・国内論文に眼を通して得た知見、院長自身が大阪市立大学(現、大阪公立大学) 代謝内分泌内科で得た知識・経験・行った研究、毎年、どこかで開催される日本甲状腺学会で入手した知見です。
長崎甲状腺クリニック(大阪)以外の写真・図表はPubMed等において学術目的で使用可能なもの(Creative Commons License)、public health目的で官公庁・非営利団体等が公表したものを一部改変しています。引用元に感謝いたします。尚、本ページは長崎甲状腺クリニック(大阪)の経費で非営利的に運営されており、広告収入は一切得ておりません。
甲状腺・動脈硬化・内分泌代謝・糖尿病に御用の方は 甲状腺編 動脈硬化編 甲状腺以外のホルモンの病気(副甲状腺/副腎/下垂体/妊娠・不妊など) 糖尿病編 をクリックください
(表;バーチャル臨床甲状腺カレッジより)
妊娠・出産の基礎的な内容は妊娠/出産/授乳と甲状腺 を御覧ください
バセドウ病妊娠はハイリスク妊娠です。産科,内分泌科,NICU(新生児集中治療室)全てある総合病院で管理しないと母児ともに危険性が高まります。妊活中のバセドウ病女性も最初から、そちらを受診ください。
「設備が無い所で、リスクを冒してまで行う出産が良い医療とは思えない」医療ドラマ「コウノドリ2 第1話」四宮ハルキ先生のセリフ。
「たまたまうまくいっても、運が良かっただけだ。」全シーズン通して四宮先生がよく言うセリフ。
妊娠中に開始するバセドウ病の治療は、非妊娠時と比べ遥かにリスクが高くなります。しかし、治療しなければ母児ともに、更に危険な状態になるため、治療開始するしか道はありません。本来、バセドウ病は妊娠前のブライダルチェックで見つけて、完全にコントロールしてから妊娠すべきものです(例え妊娠前に完璧にコントロールしてもハイリスクなのがバセドウ病妊娠の怖いところですが・・)。
Summary
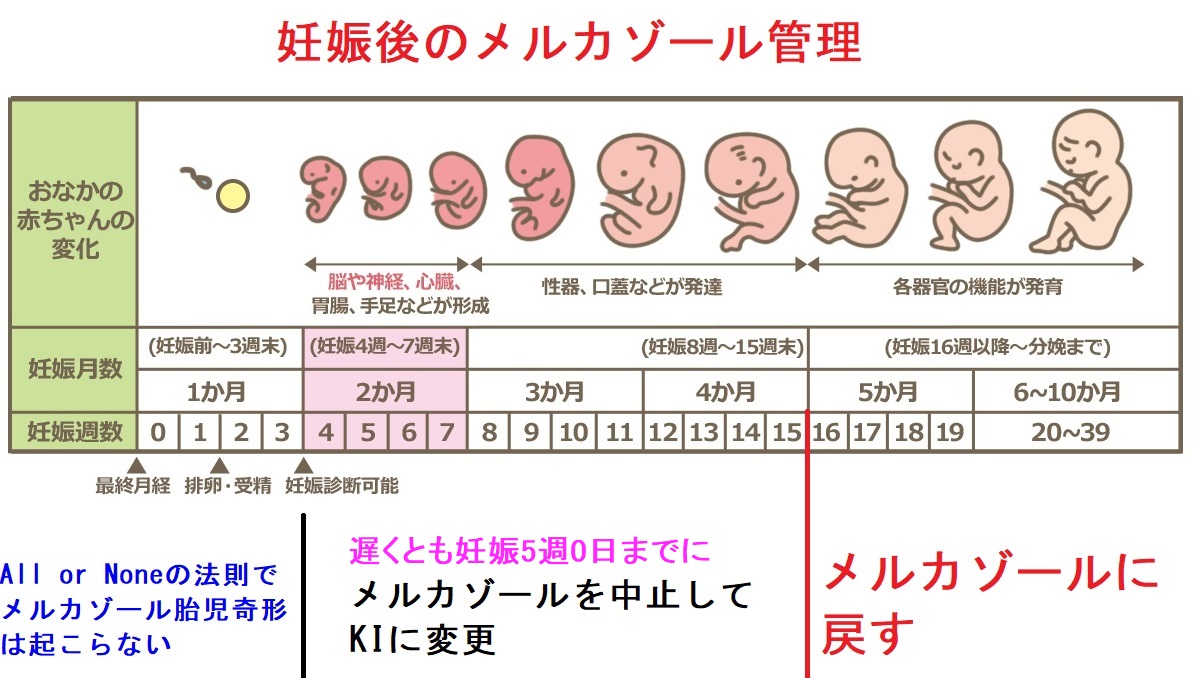
甲状腺機能亢進症/バセドウ病妊娠のPOEMスタディでチアマゾール関連奇形症候群(メルカゾール奇形症候群)は①妊娠4-7週:重大な奇形、気管食道瘻、食道閉鎖症、後鼻孔閉鎖症②妊娠6-9週:臍帯ヘルニア、臍腸管遺残、尿膜管遺残、手術で大半は解決③妊娠10-15週:頭皮欠損、自然軽快多く、手術で大半は軽快。バセドウ病治療ガイドライン2019では「妊娠5週0日から9週6日まではチアマゾール(メルカゾール)を避ける」。その間はメルカゾールを使用せず、無機ヨウ素(KI)またはプロパジールに変更。無顆粒球症、劇症肝炎などプロパジールの重篤な副作用の危険が生じる。
Keywords
POEMスタディ,メ ルカゾール奇形症候群,頭皮欠損,臍帯ヘルニア,プロパジール,気管食道瘻,食道閉鎖症,妊娠,甲状腺機能亢進症,バセドウ病
ルカゾール奇形症候群,頭皮欠損,臍帯ヘルニア,プロパジール,気管食道瘻,食道閉鎖症,妊娠,甲状腺機能亢進症,バセドウ病
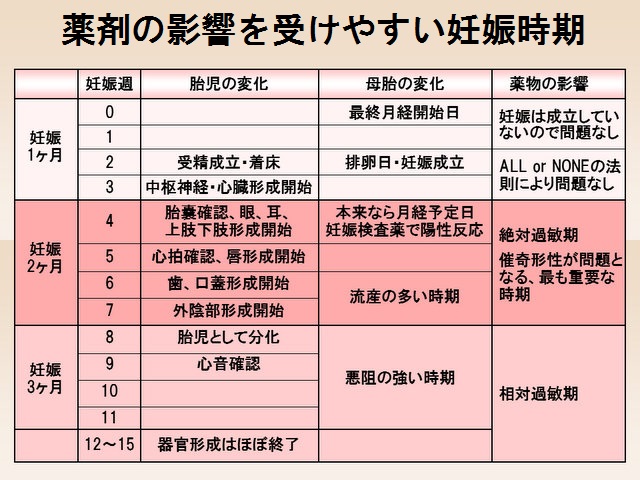
- 最終月経の開始日を妊娠0週とし、最終月経の初日から14 日後に排卵が起こるため、妊娠0週、1週と言っても実際の妊娠は成立していません。
- 受精から2週間ぐらいまで(妊娠2週、3週)は、受精卵は分裂を繰り返しています。この間は、All or Noneの法則のため、薬物の①大きな影響で受精卵は死んでしまうか、②小さな影響なら、障害を免れた他の細胞が代償し、発育に問題ないとされます。いずれにせよ薬物による胎児奇形は起こりません。
- 妊娠4週(0日)から7週(6日)[妊娠2ヶ月]は最も重要な絶対過敏期で、胎芽から様々な器官が作られます。一般的に4週(0日)が本来の月経予定日なので、生理が来なくて妊娠に気づいた時には既に絶対過敏期に入っているため、すぐに薬剤を中止します。
- 以降、絶対過敏期よりは危険性は低くなり、妊娠8週(0日)から15週(6日)までは相対過敏期です。
(表;バーチャル臨床甲状腺カレッジより)
よって、可能なら妊娠前から危険性のある薬(抗甲状腺薬を含むすべての薬)は、危険性のない薬に変更するのが理想的です。
ただし、薬剤服用歴が無く、大きな病気も無い妊娠での、先天奇形の発生率は2-3%とされ、先天奇形があったからと言って薬剤のせいとは言えません。
甲状腺機能亢進症/バセドウ病に対する有効性と副作用から、日本甲状腺学会のバセドウ病治療ガイドラインでは抗甲状腺薬メルカゾールを第1選択薬に推奨しています。しかし、メルカゾール服用バセドウ病妊婦の新生児に
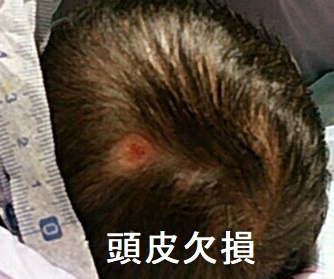
- 頭皮欠損(特に、欧米での報告が多い)
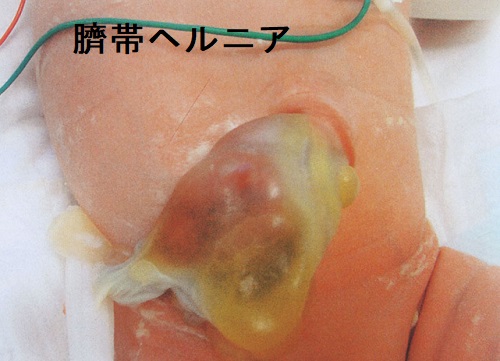
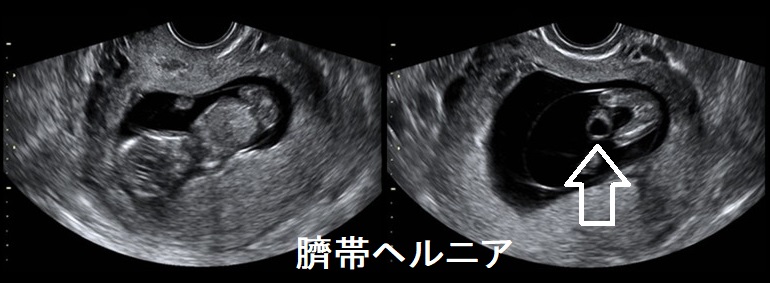
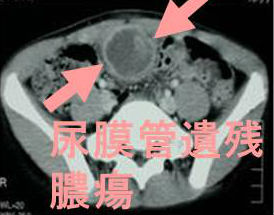
- 臍帯ヘルニア、臍腸管遺残、尿膜管遺残(成人期に膿瘍による急性腹症)(特に、日本人での報告が多い)
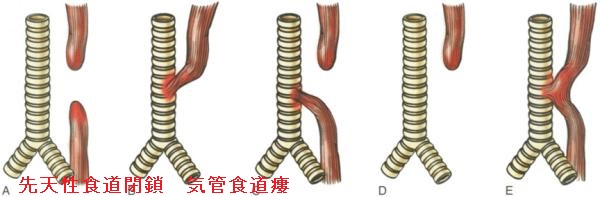
- 気管食道瘻(特に、欧米での報告が多い)[Am J Med Genet. 1992 Sep 15;44(2):200-2.]
- 食道閉鎖症(〃)[Am J Med Genet. 1992 Sep 15;44(2):200-2.]
- 後鼻孔閉鎖症(〃)
等のチアマゾール関連奇形症候群(メルカゾール奇形症候群)が報告され、妊娠バセドウ病にメルカゾールを使用すべきか、非常に難しい問題となりました。
それを受けて、日本で行われた多施設前向きコホート研究「妊娠初期に投与されたチアマゾール(=メルカゾール)の妊娠結果に与える影響に関する前向き研究(POEMスタディ:Pregnancy outcomes of exposure to methimazole study)」の最終報告が出ました(バセドウ病妊婦883名、991妊娠、858生児)。[Nihon Rinsho. 2012 Nov;70(11):1976-82.]
2011年11月の「可能な限り妊娠初期のチアマゾール(=メルカゾール)継続を回避すること」の注意喚起を行う以前は、チアマゾール関連奇形症候群(メルカゾール奇形症候群)は85生産児中5例(4.4%)、5例とも妊娠前から妊娠12週までのメルカゾール継続曝露例で、全例に臍関連奇形、1例は頭皮欠損合併を認めました。一方、プロパジール群および抗甲状腺薬非曝露群に奇形発生は認めませんでした。
メルカゾール注意喚起後、チアマゾール関連奇形症候群(メルカゾール奇形症候群)は1.4%に減少しました(健常妊婦の対照群では0.05%)。
メルカゾール内服継続例263例の中止時期によるメルカゾール関連奇形の発生頻度は妊娠6週以前に中止すればゼロでしたが、妊娠6週以降の中止は6~8%と高率でした。
また、伊藤病院のデータでは、メルカゾール服薬量と奇形発生率は無関係とされます[メルカゾール(5)1錠 隔日投与でも起こる]。
チアマゾール関連奇形症候群(メルカゾール奇形症候群)は、妊娠時期により奇形の種類が異なり
- 妊娠4-7週;重大な奇形、気管食道瘻、食道閉鎖症、後鼻孔閉鎖症
- 妊娠6-9週;臍帯ヘルニア、臍腸管遺残、尿膜管遺残、手術すれば大半は解決できます
- 妊娠10-15週:頭皮欠損、自然軽快すること多く(小指頭大程の大きさならゲンタマイシン外用のみで自然閉鎖)、手術すれば大半は軽快します
[Nihon Rinsho. 2012 Nov;70(11):1976-82.][Fetal Diagn Ther. 2009;25(1):72-5.][J Clin Endocrinol Metab. 1997 Nov;82(11):3633-6.](第65回 日本甲状腺学会 R-1「バセドウ病悪性眼球突出症の診断基準と治療指針の作成」 甲状腺診療の現状と今後の展望)
頭皮欠損
臍帯ヘルニア
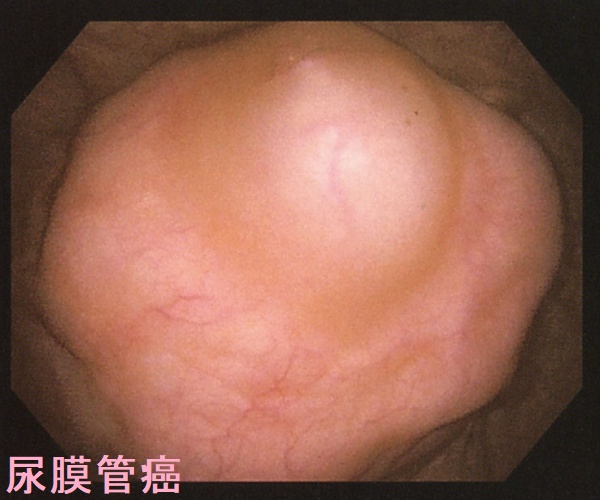
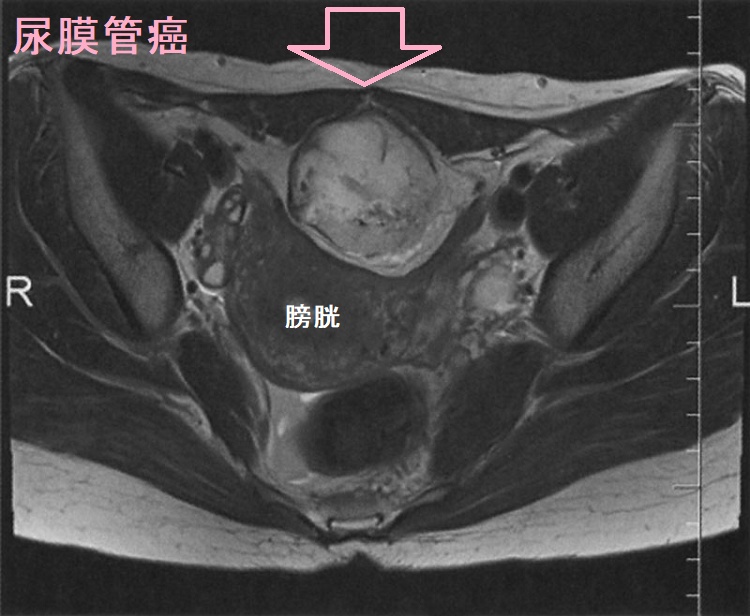
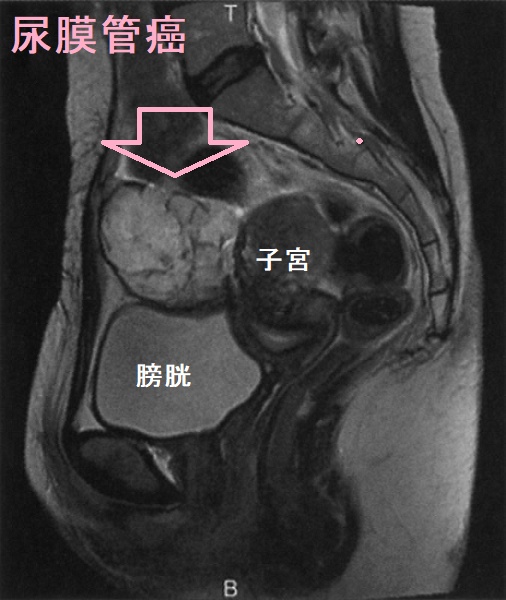
尿膜管遺残(尿膜管嚢胞)は、尿膜管癌になる場合もあります。尿膜管癌は膀胱粘膜下腫瘤で、頻尿症状などから見つかります。
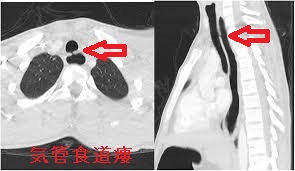
成人発症の気管食道瘻
成人発症の気管食道瘻もあり得ます。乳児期から飲食の際に、むせ返り、誤嚥性肺炎を繰り返します。[Medicina (Kaunas). 2022 Jun 23;58(7):843.]
気管食道瘻は必ずしもメルカゾールが原因とは限らず、染色体異常でも起こります。染色体異常によるものは、多発奇形を合併します。
気管食道瘻の治療は瘻管の外科的切除です。
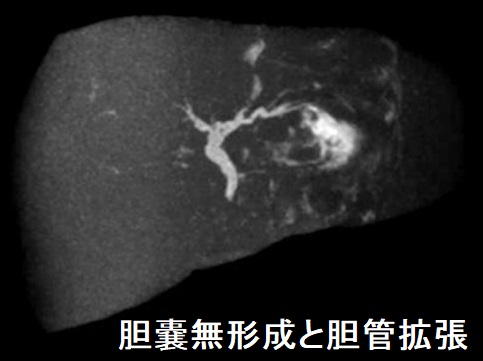
胆嚢無形成と胆管拡張
妊娠4-15週はメルカゾールを使用せず、
- 無機ヨウ素(ヨウ化カリウム:KI);胎児奇形はおこらない(Thyroid. 2015 Oct;25(10):1155-61.)
- PTU=プロピルチオウラシル(プロパジール、チウラジール)
いずれかに変更するのが望ましいですが、PTUでは命に係わる重篤(重症)な副作用の危険が生じます(無顆粒球症、劇症肝炎など)。妊娠早期に、このような副作用が生じると母児ともに危険で、妊娠の継続も困難になります。
※妊娠前にバセドウ病/甲状腺機能亢進症を安定させた後、メルカゾールからプロパジールに予め変更しておかねばなりません(妊娠が判ってからの変更は危険を伴う!)。
米国甲状腺学会ガイドライン2011、米国内分泌学会ガイドライン2007(2012年度改訂版)では、妊娠前にメルカゾールを服薬されていた方は、妊娠16週からはPTUを中止し、メルカゾールに戻すのが好ましいとされます。妊娠中期/後期以降に重篤(重症)なPTU肝障害の危険があるためです。(Thyroid 21:1081-1125,2011)(J Clin Endocrinol Metab 97:2543-2565, 2012)
以上より、「妊娠16週からはメルカゾールに戻してもかまわない、戻した方が良い」。
更に、バセドウ病治療ガイドライン2019では「妊娠初期は催奇形性の観点から妊娠5週0日から9週6日まではチアマゾール(メルカゾール)を避けるべきである(推奨度1)(エビデンスレベル OJG)」と、いきなり9週に短縮されました。妊娠10-15週の頭皮欠損は命に別状ないので、メルカゾール休止による弊害[バセドウ病再発、プロパジールの重篤(重症)副作用]の方が大きいとの考えでしょう。
筆者の意見としては、PTUを長く投与して肝障害がおきるのも嫌だし、頭皮欠損も起こってほしくないので、「妊娠4-15週は無機ヨウ素(ヨウ化カリウム:KI)に変更し、妊娠16週からはメルカゾールに戻すのがベストな選択」だと思います。
切り替える無機ヨウ素(ヨウ化カリウム:KI)の用量
妊娠15週までの無機ヨウ素(ヨウ化カリウム:KI)使用量は、メルカゾール10mg以下の安定した状態なら20-30mgが適当と筆者は考えています。(あくまで筆者の経験です)
出産まで無機ヨウ素(ヨウ化カリウム:KI)単独投与を続けるべきか?
もし、出産まで無機ヨウ素(ヨウ化カリウム:KI)単独で持たせようとすればどうなるか?
- 約55%では、妊娠途中でヨウ化カリウム(KI)が必要なくなり、無投薬で出産できた
- 約24%では、出産までヨウ化カリウム(KI)単独でコントロールできた
- 約21%で甲状腺機能亢進症/バセドウ病が悪化し、ヨウ化カリウム(KI)を断念もしくは投与したままメルカゾールを再開(これはまずい)
- 約9%で甲状腺機能亢進症/バセドウ病が悪化した上、切り替え時よりも多くのメルカゾールが必要になった(最悪)
とする伊藤病院の報告があります(Thyroid. 2020 Mar;30(3):451-456.)。
3.4.合わせて計30%では、ヨウ化カリウム(KI)が効かなくなるエスケープ現象の可能性もあり、ヨウ化カリウム(KI)単独投与を出産まで続けるのは危険な賭けとなります。
また、出産までヨウ化カリウム(KI)を中止できなかった場合、新生児の体内には多量のヨード(ヨウ素)が残留し、新生児一過性原発性甲状腺機能低下症、無痛性甲状腺炎を引き起こす危険があります。(第64回 日本甲状腺学会 38-3 自己抗体陰性の破壊性甲状腺炎を呈した乳児例)[Pediatrics. 2016 Apr;137(4):e20151878.]
甲状腺関連の上記以外 の検査・治療 長崎甲状腺クリニック(大阪)
の検査・治療 長崎甲状腺クリニック(大阪)
- 甲状腺編
- 甲状腺編 part2
- 内分泌代謝(副甲状腺/副腎/下垂体/妊娠・不妊等
も御覧ください
長崎甲状腺クリニック(大阪)とは
長崎甲状腺クリニック(大阪)は日本甲状腺学会認定 甲状腺専門医[橋本病,バセドウ病,甲状腺超音波(エコー)検査など]による甲状腺専門クリニック。大阪府大阪市東住吉区にあります。平野区,住吉区,阿倍野区,住之江区,松原市,堺市,羽曳野市,八尾市,天王寺区,東大阪市,生野区,浪速区も近く。

 の検査・治療 長崎甲状腺クリニック(大阪)
の検査・治療 長崎甲状腺クリニック(大阪)
