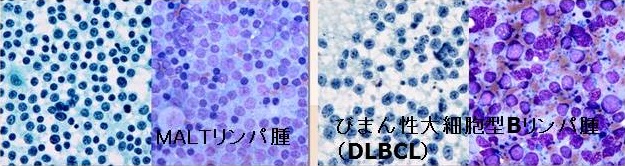
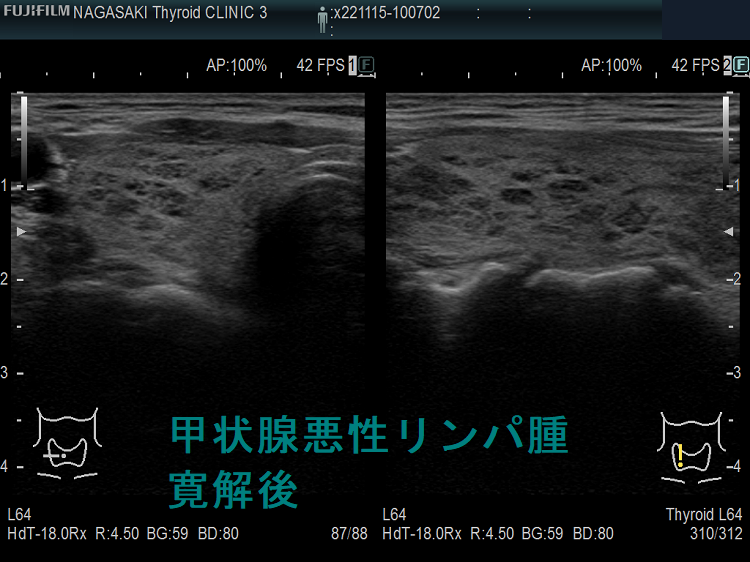
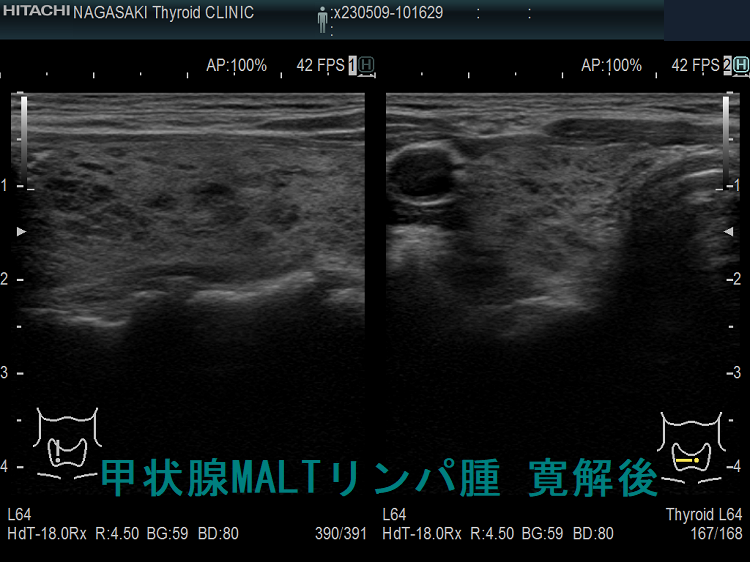
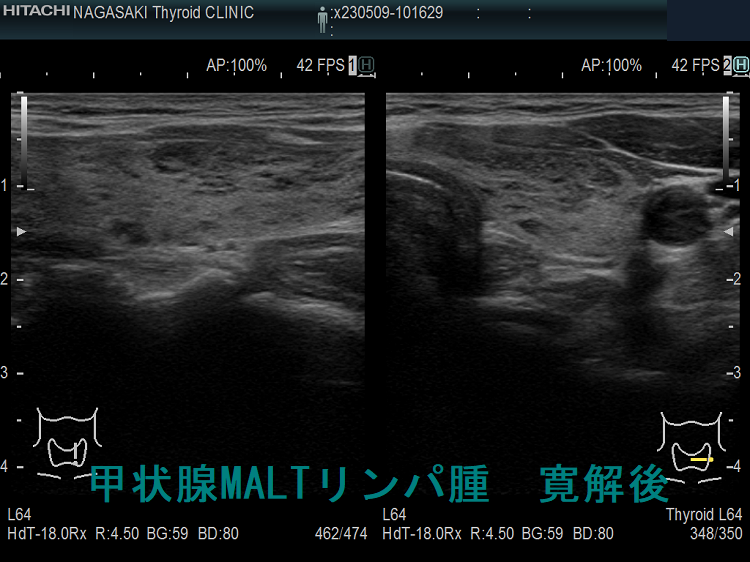
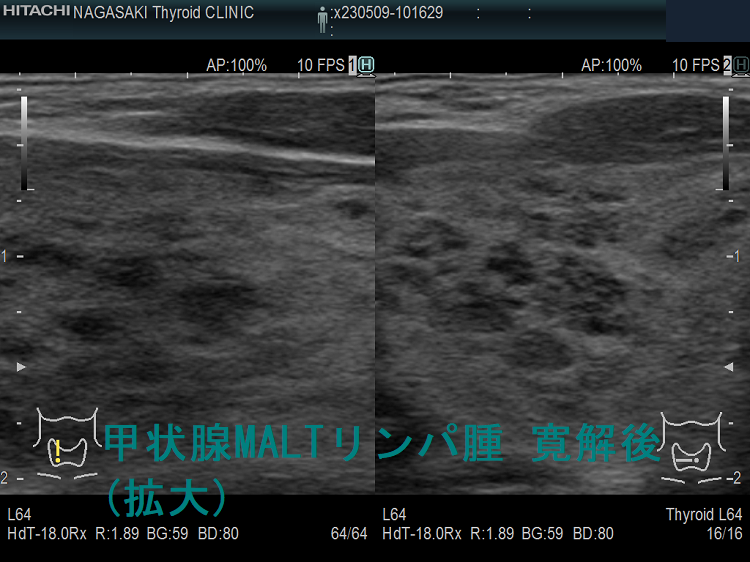
甲状腺悪性リンパ腫の治療と予後 [日本甲状腺学会認定 甲状腺専門医 橋本病 バセドウ病 甲状腺超音波(エコー)検査 長崎甲状腺クリニック 大阪]
甲状腺:専門の検査/治療/知見③ 橋本病 バセドウ病 甲状腺エコー 長崎甲状腺クリニック大阪
甲状腺専門の長崎甲状腺クリニック(大阪府大阪市東住吉区)院長が海外・国内論文に眼を通して得た知見、院長自身が大阪市立大学(現、大阪公立大学) 大学院医学研究科 代謝内分泌内科学講座で得た知識・経験・行った研究、甲状腺学会で入手した知見です。
長崎甲状腺クリニック(大阪)以外の写真・図表はPubMed等において学術目的で使用可能なもの(Creative Commons License)、public health目的で官公庁・非営利団体等が公表したものを一部改変しています。引用元に感謝いたします。尚、本ページは長崎甲状腺クリニック(大阪)の経費で非営利的に運営されており、広告収入は一切得ておりません。
甲状腺・動脈硬化・内分泌代謝に御用の方は 甲状腺編 動脈硬化編 甲状腺以外のホルモンの病気(副甲状腺/副腎/下垂体/妊娠・不妊など) 糖尿病編 をクリックください。
長崎甲状腺クリニック(大阪)では悪性リンパ腫自体の治療を行っておりません。それは血液内科の仕事です。
Summary
甲状腺悪性リンパ腫の治療と予後。MLATリンパ腫は低悪性度で放射性感受性が高い。甲状腺外に進展するMALT リンパ腫は化学療法と放射線療法併用の集学的治療。MALTリンパ腫再発率は約10%で遺残甲状腺に多い。びまん性大細胞型Bリンパ腫(DLBCL)はMALTリンパ腫と比べ予後悪く、限局期の治療は3コースのR-CHOP 療法と限局照射30~36Gy併用が標準的。MALT・びまん性大細胞型Bリンパ腫(DLBCL)混合型は更に予後不良。甲状腺悪性リンパ腫の治療効果判定にFDG-PET。日本の10年無再発生存率92%、10年粗生存率86%。
Keywords
甲状腺悪性リンパ腫,治療,予後,MLATリンパ腫,化学療法,放射線療法,びまん性大細胞型Bリンパ腫,DLBCL,R-CHOP,生存率
甲状腺MALTリンパ腫は、放射性感受性が高い。甲状腺原発悪性リンパ腫に対する放射線外照射での
- 放射線量の中央値は40Gy
- 完全奏効率は77.8%、5年全生存率は74.1%
- 放射線甲状腺炎による甲状腺機能低下症は37.5%でおきる
[Anticancer Res. 2014 Aug;34(8):4427-31.]
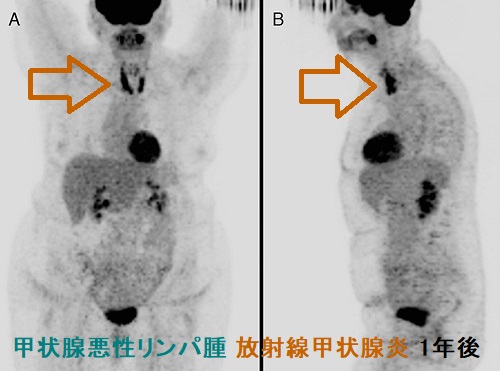
甲状腺原発悪性リンパ腫[びまん性大細胞型B細胞リンパ腫(DLBCL)]に放射線外照射を行い放射線甲状腺炎をおこすと、その後3年間の18F-FDG PET/CTで、リンパ腫再発がないのに強い集積を認めた報告があります。
[Mol Imaging Radionucl Ther. 2018 Feb 1;27(1):41-47.]
甲状腺原発悪性リンパ腫の化学療法は、
- 甲状腺MALTリンパ腫、びまん性大細胞型B細胞リンパ腫(DLBCL)をはじめ、非ホジキンリンパ腫の標準的な化学療法はR-CHOP(リツキシマブ-シクロフォスファミド、ドキソルビシン、ビンクリスチン、プレドニゾン)が一般的
- びまん性大細胞型B細胞リンパ腫(DLBCL)にPola-BR療法(ポラツズマブ ベドチン、ベンダムスチン、リツキシマブ)
- ホジキンリンパ腫はABVD療法(ドキソルビシン,ブレオマイシン, ビンブラスチン,ダカルバジン)
- 濾胞性非ホジキンB細胞リンパ腫;R-CHOP(リツキシマブ、シクロホスファミド、ドキソルビシン、ビンクリスチン、プレドニゾン)[Endocrinol Diabetes Metab Case Rep. 2023 Jan 17;2023(1):21-0196.]
- 甲状腺原発のバーキット様リンパ腫にリツキシマブ、超分割シクロホスファミド、ビンクリスチン、ドキソルビシン、デキサメタゾン[Hum Pathol. 2016 Oct;56:101-8.]
リツキシマブ(リツキサン®)は抗CD20モノクローナル(ヒト・マウスキメラ)抗体で、発熱・発疹・喘息おこすため抗ヒスタミン剤・解熱鎮痛剤の予防投与が必要です。
リツキシマブ(リツキサン®)のバイオシミラーも近日、使用可能になります。
悪性リンパ腫などの免疫抑制・化学療法によりB型肝炎ウイルスが再活性化されます。de novoB型肝炎と呼ばれ劇症化の危険があります。de novoB型肝炎の発症時期は、免疫抑制・化学療法後1 年以内が多いが、1 年以降も起こり得ます。
- HBs 抗原(+)
- HBc 抗体(+) and/or HBs 抗体(+)で、HBV-DNA定量(+)
※HBc抗体;
HBs抗原陰性でもHBc抗体陽性なら、HBs抗体の有無にかかわらずB型肝炎に感染したことがあり、体内にB型肝炎ウイルスが潜伏感染しています。したがって、免疫抑制剤(ステロイドを含む)や抗がん剤などの使用に際しては、HBs抗原、HBs抗体とともにHBc抗体を測定することが推奨されています。(免疫抑制・化学療法により発症するB型肝炎対策ガイドライン、厚労省、2009)
B型肝炎ウイルスのワクチン接種でHBc抗体が陽性となることはほとんどありません。
なら核酸アナログ製剤投与します。
※劇症肝炎は「正常肝ないし肝予備能が正常と考えられる肝に肝障害が生じ、初発症状出現から8 週以内に、高度の肝機能障害に基づいてプロトロンビン時間が40% 以下ないしはPT-INR 値1.5 以上を示すもの」と定義されています。
甲状腺悪性リンパ腫が甲状腺内に限局し、甲状腺外に浸潤・リンパ節転移していなければ外科手術(甲状腺切除)が可能です。甲状腺悪性リンパ腫の位置によって、甲状腺全摘手術・半葉切除手術が選択されます。甲状腺悪性リンパ腫が甲状腺外に出てしまっていれば手術する意味は無くなります(化学療法 and/or 放射線治療の適応)。
甲状腺全摘手術のみで済んだ甲状腺内限局MALTリンパ腫 (stage IE) の7年生存率は100%です(Am J Surg Pathol. 2000 May; 24(5):623-39.)。
甲状腺悪性リンパ腫において、
- リンパ腫細胞が甲状腺組織を破壊して生じる甲状腺機能低下症
- 元々の橋本病(慢性甲状腺炎)による甲状腺機能低下症
があれば、当然、甲状腺ホルモン剤(チラーヂンS)の補充が必要です。
甲状腺機能低下症状態では、新陳代謝が低下するため全身倦怠感が強くなり、甲状腺悪性リンパ腫の治療を受けるため病院に行くのも苦になります。
TSH(甲状腺刺激ホルモン)が高ければ、その刺激で甲状腺自体も腫大し、甲状腺悪性リンパ腫による気管圧排を増悪させます。甲状腺ホルモン剤(チラーヂンS)補充後にTSHが低下すれば、一時的にも気管圧排が緩和されます。しかし、甲状腺悪性リンパ腫が増大してくれば、再度気道閉塞の危機に陥るため、その前に甲状腺悪性リンパ腫自体を治療しなければなりません。(第64回 日本甲状腺学会 6-5 レボチロキシン補充中に甲状腺MALTリンパ腫の縮小を認めた一例)[J Med Assoc Thai. 2015 May;98(5):514-9.][Case Rep Endocrinol. 2022 Jun 27;2022:3719320.]
MLATリンパ腫は低悪性度で、放射性感受性が高い。伊藤病院の統計では、甲状腺内限局MALTリンパ腫 (東京分類stage IE;甲状腺のみに浸潤) 107例を後ろ向きに見ると、初期治療は
- 放射線治療単独:58例の10年全生存率91%、疾患特異的10年生存率99%
- 化学療法と放射線治療の併用:48例の10年全生存率84%、疾患特異的10年生存率99%
- 化学療法単独:1例
と極めて良好だったそうです。
化学療法に由来する有害事象(好中球減少症、神経障害、便秘、肺炎など)が起こるため、甲状腺内限局期MALTリンパ腫 (stage IE) の治療は、手術という選択肢を除外すれば、放射線治療単独が良いとの事です。(第60回 日本甲状腺学会 O4-2 甲状腺原発MALTリンパ腫の長期予後)
大阪市立大学(現、大阪公立大学) 内分泌外科では、甲状腺全摘手術していただけたので、筆者にとって放射線治療・化学療法は逆になじみが薄いです。[甲状腺悪性リンパ腫の外科手術(甲状腺切除)]
2023年に出された同じく伊藤病院の報告では、甲状腺内限局MALTリンパ腫 東京分類stage IE(甲状腺のみの浸潤)に対する根治的甲状腺摘出術の有用性を認めています。放射線治療による永続的な唾液腺障害(口渇)も回避できます。[Cancers (Basel). 2023 Feb 24;15(5):1451.]
甲状腺外に進展するMALT リンパ腫は化学療法と放射線療法併用する集学的治療が必要(World J Surg 2007 ; 31 : 978-986.)。
野口病院の報告によると、甲状腺MALTリンパ腫134症例[東京分類 病期IE(甲状腺内限局) 108例、IIE(所属リンパ節転移;上半身または下半身、頸部・上縦隔領域だけの複数リンパ節転移)26例]治療後、84(13-190)ヶ月で、再発例は約10%で14例[病期 IE 10例、IIE 4例)だったそうです。 再発部位は遺残甲状腺が9例、その他の部位が5例(顎下部 リンパ節 2例、うち1例はびまん性大細胞型へ形質転換、腸管 1例、鼻腔粘膜 1例、 扁桃 1例)
MLATリンパ腫は、放射線治療を行っても遺残甲状腺に再発する可能性があるため、病期IE(甲状腺内限局)であれば甲状腺全摘術が好ましい。(第60回 日本甲状腺学会 O4-3 甲状腺原発MALTリンパ腫の再発様式)
伊藤病院の報告でも、甲状腺内限局MALTリンパ腫 東京分類 stage IE(甲状腺のみに浸潤)に対する根治的甲状腺摘出術の有用性を認めています。放射線治療による永続的な唾液腺障害(口渇)も回避できます。[Cancers (Basel). 2023 Feb 24;15(5):1451.]
大阪市立大学(現、大阪公立大学) 内分泌外科は、甲状腺全摘手術していただけたので、長崎甲状腺クリニック(大阪)から紹介した患者で1例の再発もありませんでした。
びまん性大細胞型Bリンパ腫(DLBCL)は緩徐に進行するMALTリンパ腫と比べ予後は悪く、治療方針を別にする必要があります。びまん性大細胞型Bリンパ腫(DLBCL)の3年以内の再発率は37.5%とされます(Cancer Manag Res. 2018 Oct 10;10:4411-4419.)。
限局期びまん性大細胞型Bリンパ腫(DLBCL)の治療は3コースのR-CHOP 療法と限局照射30~36Gyの併用が標準的です(血液診療エキスパート悪性リンパ腫. 中外医学社; 2010: 89-98.)。
ポラツズマブべドチン(ポライビー®)は、
びまん性大細胞型Bリンパ腫(DLBCL)細胞が持つCD79b抗原に対する抗CD79bヒト化IgG1モノクローナル抗体
+ 微小管重合阻害剤(細胞分裂を阻害する腫瘍増殖抑制剤) モノメチルアウリスタチンE
をつなぎ合わせた抗体薬物複合体です。びまん性大細胞型Bリンパ腫(DLBCL)に使用が可能で、ポラツズマブべドチンとR-CHP併用投与(Pola-R-CHP)します。
MALT・びまん性大細胞型Bリンパ腫(DLBCL)混合型はびまん性大細胞型Bリンパ腫(DLBCL)単独に比べ予後不良であるとの報告があります(Histopathology 2000 ; 37 : 10-18.)。
甲状腺悪性リンパ腫の治療効果判定・治療後予後判定にFDG-PET/CTを用います[Rev Esp Med Nucl Imagen Mol (Engl Ed). 2022 Mar-Apr;41(2):91-99.]。
甲状腺悪性リンパ腫に合併する橋本病(慢性甲状腺炎)もFDG-PET/CTで集積を認める事が多く、約30%は結節状(nodular)、約70%はびまん性(diffuse)集積のため、正確な効果判定が難しくなります[FDG-PET/CTと橋本病(慢性甲状腺炎)]。
治療前の甲状腺悪性リンパ腫のFDG集積が
- 結節状(nodular)なら、FDG集積の消失は放射線ないし化学療法の効果判定指標となります
- びまん性(diffuse)なら、実際の治療効果とは関係なく、FDG集積は治療後も持続します(橋本病による集積が重なるためと考えられます)
(第56回 日本甲状腺学会 O2-5 甲状腺原発悪性リンパ腫の治療効果判定にFDG-PET は有用か?)
- びまん性(diffuse)なら、
放射線療法後3-6ヶ月で、約38%の患者は集積度SUVmaxが治療前に比べて10-40%上昇(フレア現象);おそらく、①放射線治療誘発性甲状腺炎[Mol Imaging Radionucl Ther. 2018 Feb 1;27(1):41-47.]②悪性リンパ腫細胞が崩壊することによる炎症の影響
その後15-24ヶ月で、87%以上の患者は集積度SUVmaxが治療前より低下する;悪性リンパ腫細胞が消えるため
(第61回 日本甲状腺学会 O17-4 甲状腺原発悪性リンパ腫の放射線治療後にFDG-PET/CTで観察 されるフレア現象について)
橋本病(慢性甲状腺炎)患者のFDG-PET/CT検査においては、甲状腺悪性リンパ腫の再発病変がマスクされてしまいます。FDG-PET/CTだけに頼らず、甲状腺超音波(エコー)検査を行い、甲状腺専門医が直接確認するという基本を忘れてはいけません。[Wien Med Wochenschr. 2003;153(3-4):89-92.]
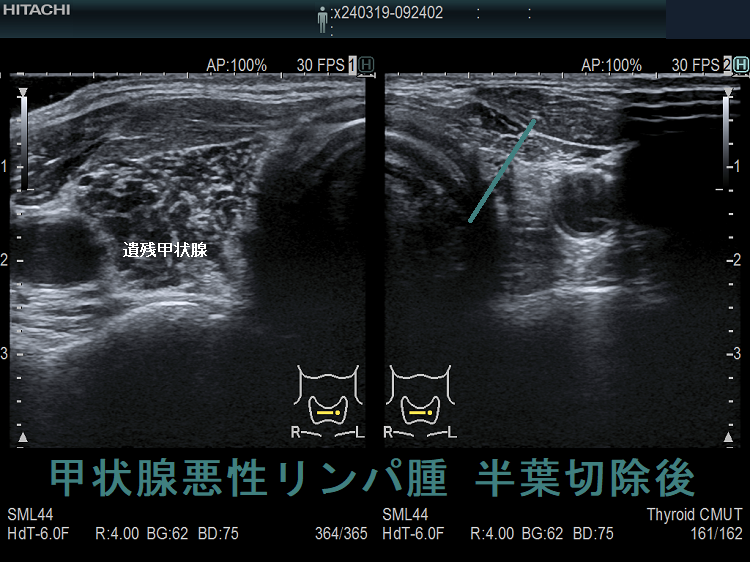
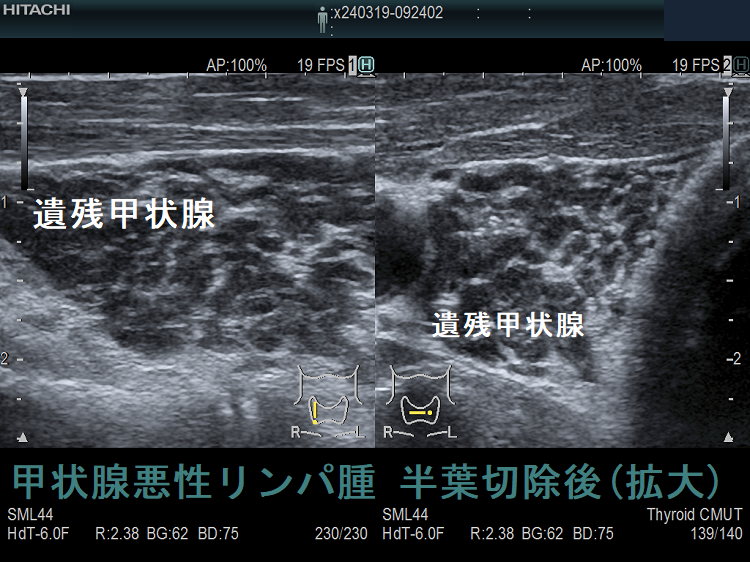
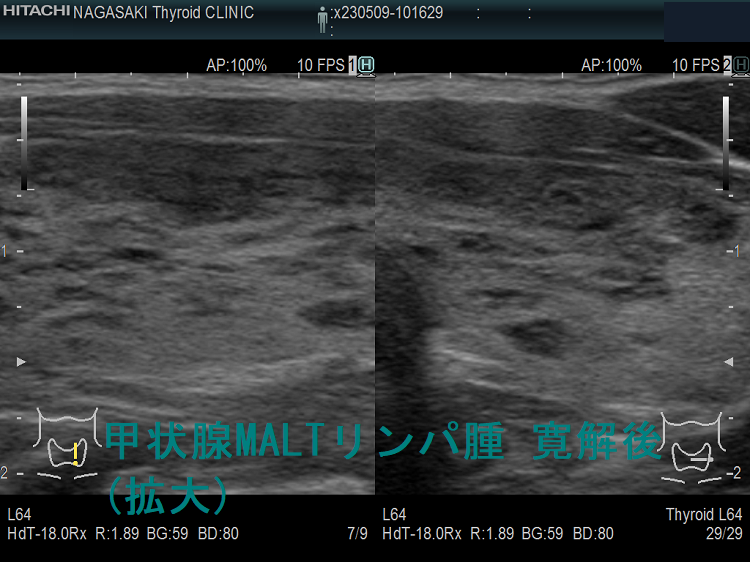
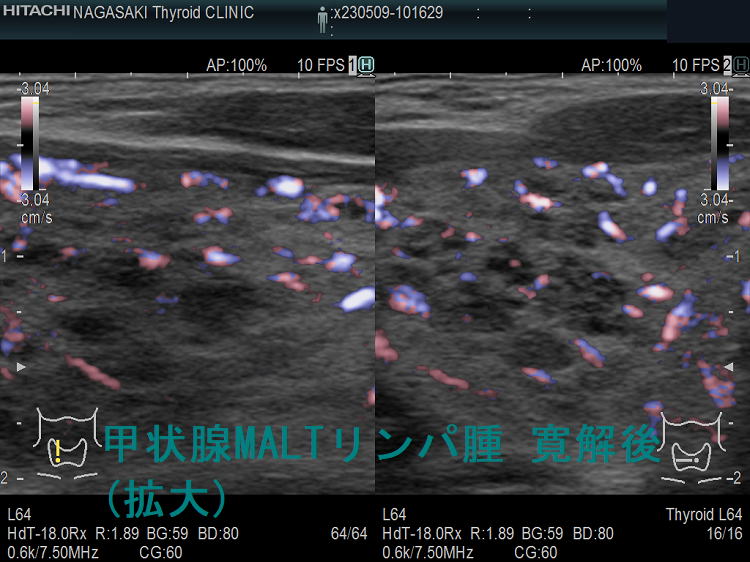
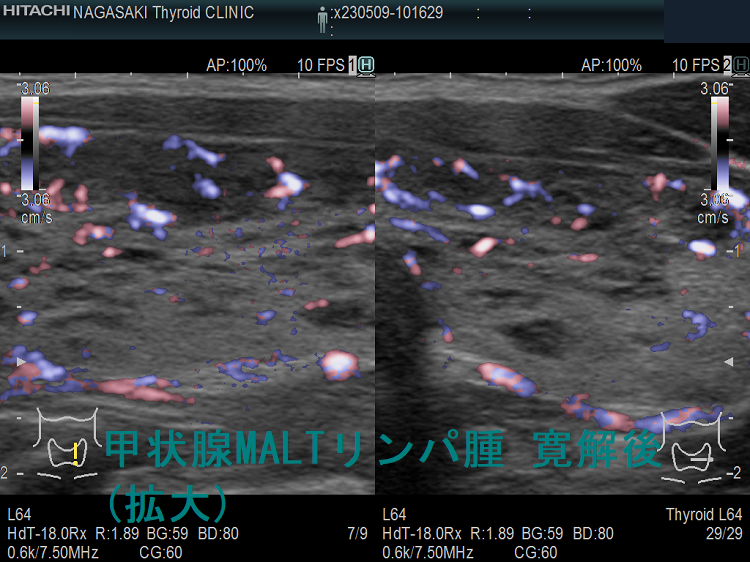
野口病院の報告ですが、放射線治療後に再発した甲状腺悪性リンパ腫の超音波(エコー)画像は、
- 元々、橋本病(慢性甲状腺炎)があるため見つけにくい
- 正常エコー部に低エコー部が出現(見つけ易い)
- 低エコー部の一部が増大(注意していないと見逃す)
- 残存甲状腺が正常エコーから、びまん性低エコーに変化し、かつ残存甲状腺サイズが縮小
などになります。(第62回 日本甲状腺学会 P6-2 甲状腺MALTリンパ腫治療後の残存甲状腺超音波像の検討)
おそらく、このような甲状腺内に限局した局所的変化では、
- 悪性リンパ腫の腫瘍マーカー sIL2-R (可溶性インターロイキン2受容体)が有意に上昇するとは限らない
- CT・MRIでは検出できない大きさ
- FDG-PET/CT検査では橋本病(慢性甲状腺炎)が再発病変をマスクする(甲状腺悪性リンパ腫の治療効果判定)
などのため、甲状腺超音波(エコー)診断が如何に重要か分かります。[Lijec Vjesn. 2016 Jan-Feb;138(1-2):47-53.]
さらに、CT・MRI はエビデンスが乏しい。FDG-PET/CT も含めて、これらの画像診断法は、余計な経的コスト、不必要な放射線被曝、および患者のストレスを強いる結果になります。[Lijec Vjesn. 2016 Jan-Feb;138(1-2):47-53.]
アメリカNational Cancer Institute (NCI)データベースの1408症例[88% はステージI-II、68%はびまん性大細胞型Bリンパ腫(DLBCL)または混合型]での5年粗生存率は66%、疾患特異的生存率は79%、平均生存期間は9.3年とされます。日本と比べて予後が悪いのは、人種差なのか、医療体制の違いなのか不明です(Surgery. 2009 Dec;146(6):1105-15.)。
英国甲状腺学会のガイドラインでも5年生存率はMALTリンパ腫が62%、びまん性大細胞型Bリンパ腫(DLBCL)が45%です(Int J Oncol. 2012 Jun; 40(6):2075-80.)。
日本の報告では、10年無再発生存率92%、10年粗生存率86%(経過観 察期間中央値46カ月)と欧米と比べ遥かに予後が良いようです。(Nippon Jibiinkoka Gakkai Kaiho(Tokyo)114 : 855-863, 2011)
また、症状が出る前に、甲状腺超音波(エコー)検査などで偶然見つけられた甲状腺原発悪性リンパ腫は、症状が出てから診断されたものに比べて予後が良いのです。
- 臨床症状[首の痛みのない腫れ(無痛性頚部腫大)が77.8%]により見つかった甲状腺原発悪性リンパ腫の推定生存期間は31.6ヶ月。
- 無症状で発見された甲状腺原発悪性リンパ腫は、推定生存期間97.9ヶ月
で、有意な差があります。(Zhongguo Yi Xue Ke Xue Yuan Xue Bao. 2017 Jun 20;39(3):377-382.)
甲状腺原発悪性リンパ腫の予後は早期発見に掛かっており、特に発生率の高い(約0.5%、200人に1人)橋本病患者では定期的に甲状腺超音波(エコー)検査をおこなう必要があります(橋本病(慢性甲状腺炎)に発生する甲状腺原発悪性リンパ腫)。
長崎甲状腺クリニック(大阪)で治療されている方には、1年に1度、甲状腺超音波(エコー)検査を行っています。(※他院で治療されている方の受診は一切、お断りしています)
甲状腺悪性リンパ腫治療後に、バセドウ病発症、橋本病の自己免疫抗体低下
橋本病に発生したびまん性大細胞型Bリンパ腫(DLBCL)を、R-CHOP(リツキシマブ、シクロホスファミド、ドキソルビシン、ビンクリスチン、プレドニゾン)治療で寛解させた後、新たに甲状腺機能亢進症/バセドウ病が発症した報告(R-CHOP-Associated Graves' Hyperthyroidism)があります(Case Rep Oncol. 2019 Jul 24;12(2):581-588.)。
同じ様な報告は日本甲状腺学会でもあります(第64回 日本甲状腺学会 7-1)。筆者が思うに、破壊された悪性リンパ腫細胞から放出されたサイトカインが免疫系に作用し、Th1免疫系(橋本病)からTh2免疫系(バセドウ病)にスウィッチしたのではないでしょうか(橋本病とバセドウ病は入れ替わる---元は同じ自己免疫性甲状腺疾患)
また、甲状腺MALTリンパ腫に対するリツキシマブ単剤療法後に、橋本病の自己免疫抗体が低下した報告もあります(Case Reports Endocr J. 2011;58(1):7-12.)。
甲状腺関連の上記以外の検査・治療 長崎甲状腺クリニック(大阪)
長崎甲状腺クリニック(大阪)とは
長崎甲状腺クリニック(大阪)は日本甲状腺学会認定 甲状腺専門医[橋本病,バセドウ病,甲状腺超音波(エコー)検査など]による甲状腺専門クリニック。大阪府大阪市東住吉区にあります。平野区,住吉区,阿倍野区,住之江区,松原市,堺市,羽曳野市,八尾市,東大阪市,天王寺区,生野区,浪速区も近く。