慢性骨髄性白血病(CML)、イマチニブ・ニロチニブと甲状腺[橋本病 バセドウ病 甲状腺機能低下症 甲状腺機能亢進症 長崎甲状腺クリニック 大阪]
甲状腺:専門の検査/治療/知見③ 橋本病 バセドウ病 甲状腺エコー 長崎甲状腺クリニック大阪
甲状腺専門の長崎甲状腺クリニック(大阪府大阪市東住吉区)院長が海外・国内論文に眼を通して得た知見、院長自身が大阪市立大学附属病院(現、大阪公立大学附属病院) 代謝内分泌内科で得た知識・経験・行った研究、甲状腺学会で入手した知見です。
長崎甲状腺クリニック(大阪)以外の写真・図表はPubMed等において学術目的で使用可能なもの(Creative Commons License)、public health目的で官公庁・非営利団体等が公表したものを一部改変しています。引用元に感謝いたします。尚、本ページは長崎甲状腺クリニック(大阪)の経費で非営利的に運営されており、広告収入は一切得ておりません。
甲状腺・動脈硬化・内分泌代謝に御用の方は 甲状腺編 動脈硬化編 甲状腺以外のホルモンの病気(副甲状腺/副腎/下垂体/妊娠・不妊など) 糖尿病編 をクリックください。
長崎甲状腺クリニック(大阪)は甲状腺専門クリニックです。慢性骨髄性白血病(CML)・骨髄異形成症候群(MDS)の診療を行っておりません。
Summary
慢性骨髄性白血病(CML)治療薬で分子標的薬(生物学的製剤)のチロシンキナーゼ阻害薬イマチニブ、ニロチニブ(タシグナ®)、ダサチニブ(スプリセル®)は甲状腺機能亢進症、甲状腺機能低下症、2次性副甲状腺機能亢進症を誘発。慢性骨髄性白血病(CML)や骨髄線維症、甲状腺癌ではビタミンB12結合蛋白(トランスコバラミンの類似蛋白)産生の異常亢進によりビタミンB12高値に。甲状腺分化癌(乳頭癌・濾胞癌)の放射性ヨウ素(I-131)内照射治療後や甲状腺機能亢進症/バセドウ病のアイソトープ治療後に慢性骨髄性白血病(CML)を発症した治療関連白血病の報告あり。
Keywords
甲状腺,バセドウ病,白血病,慢性骨髄性白血病,CML,イマチニブ,ニロチニブ,甲状腺癌,甲状腺機能亢進症,甲状腺機能低下症
生物学的製剤
慢性骨髄性白血病 (CML)治療における第一選択は、分子標的薬(生物学的製剤)の第1または第2世代ABLチロシンキナーゼ阻害剤。
バイオ技術で開発された分子標的薬(生物学的製剤)イマチニブブは ABL 蛋白のATP 結合部位に結合するチロシンキナーゼ阻害薬。慢性骨髄性白血病 (CML)、フィラデルフィア染色体陽性急性リンパ性白血病 (Ph+ALL) 、KIT陽性消化管間質腫瘍 (GIST) に保険適応。甲状腺全摘を受け甲状腺ホルモン補充を行っている方で、軽度のFT4,FT3低下と著しいTSH上昇が認められた報告があります。原因として、
- 甲状腺ホルモン吸収阻害
- 下垂体に対する甲状腺ホルモンのネガティブフィードバック阻害
- 甲状腺ホルモンの代謝(分解)亢進
が考えられます。
第二世代のチロシンキナーゼ阻害薬:ニロチニブ(タシグナ®)は内分泌障害(0.5%未満)として 甲状腺機能亢進症、甲状腺機能低下症、2次性副甲状腺機能亢進症を引きおこします。ダサチニブ(スプリセル®)も10%未満で甲状腺機能低下症を誘発。
(Pediatr Blood Cancer. 2016 Aug;63(8):1332-8.)
ポナチニブ(アイクルシグ錠®)は、イマチニブ抵抗性を示すT315I変異にも効果を示すよう設計されており、ほぼ全ての変異ABL に有効。10%未満で甲状腺機能亢進症、甲状腺機能低下症、甲状腺炎、甲状腺腫、血中甲状腺刺激ホルモン(TSH)増加を来します。
特に小児期で、
- 白血病の中枢神経再発に対する頭蓋・全脊髄照射
- 骨髄移植前の全身放射線照射
等の放射線外照射(体の外から放射線を当てる事)治療により、放射線誘発性甲状腺癌(甲状腺乳頭癌)が発生する可能性があります(second primary thyroid cancer)。
(Eur J Pediatr. 2016 May;175(5):677-83.)(Pediatr Radiol. 2006 Sep;36 Suppl 2(Suppl 2):121-5.)
白血病に対する抗がん剤治療により、化学療法誘発性甲状腺癌発生の可能性があります(second primary thyroid cancer)。純粋な放射線誘発性甲状腺癌と異なり、甲状腺乳頭癌だけでなく、甲状腺濾胞癌も発生します。
(Cancer Epidemiol Biomarkers Prev. 2012 Jan; 21(1):92-101.)(Int J Cancer 125(10) (2009) 2400–5.)
骨髄増殖性疾患と甲状腺癌
骨髄増殖性疾患[原発性骨髄線維症、真性多血症・本態性血小板血症・慢性骨髄性白血病(CML)]における
- 悪性リンパ腫などリンパ系悪性腫瘍のリスクは健常人の2.5〜3.5倍
- 皮膚癌、肺癌、甲状腺癌、腎臓癌のリスクは健常人の2−3倍
になります。遺伝的な要因のためか、癌免役の低下なのか原因は不明です。(Cancers (Basel). 2020 Oct 20;12(10):3061.)
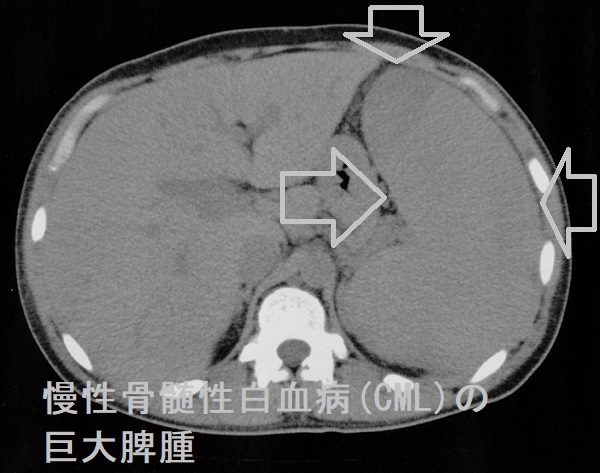
慢性骨髄性白血病(CML)の検査所見、
- 末梢血の白血球数は異常高値
- 末梢血に骨髄芽球、前骨髄球、骨髄球、後骨髄球、桿状核好中球、分葉核好中球まで各成熟段階の顆粒球系細胞がまんべんなく出現(白血病裂孔がない)、好酸球、好塩基球も出現し、リンパ球も認める
- 著しい血小板増多
- 採血管内で血液が凝固する際に、大量の白血球・血小板からカリウムが放出され、血清カリウムが高値になります(偽性高カリウム血症)。血小板数が60万/μL 以上で起こり易い。→ヘパリン採血で血漿カリウムを測定する。(Crit Rev Clin Lab Sci. 2015;52(2):45-55.)
- 乳酸脱水素酵素(LDH,LD)高値
- 好中球アルカリホスファターゼ(Neutrophil alkaline phosphatase, NAP)は好中球が有する殺菌酵素で、NAPスコアは異常低値を示し、診断に有用です。(写真、Practical Clinical Hematologyより)
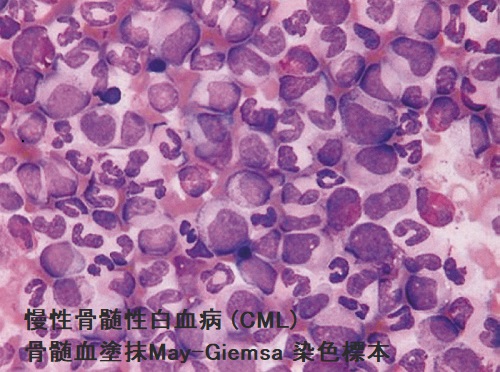
- 骨髄血塗抹May-Giemsa 染色で各成熟段階の顆粒球系細胞がまんべんなく異常増加
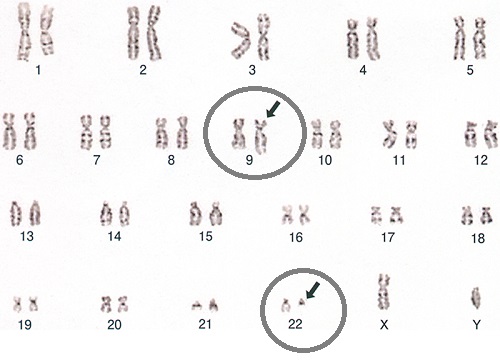
- 染色体分析で9;22 染色体相互転座(染色体の9 番と22 番の一部が入れ変わる→Philadelphia 染色体);治療方針を決定するために最も重要な検査
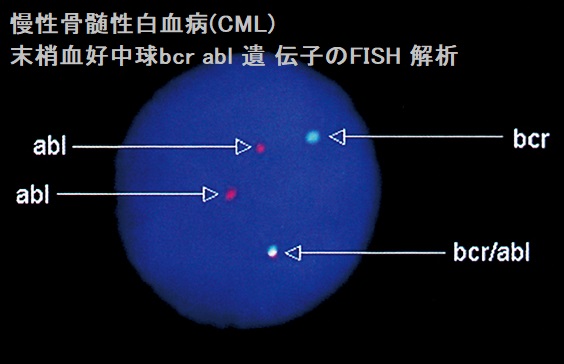
- FISH 解析で末梢血好中球bcr/abl 遺伝子を認める;Philadelphia 染色体上にBCR-ABL 融合遺伝子が形成され慢性骨髄性白血病(CML)を発症
慢性骨髄性白血病(CML)の寛解中に甲状腺機能亢進症/バセドウ病を合併
慢性骨髄性白血病(CML)の寛解中に甲状腺機能亢進症/バセドウ病を発症した症例が報告されています。東京都済生会中央病院の報告によると、WBC 2,500/μL (Seg 56.0%, Ly 32.0%, Mo10.0%, Eo 2.0%)で白血球数低値が持続したため、無顆粒球症のリスクを危惧したが、顆粒球(Seg)・単球(Mo)数が保持されていたのでメルカゾール治療を開始。結局、顆粒球減少症・無顆粒球症は起こらず、甲状腺機能正常状態を維持したそうです。(第59回 日本甲状腺学会 P1-4-5 慢性骨髄性白血病の経過中にバセドウ病の合併を認め、MMIによる顆粒球減少症の出現が危惧された1 例)
結果オーライでしょうが、一歩間違えると危険なので、筆者ならKI(ヨウ化カリウム)投与し、甲状腺機能を正常化させると同時に甲状腺全摘手術に持ち込みます。
慢性骨髄性白血病(CML)治療薬で甲状腺機能障害
慢性骨髄性白血病(CML)の第一選択薬は、分子標的薬(生物学的製剤)のチロシンキナーゼ阻害薬[イマチニブ(グリベック®)、ニロチニブ(タシグナ®)、ダサチニブ(スプリセル®)]で、90%以上に長期生存が期待できます。
しかし、
- 甲状腺機能亢進症、甲状腺機能低下症、2次性副甲状腺機能亢進症をおこす可能性
- 長期内服による晩期合併症として、心血管障害が報告されています(Leukemia 30 : 1044―1054, 2016.)
甲状腺分化癌(乳頭癌・濾胞癌)、バセドウ病の放射性ヨウ素(I-131) 内照射後に慢性骨髄性白血病(CML)
甲状腺分化癌(乳頭癌・濾胞癌)の放射性ヨウ素(I-131) 内照射治療後に慢性骨髄性白血病(CML)を発症した治療関連白血病の報告が数多くあります。[予測外の2次発癌](Clin Endocrinol (Oxf). 1995 Nov;43(5):651-4.)(Cancer Genet Cytogenet. 1991 Sep;55(2):217-24 )
甲状腺機能亢進症/バセドウ病のアイソトープ(放射性ヨウ素; I-131)治療7年後に発症した慢性骨髄性白血病(CML)の報告もあります。41歳アジア系女性で、甲状腺癌治療よりはるかに少ない15.32mCiの放射線量でした。(恐れていた事が・・・バセドウ病でもアイソトープ(放射性ヨウ素)治療後、全身の癌死亡率が上昇)[Cureus. 2023 Feb 22;15(2):e35295.]
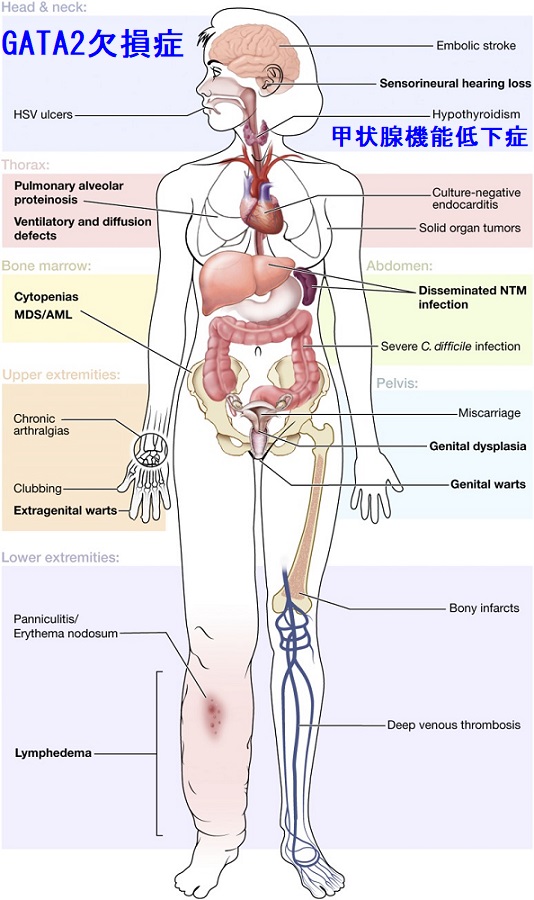
GATA2欠損症
転写因子GATA2は血球・血管・泌尿器・神経など多くの組織に発現し、その発生と恒常性の維持を担っています(Nature 1994;371: 221–226.)。
先天性GATA2欠損症として下記の疾患が報告されており、先天性の免疫不全、骨髄異形成症候群(MDS)や急性骨髄性白血病(AML)へ移行します。(Blood. 2014 Feb 6;123(6):809-21.)
- DCML欠損症(Haematologica. 2011 Aug; 96(8):1081-3.)
- MonoMAC症候群(Blood. 2011;118(10):2653–5.);免疫不全による難治性マイコバクテリウム・カンサシ感染[結核と似ているけど違う非定型(非結核性)抗酸菌症]。甲状腺機能低下症を合併、病理組織は急性・慢性混在する肉芽腫性の炎症(甲状腺結核と同じ)。リフィンピシン、イソニアジド、エタンブトールで治療されました。
- Emberger症候群
GATA2と甲状腺刺激ホルモン(TSH)産生下垂体腺腫
基礎研究でGATA2とPit1の2つの転写因子は、下垂体におけるTSH産生細胞分化の重要な決定因子で(Cell. 1999 May 28; 97(5):587-98.)、TSHβプロモーターのDNA配列と直接結合します(J Biol Chem. 1997 Sep 26; 272(39):24339-47.)。
ヒト機能性下垂体腺腫の中で、性腺刺激ホルモンサブユニット陽性下垂体腺腫、甲状腺刺激ホルモン(TSH)産生下垂体腺腫(TSH産生下垂体腺腫)においてGATA2の発生率が高く、一方、Pit1タンパク質は、TSH産生下垂体腺腫と成長ホルモン(GH)産生下垂体腺腫においてPit1が検出されました。
推測される事として
- GATA2は性腺刺激ホルモンサブユニット陽性下垂体腺腫、TSH産生下垂体腺腫の分化に寄与する
- TSH産生下垂体腺腫においてGATA2とPit1の相互作用が何らかの遺伝子特異的作用と分化につながる
(Mod Pathol. 2002 Jan;15(1):11-7.)
甲状腺関連の上記以外の検査・治療 長崎甲状腺クリニック(大阪)
- 甲状腺編
- 甲状腺編 part2
- 内分泌代謝(副甲状腺/副腎/下垂体/妊娠・不妊等
も御覧ください
長崎甲状腺クリニック(大阪)とは
長崎甲状腺クリニック(大阪)は日本甲状腺学会認定 甲状腺専門医[橋本病,バセドウ病,甲状腺超音波(エコー)検査など]による甲状腺専門クリニック。大阪府大阪市東住吉区にあります。平野区,住吉区,阿倍野区,住之江区,松原市,堺市,羽曳野市,八尾市,東大阪市,天王寺区,生野区も近く。