先天性・遺伝性甲状腺機能低下症、NIS・甲状腺ペルオキシダーゼ(TPO)・DUOX2 or Thyroid oxidase 2 遺伝子変異[長崎甲状腺クリニック 大阪]
甲状腺:専門の検査/治療/知見② 橋本病 バセドウ病 専門医 長崎甲状腺クリニック(大阪)
甲状腺専門の長崎甲状腺クリニック(大阪府大阪市東住吉区)院長が海外・国内論文に眼を通して得た知見、院長自身が大阪市立大学(現、大阪公立大学) 代謝内分泌内科で得た知識・経験・行った研究、日本甲状腺学会 年次学術集会で入手した知見です。
長崎甲状腺クリニック(大阪)以外の写真・図表はPubMed等において学術目的で使用可能なもの(Creative Commons License)、public health目的で官公庁・非営利団体等が公表したものを一部改変しています。引用元に感謝いたします。尚、本ページは長崎甲状腺クリニック(大阪)の経費で非営利的に運営されており、広告収入は一切得ておりません。
甲状腺・動脈硬化・内分泌代謝に御用の方は 甲状腺編 動脈硬化編 甲状腺以外のホルモンの病気(副甲状腺/副腎/下垂体/妊娠・不妊など) 糖尿病編 をクリックください。
(図;バーチャル臨床甲状腺カレッジより改変)
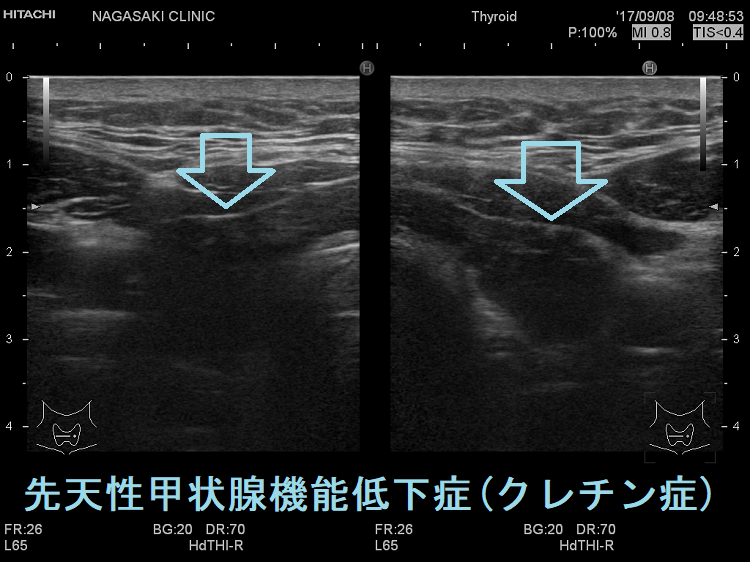
先天性甲状腺機能低下症(Congenital hypothyroidism:CH)は、新生児2000~3000人に1人の頻度で見つかります。先天性甲状腺機能低下症(CH)の治療が遅れると、不可逆的な成長障害や知能障害をきたします。1979年に開始された新生児マススクリーニング(NBS)によって早期発見・治療が可能となり、ほとんどのケースで精神発達遅滞を回避できるようになりました。
Summary
遺伝性甲状腺機能低下症は常染色体優性遺伝か常染色体劣性遺伝①遺伝性甲状腺ホルモン合成障害;NIS(Naヨウ素シンポーター)遺伝子変異[ヨウ素制限で悪化]、甲状腺ペルオキシダーゼ(TPO)遺伝子変異、DUOX2(THOX2)遺伝子変異[最も多く、軽症]、DUOXA2遺伝子変異はヨウ素(ヨード)有機化障害。甲状腺自体の破壊性変化に乏しくマシュマロ様腺腫様甲状腺腫。血中サイログロブリン上昇。②ヨード再利用障害のDEHAL1遺伝子変異③TSH受容体不活型変異④甲状腺ホルモントランスポーター(MCT8)異常のアラン・ハーンドン・ダッドリー症候群。
Keywords
遺伝,甲状腺機能低下症,常染色体優性遺伝,常染色体劣性遺伝,甲状腺ホルモン,合成障害,NIS,甲状腺ペルオキシダーゼ,遺伝子変異,TSH受容体不活型変異
遺伝性甲状腺機能低下症の遺伝形式
先天性甲状腺機能低下症の約10%に家族歴がみられます(先天性甲状腺機能低下症家系)。
遺伝性甲状腺機能低下症の遺伝形式は、例外を除き、常染色体優性遺伝と、常染色体劣性遺伝の2つがあります。
常染色体優性遺伝は、先天性甲状腺機能低下症の原因となる遺伝子を、両親いずれかから1個受け継ぎます。2本1組の染色体の片方だけの異常(片アリル性変異)のため軽症で、原則、生下時の発症はありません(ヘテロ複合型=複数の片アリル性変異は例外)。大抵は、成人以降に発症する場合が多いです。
常染色体劣性遺伝では、先天性甲状腺機能低下症の原因となる遺伝子を、両親から1個ずつ受け継ぎます(特に、いとこ婚、血族婚で起きやすい)。2本1組の染色体両方が異常(両アリル性変異)のため重症で、生下時に発症します[NIS(Naヨウ素シンポーター)遺伝子異常症・DUOX2遺伝子変異・ペンドレッド症候群・サイログロブリン異常症などは例外]。
遺伝性甲状腺機能低下症の種類
- 甲状腺形成障害(PAX8遺伝子異常症・Nkx2.1(TTF-1)遺伝子異常症(Brain-Lung-Thyroid syndrome)・FOXE1(TTF-2)遺伝子異常症
- 異所性甲状腺
- 甲状腺片葉欠損症)
- NIS(Naヨウ素シンポーター)遺伝子異常症
- 甲状腺ペルオキシダーゼ(TPO)遺伝子変異
- DUOX2(Dual oxidase 2) or Thyroid oxidase 2(THOX2) 遺伝子変異
- ペンドレッド症候群(Pendred症候群)
- 新規のSLC26A7遺伝子変異
- サイログロブリン異常症(サイログロブリン遺伝子異常症)
ヨード再利用障害
TSH受容体不活型変異
脱ヨード酵素障害
甲状腺ホルモントランスポーター(MCT8)異常
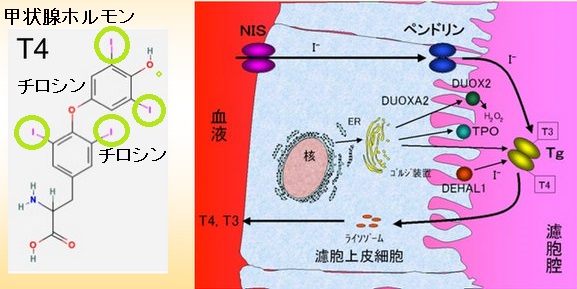
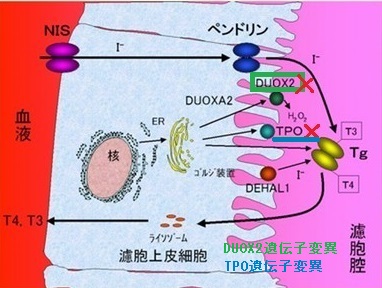
甲状腺ホルモン合成経路
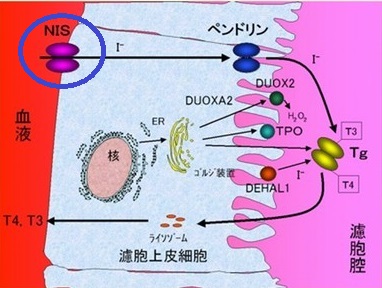
甲状腺ホルモンの合成は、アミノ酸であるチロシンのヨウ素(ヨード、I)化→それに続く縮合(2分子の結合)反応です。これは、甲状腺濾胞腔内の巨大蛋白、サイログロブリン(Tg)上で行なわれます。(図;バーチャル臨床甲状腺カレッジより改変)
従って、甲状腺ホルモンの合成には①ヨウ素(ヨード、I)の供給、②チロシンの有機化[ヨウ素(ヨード、I)の結合]、③サイログロブリン-甲状腺ホルモン結合体の分解が重要なステップです。
①ヨウ素(ヨード、I)の供給
- 血中ヨウ素(ヨード、I)は、甲状腺濾胞上皮細胞の基底膜(血管側)に存在するイオンチャンネル(Na-ヨウ素シンポーター:NIS)から能動的に細胞内に取り込まれる
- 細胞内に取り込まれたヨウ素(ヨード、I)は、反対側の濾胞膜にあるペンドリンから濾胞腔に分泌される
②チロシンの有機化[ヨウ素(ヨード、I)の結合]
- 甲状腺ホルモンの合成の基質(土台)となるサイログロブリン(Tg)、有機化[ヨウ素(ヨード、I)の結合]酵素である甲状腺ペルオキシダーゼ(TPO)は甲状腺濾胞上皮細胞内リボゾームで合成
- 合成後、ゴルジ体を経て、濾胞腔側に輸送され、そこでチロシンが有機化される
- この有機化には過酸化水素(H2O2)が必要で、その合成は甲状腺酸化酵素[DUOX2(Dual oxidase 2) or Thyroid oxidase 2(THOX2)]により触媒される
③サイログロブリン上に出来た甲状腺ホルモンは、一時濾胞内に貯蔵された後、再び甲状腺濾胞細胞に取り込まれ、ライソゾーム(分解酵素)で分解され、血中に分泌されます。
この過程のいずれかに(あるいは同時複数)先天的な異常があれば、甲状腺ホルモン合成障害が生じます(実際は①、②のみ)。
遺伝性甲状腺ホルモン合成障害の特徴
伊藤病院の報告では、
- 甲状腺腫を有する先天性甲状腺機能低下症患者の71%に、10mm以上の甲状腺結節が認められる
- 甲状腺腫あるいは甲状腺結節を有する先天性甲状腺機能低下症患者は、全例が遺伝性甲状腺ホルモン合成障害
とされます[ Thyroid. 2023 May;33(5):556-565.]。
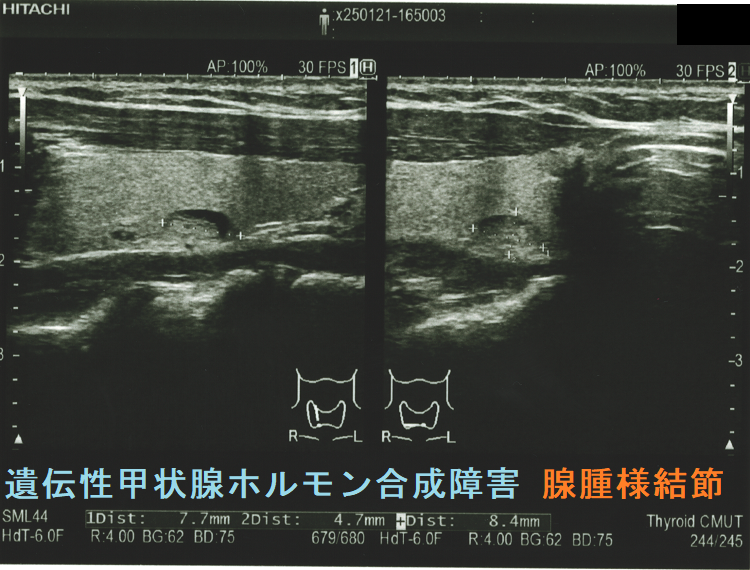
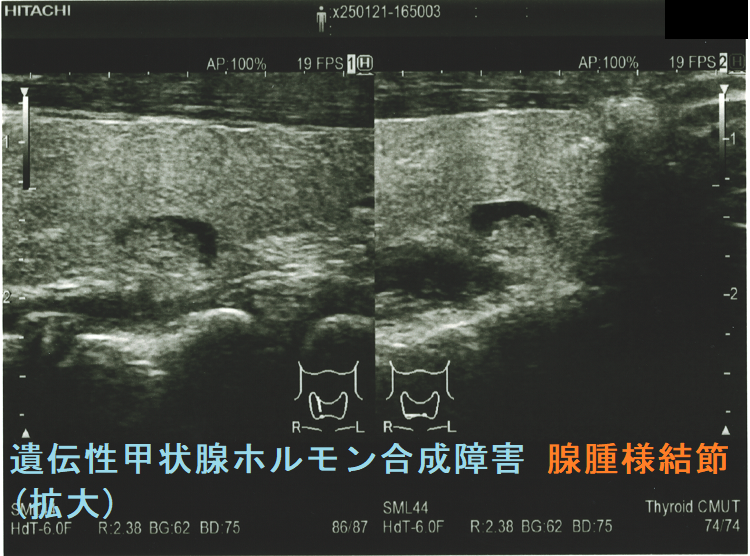
ケース①
ケース②
ケース③
ケース④
日本の遺伝性甲状腺ホルモン合成障害は外国に比べると軽症が多い。その理由として、日本人はヨウ素(ヨード)摂取量が多く、甲状腺ホルモンの原料に欠かないためと考えられています。
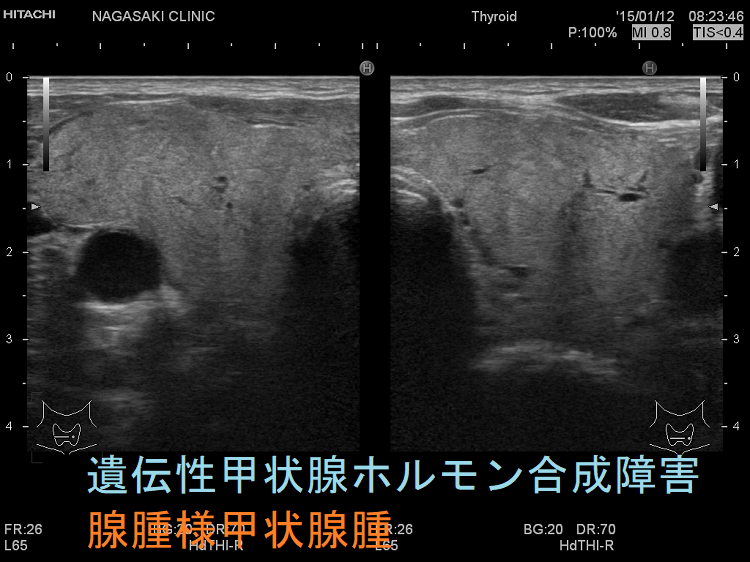
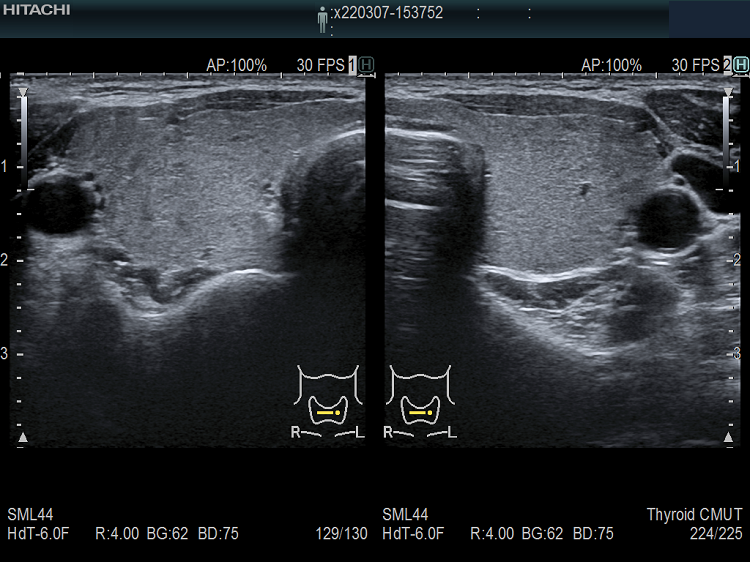
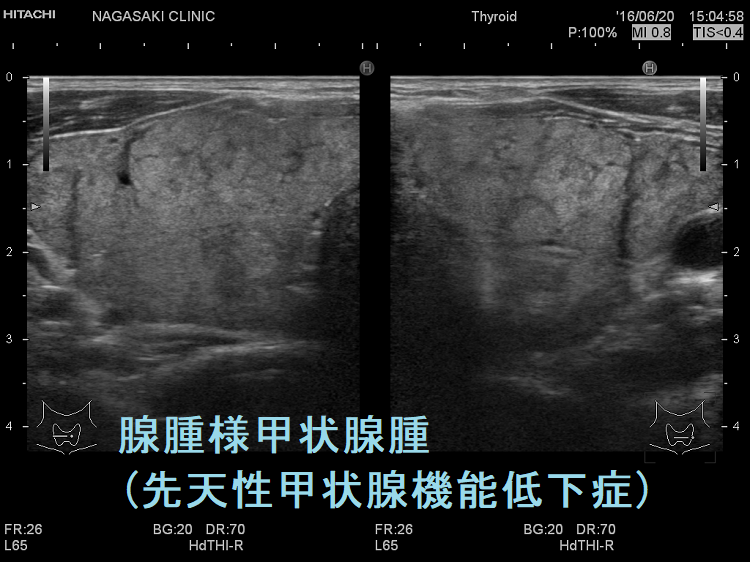
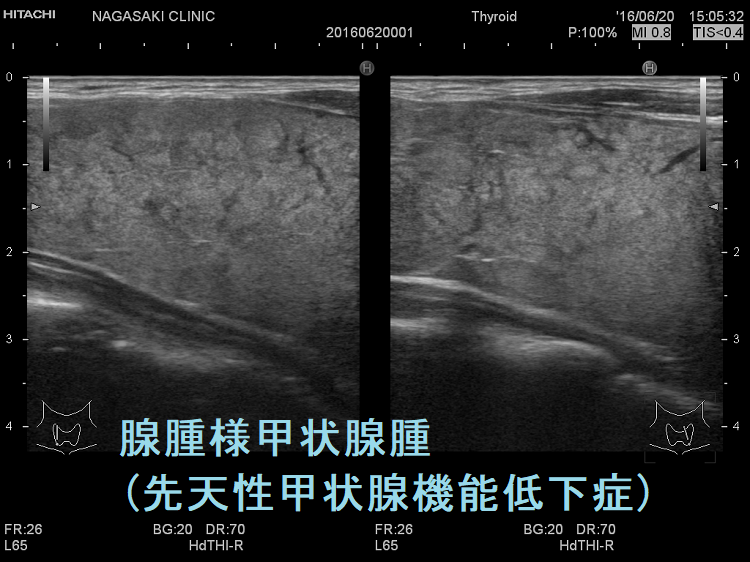
遺伝性甲状腺ホルモン合成障害で、サイログロブリン異常症(サイログロブリン遺伝子異常症)以外は、血中サイログロブリンが上昇するにも関わらず、甲状腺自体の破壊性変化に乏しく、マシュマロ様の軟らかい腺腫様甲状腺腫の形態を取る事があります。
ケース⑤
ケース⑥
ケース⑦
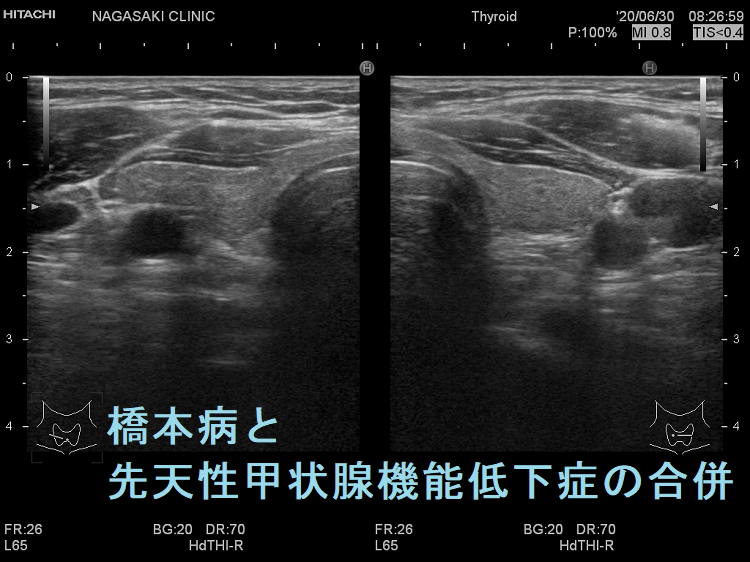
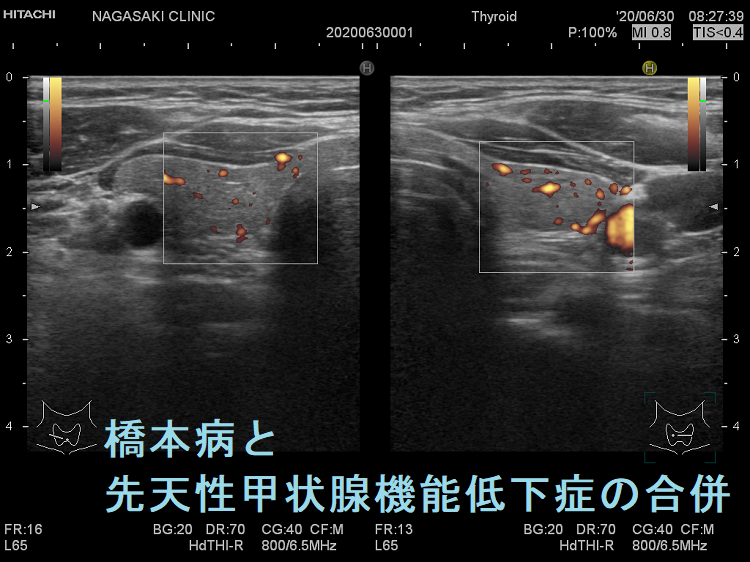
遺伝性甲状腺ホルモン合成障害に橋本病(慢性甲状腺炎)を合併
遺伝性甲状腺ホルモン合成障害に、橋本病(慢性甲状腺炎)を合併する事があります(橋本病も約70%は遺伝性です)。
あくまで仮説ですが、甲状腺ホルモン合成障害で血中サイログロブリンが上昇すると、それに対する抗サイログロブリン抗体産生が誘発され、橋本病が発症する可能性が考えられます。(第55回 日本甲状腺学会 P2-01-10 TSH 遅発上昇により新生児マススクリーニングをすり抜けた複合ヘテロ接合性DUOX2 異常症に橋本病を合併した女児例)
遺伝性甲状腺ホルモン合成障害の病型診断
遺伝性甲状腺ホルモン合成障害の病型診断の手順は、
- 99mTcシンチグラフィーあるいはI-123 シンチグラフィー[ヨード(ヨウ素)の取り込みが正常か判定]→NIS(ナトリウムヨードシンポーター]遺伝子異常症なのか、それ以外の病型か
- パークロレート放出試験(ヨード有機化障害があるか判定)→サイログロブリン異常症(サイログロブリン遺伝子異常症)では正常、それ以外は異常反応
- 遺伝子診断で既報の遺伝子異常と合致するか確認
NIS(Naヨウ素シンポーター)遺伝子異常症とは
NIS(ナトリウムヨードシンポーター or Naヨウ素シンポーター)遺伝子異常症は、50万人に1人と非常に稀です。日本人では約3/4にT354P変異が認められます。[FEBS Lett. 1998 Jun 5;429(1):36-40.]
NIS(ナトリウムヨードシンポーター)遺伝子異常症は、甲状腺ホルモン合成を担う甲状腺濾胞細胞内へ能動的にヨウ素(ヨード)を取り込む細胞膜イオンチャンネル[NIS(ナトリウムヨードシンポーター)]異常です。ヨウ素(ヨード)を取り込めないため、ヨウ素(ヨード)濃縮障害による甲状腺機能低下症が起こります。NIS(ナトリウムヨードシンポーター)は甲状腺、唾液腺、胃底腺、乳腺などに分布します。
NIS(ナトリウムヨードシンポーター)遺伝子異常症は、他の遺伝性甲状腺ホルモン合成障害と同じく、びまん性甲状腺腫が特徴です。
NIS(Naヨウ素シンポーター)遺伝子異常症の診断
NIS(ナトリウムヨードシンポーター)遺伝子異常症は、99mTcシンチグラフィーあるいはI-123 シンチグラフィーで甲状腺への取り込み(集積)が低いのに加え、唾液腺にも取り込まない(集積しない)のが特徴です。甲状腺への取り込み(集積)が、かなり低いため、甲状腺無形成と誤認される事があります。
甲状腺無形成は、唾液腺に取り込みがあるため鑑別可能。そもそも甲状腺超音波(エコー)検査をしていれば、甲状腺無形成でないのは一目瞭然ですが・・(普通、こっちが先やろ)。
それよりも、先天性甲状腺機能低下症において、特に下記の理由[ヨウ素(ヨード)制限で甲状腺機能低下症が悪化する]によりNIS(ナトリウムヨードシンポーター)遺伝子異常症が疑われない限り、99mTcシンチグラフィーをする事はありません。
※甲状腺中毒症(バセドウ病、無痛性甲状腺炎)でしか保険適応が認められておらず、自費で10万円以上掛かりまっせ。
(図;バーチャル臨床甲状腺カレッジより改変)
NIS(Naヨウ素シンポーター)遺伝子異常症の治療
NIS(ナトリウムヨードシンポーター)遺伝子異常症の母親は、授乳中の乳腺にもヨードが取り込まれず、乳汁中のヨード濃度が低くなるため、甲状腺ホルモン剤に加えヨウ化カリウム(KI) (50mg)丸(ヨード含量38.5mg)を併用します。KI を何錠飲めば良いかと言う基準は存在しません。乳汁中のヨード濃度を測定して調節するしかありませんが、ヨード測定は日本の検査センターでは行っていません(保険点数が低く測定すれば赤字になるため)。
NIS(Naヨウ素シンポーター)遺伝子異常症にヨード(ヨウ素)制限を行ったら
NIS(ナトリウムヨードシンポーター)遺伝子異常症は、ヨウ素ヨード制限で甲状腺機能低下症が悪化する点が、橋本病(慢性甲状腺炎)による甲状腺機能低下症と異なります。
NIS(Naヨウ素シンポーター)遺伝子異常症と気が付かず(あるいは、他の遺伝性甲状腺ホルモン合成障害でも同じ)、橋本病と勘違いしてヨウ素(ヨード)制限を行ったらどうなるでしょうか?
- 甲状腺機能低下症が悪化
- 腺腫様甲状腺腫が悪化・甲状腺重量の増加、血清サイログロブリン値上昇[サイログロブリン異常症(サイログロブリン遺伝子異常症では上昇しない]
などをきたすため、橋本病でなく、遺伝性甲状腺ホルモン合成障害なのに気付きます。(第59回 日本甲状腺学会 P3-6-2 高齢で見いだされたNIS 遺伝子異常症(ヨード濃縮障害)患者へのヨウ素制限,L-thyroxine 投与の試み)
甲状腺ペルオキシダーゼ(TPO)は、DUOX2(Dual oxidase 2)またはThyroid oxidase 2(THOX2)-Dual oxidase maturation factor 2 (DUOXA2)複合体が産生したH2O2(過酸化水素: hydrogen peroxide)を利用して、酸化還元反応[サイログロブリン上でのチロシンのヨウ素(ヨード)化(無機ヨードの有機化)]を触媒します。[Endocr J. 1996 Feb;43(1):1-14.]
甲状腺ペルオキシダーゼ(TPO)遺伝子変異は、最も有名な甲状腺ホルモン合成異常で、発症頻度はサイログロブリン異常症(サイログロブリン遺伝子異常症)とほぼ同じ(1/66,000)です。
甲状腺ペルオキシダーゼ(TPO)遺伝子変異は、
- 酵素活性欠失
- 細胞内輸送障害
の2通りの可能性があります。特に日本に特徴的な遺伝子変異はありません。
現在までに70以上の甲状腺ペルオキシダーゼ(TPO)遺伝子変異部位が報告されており、毎年のように新たな変異が見つかっています。[Int J Endocrinol. 2020 Aug 30;2020:9132372.][Endocr J. 2017 Nov 29;64(11):1087-1097.]
(図;バーチャル臨床甲状腺カレッジより改変)
他の甲状腺ホルモン合成障害と同じく、マシュマロ様の軟らかい腺腫様甲状腺腫の形態を取ります。しかし、サイログロブリン遺伝子異常症と異なり、癌の発生は稀です。
- 甲状腺乳頭癌;1家系の中の1人のみ発症(Cancer Biomark. 2015;15(6):909-13.)
- 微小浸潤型濾胞癌;1例のみの報告(Thyroid. 2012 May;22(5):542-6.)
DUOX2(Dual oxidase 2)またはThyroid oxidase 2(THOX2、甲状腺酸化酵素)は、Dual oxidase maturation factor 2 (DUOXA2)と複合体を形成してH2O2(過酸化水素: hydrogen peroxide)を産生します。
H2O2は甲状腺ペルオキシダーゼ(TPO)の酸化還元反応[サイログロブリン上にあるチロシンのヨウ素(ヨード)化(無機ヨードの有機化)]に利用されます。(図;バーチャル臨床甲状腺カレッジより改変)
DUOX2遺伝子変異は、軽症甲状腺機能低下症が多く、ホモ接合体(常染色体劣性遺伝)であっても軽症です(J Clin Endocrinol Metab, 2008, 93(11):4261–4267)。ほとんどが新生児マススクリーニング陽性になりますが、甲状腺機能低下症は一過性で、甲状腺ホルモン必要量が低下する幼児期以降に甲状腺機能が改善し、治療は不要になります。
常染色体優性遺伝(ヘテロ型)の場合、さらに軽症で甲状腺機能低下症になりません。(一部は優性遺伝でも先天性甲状腺機能低下症を呈する事があります。下記の「複合ヘテロ接合性DUOX2 異常症」です。) 成人になって、甲状腺機能正常、サイログロブリン高値、甲状腺自己抗体(TgAb・TPOAb)陰性の軟らかい腺腫様甲状腺腫で見つかる事があり、パークロレート放出試験、遺伝子診断[c.3478-3480delCTG(p.L1160del)など]で確定します。家族性腺腫様甲状腺腫(家族性多結節性甲状腺腫) と鑑別要。
[Eur J Endocrinol. 2016 Apr;174(4):453-63.]
複合ヘテロ接合性DUOX2 異常症
ヘテロ複合型変異=複数の片アリル性変異で、重症度が増す可能性があります(複合型遺伝子変異「Pathway Burden 仮説」)。
複合ヘテロ接合性DUOX2 異常症[E327X]+[H678R]の報告は、例外的に
- 重度の先天性甲状腺機能低下症を来す
- 新生児スクリーニングをすり抜け、3ヶ月後に発症
- 母体のヨウ素(ヨード)過剰摂取も関連していた
- 3歳まで甲状腺ホルモン剤の補充を要した
[Am J Med Genet A. 2013 Jan;161A(1):214-7.](第55回 日本甲状腺学会 P2-01-10 TSH 遅発上昇により新生児マススクリーニングをすり抜けた複合ヘテロ接合性DUOX2 異常症に橋本病を合併した女児例)
原因不明の一過性新生児甲状腺機能低下症の半数はDUOX2(Dual oxidase 2) or Thyroid oxidase 2(THOX2)遺伝子変異
原因不明な一過性新生児甲状腺機能低下症の半数はDUOX2(Dual oxidase 2) or Thyroid oxidase 2(THOX2)遺伝子変異との報告があります。
新生児マススクリーニングで見つかり、精査時の1回目TSH >50 μIU/mL、2回目TSH <10 μIU/mL と、一過性新生児甲状腺機能低下症を呈した児のうち、
- 甲状腺低形成、異所性甲状腺
- 母体のヨウ素(ヨード)過剰摂取(新生児一過性原発性甲状腺機能低下症)
を除外した約半数が、DUOX2(Dual oxidase 2) or Thyroid oxidase 2(THOX2)遺伝子変異だったそうです。複合ヘテロ変異 3名(H678R/S965L, K638RfsX11/c.2654G>T, R1110Q/G624AfsX15)、ヘテロ変異1名(H678R)
[J Pediatr Endocrinol Metab. 2020 May 29;33(6):691-701.](第53回 日本甲状腺学会 P23 一過性甲状腺機能低下症におけるDUOX2 遺伝子解析の検討)
一過性甲状腺機能低下症のDUOX2(Dual oxidase 2) or Thyroid oxidase 2(THOX2)遺伝子変異はチラーヂン中止すべきか?
一過性甲状腺機能低下症と判断され、新生児期または幼児期以降にチラーヂン中止したDUOX2(Dual oxidase 2) or Thyroid oxidase 2(THOX2)遺伝子変異は、片アリル性(ヘテロ接合性変異)であれ両アリル性(ホモ接合性変異)であれ、成人期に甲状腺機能正常の腺腫様甲状腺腫になる危険性があります。(第60回 日本甲状腺学会O9-1 成人のDUOX2遺伝子異常症における甲状腺腫大について)(Thyroid. 2008 May;18(5):561-6.)
Dual oxidase maturation factor 2 (DUOXA2)遺伝子変異
Dual oxidase maturation factor 2 (DUOXA2)遺伝子変異が、日本でも見つかりました。(第58回 日本甲状腺学会 O-1-7 本邦初のDUOXA2変異による先天性甲状腺機能低下症の1例)
DUOX1, 2とDUOXA1, 2は、4通りの2量体を形成します。たとえDUOXA2の活性が低くても、(DUOX1, DUOXA1)あるいは(DUOX2, DUOXA1)が過酸化水素を供給できるので、甲状腺機能低下症は軽症で済みます。
海外では、
- c.413-414insA(Y138X)およびc.738C>G(Y246X)のDUOXA2複合ヘテロ接合性遺伝子変異[Int J Mol Med. 2013 Feb;31(2):467-70.]
- (p.Y246X)のホモ接合体遺伝子変異(新生児マススクリーニングで陽性)[J Clin Endocrinol Metab. 2008 Feb;93(2):605-10.]
の報告もあります。
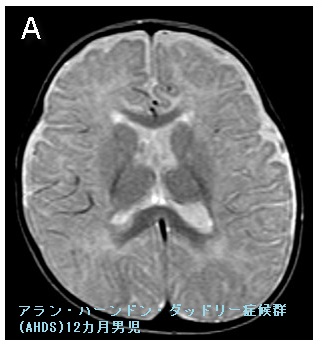
先天性・遺伝性甲状腺機能低下症②DEHAL1遺伝子変異、TSH受容体不活型変異、甲状腺ホルモントランスポーター(MCT8)異常[アラン・ハーンドン・ダッドリー症候群]
ヨード(ヨウ素)再利用に関与するDEHAL1遺伝子変異によって幼少期以降に著明な甲状腺腫を伴う甲状腺機能低下症が発症。TSH受容体不活型変異のホモ接合型は重症につき新生児マススクリーニング(NBS)で見つかる。非古典型TSH不応症は奇異性にI-123 摂取率高値。アラン・ハーンドン・ダッドリー症候群(AHDS)はX連鎖性劣性遺伝のSLC16A2遺伝子変異により男性のみ発症。脳細胞内に甲状腺ホルモンを取り込む甲状腺ホルモントランスポーター(MCT8)異常。軽度甲状腺機能低下症と重度精神発達遅滞・脳神経障害。FT3 増加・FT4 減少・正常~軽度TSH増加。
ヨウ素,再利用,DEHAL1遺伝子変異,甲状腺機能低下症,TSH受容体不活型変異,非古典型TSH不応症,アラン・ハーンドン・ダッドリー症候群,AHDS,甲状腺ホルモントランスポーター,MCT8
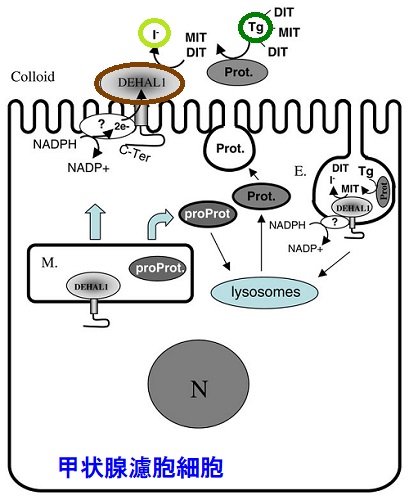
DEHAL1(Iodotyrosine dehalogenase 1)は、甲状腺ホルモン合成に利用されなかった過剰なMIT(ヨードが1個のモノヨードチロシン)、DIT(ヨードが2個のジヨードチロシン)を脱ヨード化する細胞膜酵素です。遊離したヨード(ヨウ素)は甲状腺ホルモン合成に再利用されます。DEHAL1 の発現調節機構は未だ不明な点が多い。(FASEB J. 2004 Oct;18(13):1574-6.)
DEHAL1遺伝子変異によって先天性甲状腺機能低下症を発症します。ただし、生下時の甲状腺機能は正常で、新生児マススクリーニング(NBS)をすり抜け、幼少期以降に著明な甲状腺腫を伴う甲状腺機能低下症で見つかります(N Engl J Med. 2008 Apr24;358(17):1811-8.)
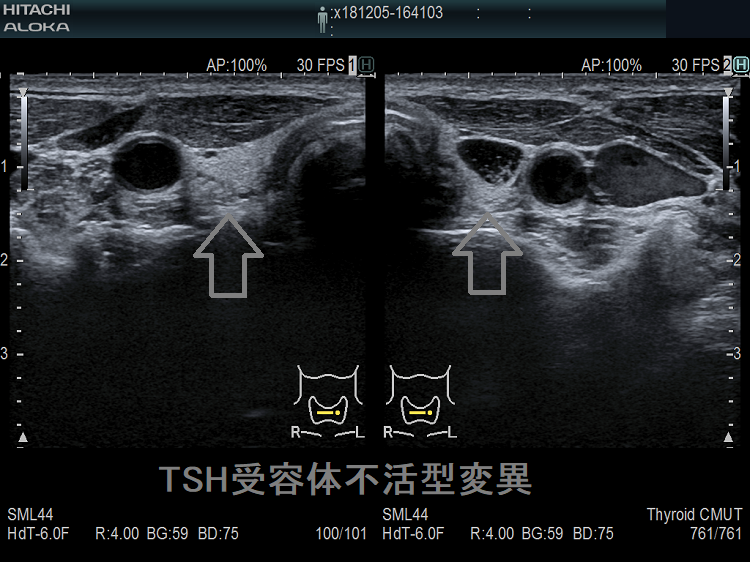
TSH受容体不活型変異は、TSH受容体(TSHR)遺伝子の異常で、遺伝性甲状腺機能低下症の1%を占めます。甲状腺ホルモン合成障害と同じく、両方の染色体に異常があるホモ接合型は重症甲状腺機能低下症として、新生児マススクリーニング(NBS)で見つかります。片方の染色体に異常があるヘテロ接合型は軽症甲状腺機能低下症なため、新生児マススクリーニング(NBS)で見つからず、幼児~成人発症になります(J Clin Endocrinol Metab. 2009 Apr;94(4):1317-23.)。
当然、橋本病の抗体陰性、エコー上、破壊性変化に乏しく、萎縮性甲状腺炎と同じに見えますが、TRAb(TSHレセプター抗体/TSBAb(TSHレセプター抗体[阻害型]、甲状腺刺激阻害抗体)は陰性なので鑑別できます。
R450H(p.Arg450His)は、日本人のTSH受容体不活型変異で高頻度に認められる遺伝子変異です(Thyroid. 2001 Jun;11(6):551-9.)。(第54回 日本甲状腺学会 O-3-1 新生児マススクリーニングで異常の認められなかった非自己免疫性甲状腺機能低下症の一兄弟例)
甲状腺専門医以外は知らなくて良い非古典型TSH 不応症
あまりにもマニアックで甲状腺専門医以外は知らなくて良い非古典型TSH不応症が存在します。奇異性にI-123 摂取率高値を認める両アリル性TSHR(TSH受容体)変異です。世界で10例も報告されていません。昭和大学・慶應義塾大学が、その1例を報告しています。
TSH受容体変異患者の大半は、TSHに反応が悪いため、I-123 摂取率が低値から正常値を示します。極まれに、I-123 摂取率高値のTSH受容体変異患者が存在し、非古典型TSH 不応症と呼ばれます。
昭和大学・慶應義塾大学の報告例は、新生児マススクリーニング(NBS)で先天性甲状腺機能低下症(CH)と診断され、甲状腺ホルモン剤(LT4)補充療法中。甲状腺ホルモン剤休薬時のTSH 68.49 μIU/mL、FT4 1.1 ng/dL、甲状腺サイズ(超音波)-1.4 SD、I-123 摂取率(24 時間値)60.16 %(基準値8-40)、パークロレイト放出率57.09 %。TSH受容体の両アリルに既報と異なる変異をそれぞれヘテロ接合性に同定(p.Arg109Gln/Arg450His)。
TSH受容体に変異があるのにI-123 摂取率が高値とは不思議な病態です。非古典型TSH 不応症ではGs 活性化能とGq 活性化能が不均衡である変異(Arg450His またはLeu653Val)を少なくとも1 アリル有するのが条件です。(第57回 日本甲状腺学会 O5-4 奇異性123I 摂取率高値を認めた両アリル性TSHR 変異の一男児例:世界で5 例目の非古典型TSH 不応症)(Clin Pediatr Endocrinol. 2018;27(3):123-130.)
筆者の推論ですが、「TSH受容体の片アリル1変異でTSH不応になり、もう片アリル2つ目の変異でGs 活性化能とGq 活性化能が不均衡になって、I-123 を取り込むが甲状腺ホルモンは合成できない。」と考えれば辻褄が合います。
(甲状腺専門医以外は知らなくて良い)TSH受容体(TSHR)遺伝子にホモ接合性変異と、DUOX2遺伝子にヘテロ接合性変異を認める軽症(潜在性)甲状腺機能低下症
かなり例外的ですが、TSH受容体(TSHR)遺伝子にホモ接合性変異、加えてDUOX2遺伝子にヘテロ接合性変異を認める軽症(潜在性)甲状腺機能低下症の報告があります。TSH受容体(TSHR)遺伝子にホモ接合性変異があるだけでも、重症甲状腺機能低下症になって新生児マススクリーニング(NBS)で見つかるはずです。しかし、実際は新生児マススクリーニング(NBS)に掛からず、24歳時に潜在性甲状腺機能低下症が見つかるまで成長発達は正常だった。変異遺伝子は、TSHR R450H(ホモ接合型)[最も高頻度な変異型]、DUOX2 I1080T(ヘテロ接合型)[ありふれた変異][Ann Lab Med. 2016 Mar;36(2):145-53.]と同定された。
「遺伝子型と表現型は必ずしも一致しない」という結論です。(第61回 日本甲状腺学会 O3-4 高TSH血症として経過観察した、TSH受容体遺伝子にホモ接合性、 DUOX2遺伝子にヘテロ接合性変異を有する男性)
Iodothyrosine deiodinase遺伝子異常
Iodothyrosine deiodinase遺伝子異常(SBP2遺伝子異常症)も甲状腺腫性の先天性甲状腺機能低下症(クレチン症)を発症します。
アラン・ハーンドン・ダッドリー症候群(AHDS:Allan-Herndon-Dudley syndrome)は、X連鎖性劣性遺伝のSLC16A2遺伝子変異によって、男性のみ発症。
脳細胞内に甲状腺ホルモンを取り込む甲状腺ホルモントランスポーター[Monocarboxylate transporter 8(MCT8)]に異常を来します。
胎内発育・生下時に問題はなく、新生児マススクリーニングをすり抜けます。
アラン・ハーンドン・ダッドリー症候群(AHDS)は、一般的な先天性甲状腺機能低下症(クレチン症)より
- 甲状腺機能低下症・成長障害が軽度(成長軟骨などのMCT10は無事のため)
- 乳児期より重度の精神発達遅滞・脳神経障害。てんかんの合併多い(脳はMCT8だけなので)
いわゆるフロッピー・インファント(下肢優位筋緊張低下)
最近新しく提唱された、複合型遺伝子変異「Pathway Burden 仮説」があります。
常染色体優性遺伝による甲状腺ホルモン合成障害では、先天性甲状腺機能低下症の原因となる遺伝子を両親いずれかから1個受け継ぎます。2本1組の染色体の片方だけの異常(片アリル性変異)のため通常は軽症で、原則、生下時の発症はありません。大抵は、成人以降に発症します。
片アリル性変異が複数重積すると(ヘテロ複合型変異)、重症先天性甲状腺機能低下症を来す場合があります(Pathway Burden 仮説)。
- 新潟大学医歯学総合病院が、SLC26A4(ペンドレッド症候群患者の約半数に認める遺伝子異常)とDUOX2 ヘテロ接合性変異の重複による甲状腺ホルモン合成障害を報告しています。(第56回 日本甲状腺学会 O3-3 SLC26A4とDUOX2のヘテロ接合性変異を認めた甲状腺ホルモン合成障害による先天性甲状腺機能低下症の1例)
- マレーシアでは、SLC26A4、GJB2、SCARB2、DUOX2のヘテロ接合性変異による複合遺伝子変異(polygenic disorder)の家系が報告されています(Orphanet J Rare Dis. 2017 Feb 21;12(1):40.)。
甲状腺ホルモン合成障害では、思春期以降に甲状腺腫から甲状腺癌の発生が報告されています。TSH刺激が続く事により、癌細胞が成長するためと考えられています(J Clin Endocrinol Metab 11:1281–1295.)。
- 最も高頻度なのはサイログロブリン(遺伝子)異常症;約50%に甲状腺分化癌(甲状腺乳頭癌・甲状腺濾胞癌)(J Clin Endocrinol Metab 91:740–746.)
- SLC26A4遺伝子(PDS遺伝子)変異[ペンドレッド症候群(Pendred症候群)];約1%に甲状腺分化癌(甲状腺乳頭癌・甲状腺濾胞癌)、正常なSLC26A4遺伝子(PDS遺伝子)は発癌を抑える働きがある様です。(J Clin Endocrinol Metab. 2005 May;90(5):3028-35.)(Cancer Res. 2003 May 1;63(9):2312-5.)
- 甲状腺ペルオキシダーゼ(TPO)遺伝子変異(発癌は稀)(Thyroid. 2012 May;22(5):542-6.)
遺伝性甲状腺ホルモン合成障害
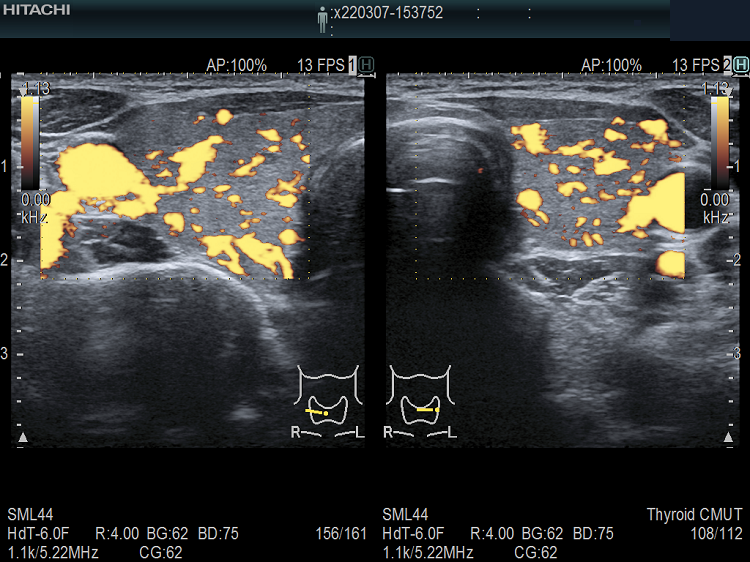
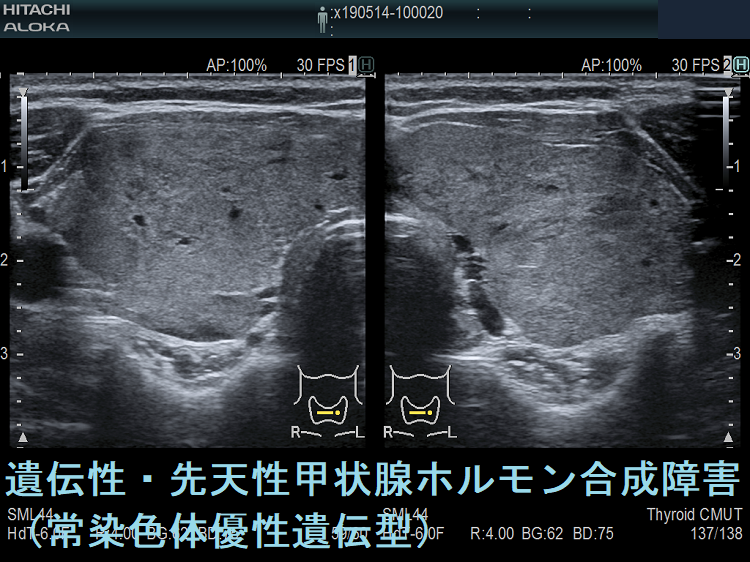
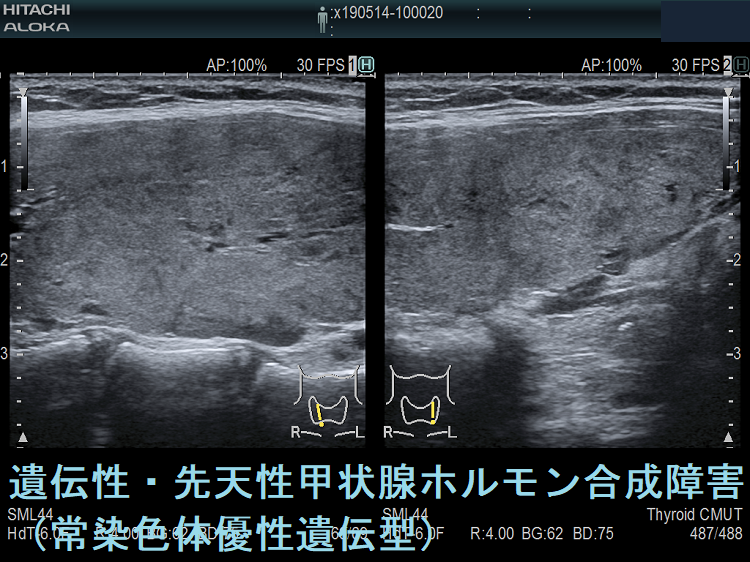
遺伝性甲状腺ホルモン合成障害の超音波(エコー)画像は色々なパターンがあります。
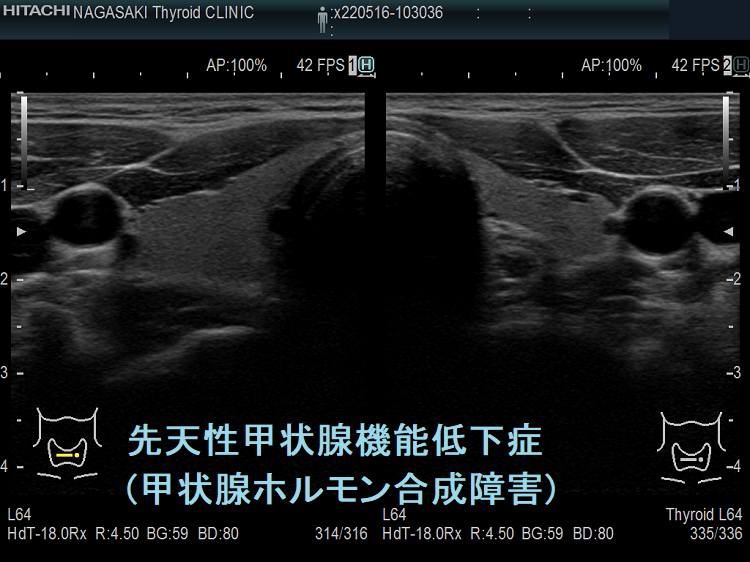
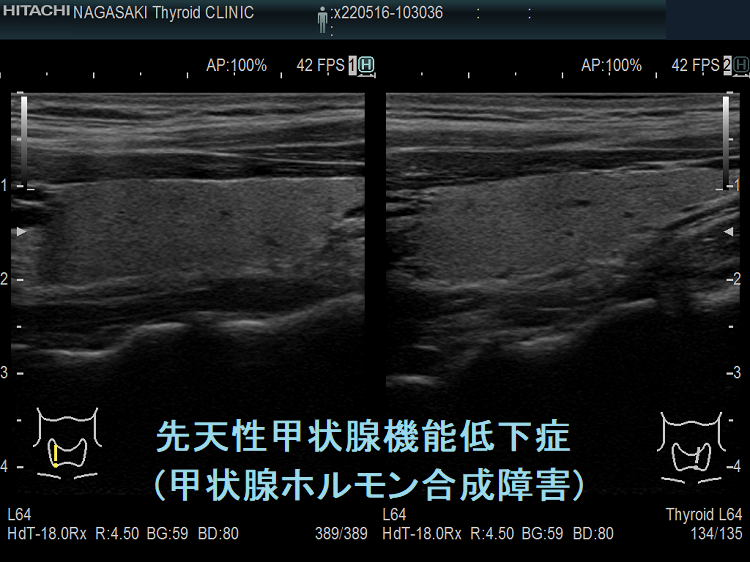
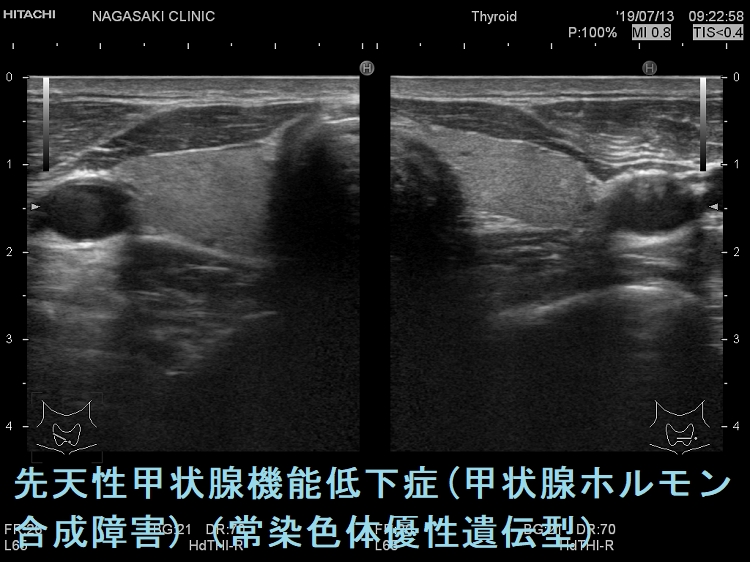
- 常染色体優性遺伝型;腺腫様甲状腺腫の形態になります。
- 常染色体劣性遺伝型;新生児マススクリーニングで見つかり、適切に治療された場合、甲状腺サイズは正常、内部は低エコーで、甲状腺ホルモンをほとんど作っていないのが分かります。
橋本病(慢性甲状腺炎)に遺伝性甲状腺ホルモン合成障害の軽症例を合併
橋本病(慢性甲状腺炎)を合併すると、遺伝性甲状腺ホルモン合成障害の軽症例がマスクされ、あたかも甲状腺機能正常橋本病による腺腫様甲状腺腫のように見えます(橋本病も約70%遺伝です)。
遺伝性甲状腺機能低下症の治療は、通常の甲状腺機能低下症と同じです。TSHが正常範囲に入るように、補充する甲状腺ホルモン剤(チラーヂンS)の量を調節します。
甲状腺形成障害の内、甲状腺無形成は、甲状腺全摘出後と同様です。
甲状腺関連の上記以外の検査・治療 長崎甲状腺クリニック(大阪)
- 甲状腺編
- 甲状腺編 part2
- 内分泌代謝(副甲状腺/副腎/下垂体/妊娠・不妊等
も御覧ください
長崎甲状腺クリニック(大阪)とは
長崎甲状腺クリニック(大阪)は日本甲状腺学会認定 甲状腺専門医[橋本病,バセドウ病,甲状腺超音波(エコー)検査など]による甲状腺専門クリニック。大阪府大阪市東住吉区にあります。平野区,住吉区,阿倍野区,住之江区,松原市,堺市,羽曳野市,八尾市,天王寺区,東大阪市,生野区,浪速区も近く。