バセドウ病/甲状腺機能亢進症の補助治療薬[ヨウ化カリウム(KI),ベータブロッカー,抗アレルギー剤.副腎皮質ステロイド剤][長崎甲状腺クリニック 大阪]
甲状腺の基礎知識を初心者でもわかるように、長崎甲状腺クリニック(大阪府大阪市東住吉区)院長が解説します。
その他、甲状腺の基本的な事は甲状腺の基本(初心者用) 橋本病の基本(初心者用)を、高度で専門的な知見は甲状腺編 甲状腺編 part2 を御覧ください。
長崎甲状腺クリニック(大阪)以外の写真・図表はPubMed等において学術目的で使用可能なもの(Creative Commons License)、public health目的で官公庁・非営利団体等が公表したものを一部改変しています。引用元に感謝いたします。尚、本ページは長崎甲状腺クリニック(大阪)の経費で非営利的に運営されており、広告収入は一切得ておりません。
(左)バタフライリボン
バセドウ病で長崎甲状腺クリニック(大阪)を受診される方への注意
バセドウ病の治療開始(再開)後は頻回の副作用チェックが必要なため①大阪市と隣接市の方に限定②来院できず薬を自己中断する方、副作用時の対応を理解できない方をお受けできません。
- 甲状腺ホルモン合成を抑える薬(抗甲状腺薬)
- 抗甲状腺薬以外の補助薬(本ページ)
- アイソトープ(放射性ヨウ素; I-131)治療・高次医療機関連携
Summary
ヨウ化カリウム(KI)は①早く甲状腺ホルモン値を正常化したい時②FT4≧5ng/dLの時、抗甲状腺薬に併用するが、長期投与でエスケープ現象をおこし効かなくなる。抗甲状腺薬使用不能時、手術までの時間稼ぎにも使用。ヨウ化カリウム(KI)単独投与は軽症の甲状腺機能亢進症/バセドウ病に限られる(FT4 2.76 ng/dL がカットオフ値)が、それでも長期投与は問題がある。ヨウ化カリウム(KI)投与中はヨウ素(ヨード)過剰摂取と同じ状態になって、無痛性甲状腺炎・破壊性甲状腺炎を誘発する可能性。副作用として高カリウム血症・薬剤熱・薬物性肝障害・ヨード(ヨウ素)アレルギー。
Keywords
甲状腺機能亢進症,バセドウ病,抗甲状腺薬,ヨウ化カリウム,KI,エスケープ現象,軽症,単独投与,長期投与,副作用
ヨウ化カリウム(KI)併用は、かつて甲状腺クリーゼにのみ行われていましたが、現在は早く甲状腺ホルモン値を正常化したい時にも使用します。
- 長崎甲状腺クリニック(大阪)でも、軽症以外の未治療あるいは再発した甲状腺機能亢進症/バセドウ病の方に使用します。ヨウ化カリウム(KI)併用により、抗甲状腺薬(メルカゾール、プロパジール、チウラジール)の副作用が軽減されるとの報告が多くあります(Clin Endocrinol 72:845-50,2010)。
ただし、長期投与でエスケープ現象(Escape現象)をおこして効かなくなるため、長崎甲状腺クリニック(大阪)では軽症~中等症の方に対して、可能な限り初期治療に限定して投与します[治療開始時の3週間以内(原則2週間)に限定]。ヨウ化カリウム(KI)を中止した後に、抗甲状腺薬を減量していきます。
FT4 ≧ 5 ng/dL の場合、ヨウ化カリウム(KI)を中止可能な状態になるまで、長期投与になります[抗甲状腺薬の投与方法(筆者の個人的な意見)]。
- 抗甲状腺薬で重い副作用がおこり、手術することになった時、手術までの間、甲状腺機能亢進症/バセドウ病を抑えるために使用します。ヨウ化カリウム(KI)は甲状腺内血流を減少させるため、術中出血量が減ります[J Clin Endocrinol Metab 2007 Jun;92(6):2182-9.]。
ヨウ化カリウム(KI)はエスケープ現象(Escape現象)をおこし効かなくなります。長期間投与時、日本人では投与後6-14週におこりやすいとされます[J Clin Endocrinol Metab. 1970 Apr;30(4):469-78.]。ヨウ化カリウム(KI)は、抗甲状腺薬(メルカゾール、プロパジール、チウラジール)が使えなくなった時の切り札なので、効かなくなる前に中止せねばなりません。
一端、エスケープ現象(Escape現象)をおこしたが、3週間のヨウ化カリウム(KI)休薬で エスケープ現象(Escape現象)から離脱した報告もあります。(第62回 日本甲状腺学会 P18-1 Escape現象からの離脱を得たバセドウ病の一例)
ただし、
- 同じ患者で再度、エスケープ現象(Escape現象)がおきた場合、もう一度、離脱できるのか
- 全ての甲状腺機能亢進症/バセドウ病患者で同じことが起こるのか
不明です。
「ヨウ化カリウム(KI)の長期投与で甲状腺機能亢進症/バセドウ病が逆に悪くなる場合もある」のを野口病院が報告しており、
- 治療初期からKI を投与したバセドウ病133 例。女性96 例、男性37 例、年齢9~80 歳(中央値43 歳)。105 例はメルカゾール(MMI)併用、28 例はKI 単独で治療開始。KI投与量は86%の症例で50mg(1錠)。治療前TRAb≧30 IU/L の症例は除外。
- 13 例(9.8%)が結局手術に。
- 手術になった13 例は残りの症例に比べ、
①年齢が低く[9~46(25)歳 vs 10~80(45.5)歳、p<0.0001]
②治療前のFT3高値[17.4~32.6(31.6)pg/mL vs 4.7~32.6(20.2)pg/mL、p=0.0003]
③治療前のTRAb高値[3.5~28.6(19)IU/L vs 1.2~29.8(10)IU/L、p=0.041]
④4か月以上KIを投与した例は3か月以内の例に比べ手術になる頻度が高かった(16.2% vs 3.1%、p=0.0103)
以上より、若年例で、治療前のFT3・TRAb高値の甲状腺機能亢進症/バセドウ病に4 か月以上のKI 投与は避けた方が良いとの結論になっています。ただし、この結果では、甲状腺機能亢進症/バセドウ病の活動性が高い場合、50mg程度のKIは最初から効かなかった可能性があり、KIで悪化したとは言えないと思います。長崎甲状腺クリニック(大阪)ではKI 50mgで効果ない重症例に対し、抗甲状腺薬(メルカゾール、プロパジール、チウラジール)の増量に加え、KI 100mg使用することにしています。
(第56回 日本甲状腺学会 O6-1 無機ヨード投与によって増悪するバセドウ病の臨床的特徴)
長崎甲状腺クリニック(大阪)では、以上の様な状況を踏まえ、ヨウ化カリウム(KI)の使用は、
- 軽症~中等症の方に対して、治療開始時の3週間以内(原則2週間)に限定
FT4 ≧5 ng/dL の場合、あるいはFT4 <5 ng/dL でも抗甲状腺薬(メルカゾール、プロパジール、チウラジール)抵抗性が予想される場合、仕方ないのでヨウ化カリウム(KI)を中止可能な状態になるまで投与
- 決して単独で使用せず、必ず抗甲状腺薬に併用し、原則 50mg(1錠)。重症例には100mg(2錠)
※ただし、抗甲状腺薬を使用できない極軽症例には単独使用もあり得る
- 特殊なケースとして、妊娠15週まで胎児に奇形をおこす可能性があるメルカゾールの代用として
のみです。
甲状腺機能亢進症/バセドウ病において、ヨウ化カリウム(KI)単独療法を行う甲状腺専門病院があります。同病院の報告によると、TRAbが10.2 IU/Lで甲状腺が20~30g程度でもヨウ化カリウム(KI)単独療法の選択肢になり得るとの事だが(WEB日本医事新報 2014年09月13日発行 P.59) 、筆者は懐疑的です。
患者数が微妙に異なる原資報告は、FT4 2.49 ± 0.70 ng/dL、6.56 ± 1.85 pg/mL 程度の比較的軽い甲状腺機能亢進症/バセドウ病にヨウ化カリウム(KI)を53.6 ± 11.7 mg/dayを初期投与量として、12カ月投与したものです(Endocrine 2014;47:506-11.)。ヨウ化カリウム(KI) 50mg/日でFT4値が減少しなかったら100mg/日に増量。約1割の患者がヨウ化カリウム(KI)単独で抑えきれず抗甲状腺薬を併用したものの、残り9割はメチマゾール(メルカゾール)14.0±8.2mg/dayと同等の効果だったそうです(メルカゾール1錠 = 5 mg)。FT4 2.76 ng/dL がヨウ化カリウム(KI)単独療法可能か否かのカットオフ値になります。
しかしながら、年単位の長期効果は不明で、結局、この手の論文は全て数か月~1年以内で効いた、寛解したと言うものが多いです。
また、FT4の正常上限値は、一般的なECLIA法で1.70 ng/dL につき、FT4 2.76 ng/dL 以下は、本当に軽い甲状腺機能亢進症/バセドウ病のみになってしまいます。
他の報告は3例のみですが、軽症バセドウ病に少量ヨウ化カリウム(KI)単独長期投与法(KI 25-50mg/日を徐々に減量し、2mg/日まで減量)を2年以上行い、3例ともバセドウ病が増悪。結局、長期的にはエスケープ現象をおこして甲状腺機能亢進症/バセドウ病が悪化するため、実際に使うのは難しいと思います。(第60回 日本甲状腺学会 P2-2-1 バセドウ病に対する少量KI長期投与法:利点と欠点)
年単位での長期効果を調べた研究が一つあります。チオナミド(メチマゾール、メルカゾール)で副作用をおこした甲状腺機能亢進症患者(※軽症とは限らない)に対して、約67%はエスケープ現象[ヨウ化カリウム(KI)が効かなくなる]を発症せず、38.6%は平均7.4年(1.9-23.0 年)の治療後に寛解を達成したとされます。逆に言うと、約33%の患者はコントロール不能でした。
※寛解した患者へ投与されたヨウ化カリウム(KI)は10-400 mg/日で、100 mg以上の高用量になると保険適応外として査定(減点、病院の赤字に)される可能性があります。筆者も何度か減点を食らいました。
[J Clin Endocrinol Metab. 2014 Nov;99(11):3995-4002.]
軽症とは言え、大多数の甲状腺機能亢進症/バセドウ病患者は寛解に年単位を要します。ヨウ化カリウム(KI)がエスケープ現象で効かなくなり、その時点で中等度-重度の甲状腺機能亢進症/バセドウ病に増悪していれば、結局は抗甲状腺薬を使う羽目になります。抗甲状腺薬が使用できない場合、ヨウ化カリウム(KI)使用前より不安定な状態でアイソトープ(放射性ヨウ素; I-131)治療・手術療法(甲状腺全摘出)を行わねばなりません。術前コントロールに虎の子のヨウ化カリウム(KI)を使用できず、代わりに副腎皮質ステロイド薬(プレドニゾロン20-30mg)大量投与せざる得ません(プレドニゾロン10mgなんて屁のようなもので全く効きません。20-30mgは入院投与した方が安全です)。
更に問題なのは寛解後再発です。ヨウ化カリウム(KI)単独で一時的に甲状腺機能亢進症/バセドウ病が寛解し、一端、ヨウ化カリウム(KI)を中止した後に再発した場合、再度ヨウ化カリウム(KI)単独投与を行うか、あきらめて別の方法を取るかになります。意外な事に、ヨウ化カリウム(KI)単独投与寛解後再発に対する統計的な報告はありません。
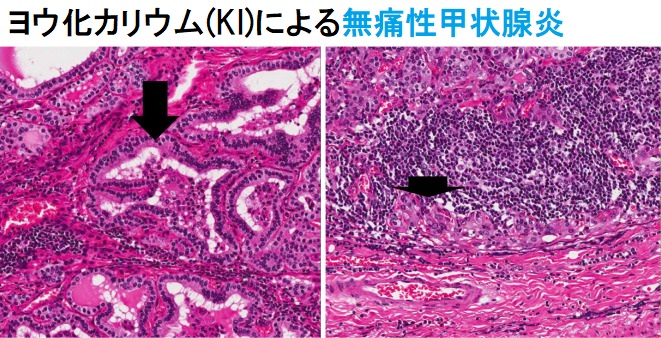
また、以前から予測されていた事ですが、ヨウ化カリウム(KI)投与中はヨウ素(ヨード)過剰摂取と同じ状態になって、無痛性甲状腺炎・破壊性甲状腺炎(アミオダロン誘発性甲状腺中毒症2型(破壊性甲状腺炎型)と同じ原理)を誘発する可能性があります(Intern Med. 2021 Jun 1;60(11):1675-1680.)。エスケープ現象(Escape現象)との鑑別が必要です。鑑別方法として、99mTc(テクネシウム)シンチグラフィーが良いと筆者は考えています。
長崎甲状腺クリニック(大阪)では、以上の様な状況を踏まえ、ヨウ化カリウム(KI)の単独療法を可能な限り行いません。
ヨウ化カリウム(KI)の副作用として、
- 慢性腎不全患者に投与すると高カリウム血症を引き起こし致命的になる危険
- 薬剤熱
- 薬物性肝障害(Endocrinology, diabetology & metabolism 43(4), 362-368, 2016-10)(第64回 日本甲状腺学会 11-2 ヨウ化カリウム丸による薬物性肝障害が疑われたバセドウ病の一例)
- 投与中はヨード(ヨウ素)過剰摂取と同じ状態になり、無痛性甲状腺炎・破壊性甲状腺炎[アミオダロン誘発性甲状腺中毒症2型(破壊性甲状腺炎型)と同じ原理]を引き起こす可能性(Intern Med. 2021 Jun 1;60(11):1675-1680.)。エスケープ現象(Escape現象)によるバセドウ病再発との鑑別が必要
- ヨード(ヨウ素)アレルギーがある場合、ヨウ化カリウム(KI)を使用できません。報告では、抗甲状腺薬やベータ遮断薬のみならずヨード(ヨウ素)にもアレルギーがあったため、ヨウ化カリウム(KI)を使用できず、炭酸リチウムで甲状腺機能を正常化された後に甲状腺全摘手術を施行。[Eur J Surg. 1991 Aug;157(8):489-90.]。
があります。
甲状腺機能亢進症/バセドウ病においてβブロッカー(ベータブロッカー)は甲状腺ホルモンによる不整脈・狭心症、高血圧、心不全に有効で、致死性不整脈、急性心不全、狭心症/心筋梗塞、たこつぼ型心筋症や甲状腺クリーゼを予防(β1選択性βブロッカーのビソプロロール等)。気管支喘息等で使用できない時はヘルベッサー(ジルチアゼム)。副腎皮質ステロイド剤(プレドニゾロン,デキサメタゾン等)は早急な手術が必要で、甲状腺機能の迅速な正常化が求められる場合に。コレスチラミン・コレスチミドは甲状腺ホルモンを吸着。炭酸リチウム(リーマス)は甲状腺ホルモン合成と分泌を抑制。
甲状腺機能亢進症,バセドウ病,ステロイド,ビソプロロール,βブロッカー,ベータブロッカー,β1選択性,甲状腺,プレドニゾロン,デキサメタゾン
βブロッカー(ベータブロッカー)は本来、高血圧・頻脈性不整脈・心不全・狭心症の治療薬です。甲状腺ホルモンが正常化していないバセドウ病/甲状腺機能亢進症の状態では、高血圧・心房細動(Af) 頻脈性不整脈・高拍出量性心不全・狭心症が起こりやすく、
を防ぐ目的で使用されます。
β1非選択性βブロッカーは、心臓以外にもブロック作用があり、気管支喘息悪化、高血糖(逆に低血糖)、高カリウム(K)血症助長などの危険があるため、心臓に選択的に作用するβ1選択性βブロッカーの方が良い。
長崎甲状腺クリニック(大阪)で使用するβ1選択性βブロッカーは、
- ビソプロロールフマル酸塩(商品名:メインテート);ほどよい効果。ただ、降圧薬でもあるため、低血圧の人へは少量投与になります。血圧が下がり過ぎると、脳虚血によるふらつきを生じます。腎臓が悪い方には使用できません。
- メトプロロール酒石酸塩(商品名:セロケン):腎臓が悪い方にも使用できます。徐放剤(商品名:セロケンL)は、甲状腺ホルモン値の低下に伴う心拍数の変化に対応して減量するのが難しいため、通常剤(非徐放剤)を使用します。
長崎甲状腺クリニック(大阪)で使用しないβブロッカーは、
- プロプラノール塩酸塩(商品名:インデラル);β1非選択性βブロッカーであり、しかも添付文書には無顆粒球症の副作用が記載されています。ただでさへ、抗甲状腺薬[MMI(メルカゾール)、PTU(プロパジール、チウラジール)]を飲んでいる限り、常に無顆粒球症の副作用を生じるがあるのに・・・。半減期も短く、1日3回服薬しなければ、24時間カバーできません。
- アテノロール(商品名:テノーミン):β1選択性βブロッカーであるのは良いが、あまりにも強力過ぎて使い難いです。筆者の経験では、甲状腺ホルモン値が少し低下するだけで、心拍数が下がり過ぎるため、正直怖いです。
- カルベジロール(商品名:アーチスト);αβ遮断薬(αβブロッカー)で効力比は α:β=1:8、血管を広げるα遮断作用を持ちます。肝代謝型なので、腎臓の悪い方にも使用できますが、β1非選択性なので使用しにくいです。
気管支喘息・COPD(慢性気管支炎、肺気腫など)や高カリウム(K)血症を持っているバセドウ病/甲状腺機能亢進症患者でβブロッカー(ベータブロッカー)を使用できない時[ベータブロッカー(β-blocker)投与で気管支喘息が増悪][COPD(慢性気管支炎、肺気腫)の出現/再発/増悪]、ヘルベッサー®(ジルチアゼム)が有効な場合は多い。
ヘルベッサー®(ジルチアゼム)は、心抑制型カルシウム(Ca)拮抗薬で、心拍数を抑え、頻脈性不整脈を予防するとともに、気管支平滑筋の拡張を阻害しません。降圧作用は、通常のカルシウム(Ca)拮抗薬よりも弱いため、通常血圧のバセドウ病/甲状腺機能亢進症の人でも(血圧に注意しながら)使用可能です。
ただし、ヘルベッサー®(ジルチアゼム)などの非ジヒドロピリジン系薬剤は、うっ血性心不全患者に対しては禁忌。
ワソラン®(ベラパミル)も心抑制型カルシウム(Ca)拮抗薬ですが、心臓抑制作用は強力過ぎて、心不全の増悪が危惧されるため使い難いです。
アレルギー性鼻咽頭炎・アレルギー性結膜炎(花粉症)の時期に甲状腺機能亢進症/バセドウ病発症・再発が多くなります。アレルギー反応(Ⅰ型)と甲状腺機能亢進症/バセドウ病は、Th2細胞 [抗体を介する免疫を担う2型ヘルパーT細胞] による共通の免疫反応です。(甲状腺とアレルギー性鼻炎・花粉症・好酸球増多症)
長崎甲状腺クリニック(大阪)では、何らかのアレルギー素因(アレルギー性鼻炎・アトピー性皮膚炎・アレルギー性結膜炎・気管支喘息など)のある甲状腺機能亢進症/バセドウ病患者に対し、バセドウ病の活動性を低下させるため、抗アレルギー剤・抗アレルギー点眼薬(目薬)を処方します。
アレルギー素因の不明な方でも、血中好酸球・非特異的IgE定量が高ければ、Ⅰ型アレルギーを持っているとみなします。
副腎皮質ステロイド剤は、早急な手術(甲状腺摘出手術、甲状腺と無関係の手術)が必要で、甲状腺機能の迅速な正常化が求められる場合に使用します(安全なバセドウ病手術を行うために)。[Endocrinol Jpn. 1983 Feb;30(1):93-100.][Swiss Med Wkly. 2016 Jan 14;146:w14243.]
ステロイドには
- バセドウ病の自己免疫そのものを抑えて、甲状腺ホルモン合成を阻害する作用
- T4 から T3 への変換阻害作用
があります。手術の約2週間前から投与する場合が多い。昭和大学横浜市北部病院によると、投与後3-5日目のFT3減少率が投与量調整の指標となるそうです。(第67回 日本甲状腺学会 O14-3 甲状腺機能高値バセドウ病に対する術前ステロイド使用量・期間についての検討 )
抗甲状腺薬(メルカゾール、プロパジール、チウラジール)が使用できる場合、それに加えてヨウ化カリウム(KI)とプレドニゾロンを投与。抗甲状腺薬が重篤(重症)な副作用で使用できない場合、ヨウ化カリウム(KI)とプレドニゾロン(PSL)のみで。[Jpn J Surg. 1990 May;20(3):283-9.]
原著論文では30 mg のプレドニゾロンを経口投与し、2週間以内に甲状腺機能が正常化[Endocrinol Jpn. 1983 Feb;30(1):93-100.]。筆者の経験的では20-30mgが適量。(一般的に)外来で投与できるのは20 mg が限界なので、それ以上の量は入院して投与するのが妥当と思われます。
もちろん、ステロイド糖尿病、ステロイド潰瘍、ステロイド肝障害、ステロイド緑内障、日和見感染などの副作用に注意が必要です。
未治療あるいは再発バセドウ病患者において早急な手術が必要なのに、抗甲状腺薬を初回投与・増量から開始する場合、薬効果が出始めるのは1-2週間後で間に合いません。そのため、ヨウ化カリウム(KI)とプレドニゾロン(PSL)も投与し、何とか2週間くらいで甲状腺機能を正常近くにして、時期を逃さず手術するのが良いでしょう。時期を遅らせ過ぎると、高容量ステロイドの副作用が問題になったり、効き過ぎて甲状腺機能低下状態になれば、全身麻酔が出来なくなります(TSH≧10 μIU/mL なら麻酔科が嫌がります)(甲状腺機能低下症で麻酔効き過ぎ)。
日本医科大学千葉北総病院の報告も同じ様な感じで、約2週間で潜在性甲状腺機能亢進症まで改善させ、全身麻酔手術を行ったそうです。(第60回 日本甲状腺学会 O6-1 P1-1-1 全身麻酔による手術のために早急な甲状腺機能の正常化を必要と したBasedow病妊婦の一例 )
デキサメタゾン(デキサメサゾン) 5mg/日ならプレドニゾロン 33.3mg/日、デキサメタゾン(デキサメサゾン) 4mg/日ならプレドニゾロン 26.67mg/日に相当します。筆者の経験上は、プレドニゾロン 20mg[≒デキサメタゾン(デキサメサゾン) 3mg]/日が一般的と思いますが、それで手術可能ラインFT3 <5.0 pg/mL を達成できなければ、それ以上の用量も仕方なく(ただし、感染症の予防は必ず必要)、
- デキサメタゾン(デキサメサゾン)を平均 4.85mg/日=ベタメサゾンを平均 4.85mg(リンデロン®)/日≒プレドニゾロン 30mg/日使用(第58回 日本甲状腺学会 O-3-2 当科で経験した、術前ステロイド投与を必要としたバセドウ病手術症例の検討)
- 甲状腺ホルモン値を3日-4日毎に測定、デキサメタゾン(デキサメサゾン)投与量 2mg-8mg(≒プレドニゾロン 13-52mg)/日の間で適宜調節。平均 5.04mg(最大投与量)/日、平均 11.1 日投与。2mgと4mg(≒プレドニゾロン 13mgと26mg)/日の間で差はなし。(第60回 日本甲状腺学会 O15-1 バセドウ病術前のステロイド投与による甲状腺機能低下効果の検討)
[Jpn J Surg. 1990 May;20(3):283-9.][Cureus. 2023 Nov 2;15(11):e48156.]
副腎皮質ステロイド剤を使用しても、手術可能ラインFT3 <5.0 pg/mL を達成できなければ、甲状腺クリーゼ に準じて2重濾過血漿交換(DFPP:Double Filtration Plasmapheresis), 持続濾過透析(CHDF)を行うしかありません。保険診療として認められるか分かりませんが・・・・。[Ther Apher Dial. 2021 Dec;25(6):877-883.][J Clin Apher. 2011;26(3):159-61.]
コレスチラミン(クエストラン®)、コレスチミド(コレバイン®)は陰イオン交換樹脂で、コレステロールを吸着し、腸肝循環を抑制する高コレステロール血症治療薬です。脂溶性ビタミンの吸収障害も生じるため、最近では、ほとんど使用されません。
コレスチラミン(クエストラン®)、コレスチミド(コレバイン®)は、コレステロール同様に甲状腺ホルモン(T3、T4)に結合し、腸肝循環を抑制するため、血中の甲状腺ホルモンを低下させる効果があります(保険適応はありません)。(Clin Endocrinol (Oxf) 1993; 38: 39-43.)[Clin Pediatr Endocrinol. 2014 Jan;23(1):17-25.]
ただし、甲状腺機能亢進症/バセドウ病、甲状腺中毒症では、ビタミンDをはじめ脂溶性ビタミンが欠乏状態にあるため(甲状腺とビタミンD )、コレスチラミン(クエストラン®)、コレスチミド(コレバイン®)の長期使用はお勧めできません。
- ①副作用で抗甲状腺薬が2種類とも(メルカゾール、プロパジール/チウラジール)使用できなくなった場合
②抗甲状腺薬+副腎皮質ステロイド剤でも甲状腺機能が正常化しない場合
アイソトープ(放射性ヨウ素; I-131)治療、手術療法(甲状腺全摘出) まで間を持たせるための短期使用[Am J Case Rep. 2015 Jul 24;16:486-90.]
- 命にかかわる甲状腺クリーゼに対する短期使用[Endocrinol Metab Clin North Am. 2006 Dec;35(4):663-86,]
なら有効かもしれません。
また、コレスチラミン(クエストラン®)は、チラーヂンS(レボチロキシン)過剰摂取(自殺目的など)の治療に対しても使用されます。[Cureus. 2023 Mar 15;15(3):e36172.]
その他、
- コレスチラミン(クエストラン®)、コレスチミド(コレバイン®)は、便秘のある患者で、腸閉塞をおこす可能性
- コレスチミド(コレバイン®)は、温水(湯、温かい茶等)にて服用すると膨らんで服用できない場合があるので常温の水又は冷水で服用口中に長く留めていると膨らんで服用できない場合があるので速やかに嚥下
→誤嚥による気道閉塞の危険がある
炭酸リチウム(リーマス®)の短期使用
炭酸リチウム(リーマス®)は躁病および躁うつ病の躁状態に対する治療薬です。ヨウ素(ヨード)と同じくNIS(ナトリウム-ヨード シンポーター)から甲状腺濾胞細胞に取り込まれ、甲状腺ホルモン合成と分泌を抑制します[Thyroid. 1998 Oct; 8(10):909-13.]。
しかし、
- 効果が弱く副作用が多い;長期投与例で慢性尿細管間質性腎炎をきたす
- ヨウ素(ヨード)と同じくエスケープ現象で効かなくなる
- 保険適応はない
ため、長期使用はお勧めできません。 抗甲状腺薬(メルカゾール、プロパジール、チウラジール)を副作用のために使用できなくなった場合、アイソトープ(放射性ヨウ素; I-131)治療、手術療法(甲状腺全摘出)まで間を持たせるための短期使用なら有効かもしれません。[J Clin Endocrinol Metab. 2002 Oct;87(10):4490-5.][Indian J Endocrinol Metab. 2018 May-Jun;22(3):392-396.]
さらに、アイソトープ(放射性ヨウ素; I-131)治療前後の炭酸リチウム投与は、I-131の甲状腺取り込み(集積)を促進します[NIS(ナトリウム-ヨード シンポーター)のアップレギュレーションか?]。(第61回 日本甲状腺学会 O26-1 131I内用療法施行前のバセドウ病に対するコレスチミド服用の有用性)[J Clin Endocrinol Metab. 2002 Oct;87(10):4490-5.]
炭酸リチウム(リーマス®)の躁病および躁うつ病の躁状態に対する投与法は、「成人では通常1日400〜600mgより開始し、1日2〜3回に分割経口投与する。以後3日ないし1週間毎に、1日通常1200mgまでの治療量に漸増する。」→「改善がみられたならば症状を観察しながら、維持量1日通常200〜800mgの1〜3回分割経口投与に漸減する。」です。
甲状腺機能亢進症/バセドウ病に対する投与量は、報告が少なく未知のままです。甲状腺機能と血清リチウム濃度を観ながら調節するしかありません。
炭酸リチウムとデキサメタゾンを併用して投与される場合があります。[Indian J Endocrinol Metab. 2018 May-Jun;22(3):392-396.]
炭酸リチウム(リーマス®)使用時の注意
リチウムの体外排泄が悪い状態では、血中濃度が上昇し過ぎてリチウム中毒になる危険があります。具体的には、
- 慢性腎不全
- 脱水;①特に甲状腺機能亢進状態で発熱、発汗、下痢がある場合、②心房細動(Af)・心不全で利尿剤(サイアザイド系利尿剤、ループ利尿剤)使用中
- 高齢者
- 非ステロイド性消炎鎮痛剤(NSAIDs)、ACE阻害薬(アンジオテンシン変換酵素阻害薬)・アンジオテンシンII受容体拮抗薬(ARB)[アルドステロン分泌抑制でナトリウム排泄増加、リチウム再吸収促進]
炭酸リチウム錠の添付文書に、「発熱、発汗又は下痢を伴う疾患のある患者には投与しないこと」(禁忌)と記されているため、甲状腺機能亢進状態では使用不可の可能性があります。
リチウム投与は慎重に。添付文書には、「投与初期又は 用量を増量したときには維持量が決まるまでは1週間に1回をめどに、維持量の投与中には2~3ヵ月に3回をめどに、 血清リチウム濃度の測定結果に基づきトラフ値を評価しながら使用すること。」と明記されています。
また、甲状腺機能亢進症/バセドウ病性精神障害で選択的セロトニン再取り込み阻害剤(フルボキサミン等)やセロトニン・ノルアドレナリン再取り込み阻害剤(ミルナシプラン等)、ノルアドレナリン・セロトニン作動性抗うつ剤(ミルタザピン)を服薬中なら、脳内セロトニン濃度が上昇してセロトニン症候群 を引きおこす危険があります。
甲状腺関連の上記以外の検査・治療 長崎甲状腺クリニック(大阪)
- 甲状腺編
- 甲状腺編 part2
- 内分泌代謝(副甲状腺/副腎/下垂体/妊娠・不妊等
も御覧ください
長崎甲状腺クリニック(大阪)とは
長崎甲状腺クリニック(大阪)は日本甲状腺学会認定 甲状腺専門医[橋本病,バセドウ病,甲状腺超音波(エコー)検査など]による甲状腺専門クリニック。大阪府大阪市東住吉区にあります。平野区,住吉区,阿倍野区,住之江区,松原市,堺市,羽曳野市,八尾市,天王寺区,生野区,東大阪市,浪速区も近く。