転移性甲状腺癌(他臓器の癌から甲状腺への転移)[日本甲状腺学会認定 甲状腺専門医 橋本病 バセドウ病 甲状腺エコー検査 長崎甲状腺クリニック 大阪]
甲状腺:専門の検査/治療/知見① 橋本病 バセドウ病 甲状腺エコー 長崎甲状腺クリニック大阪
甲状腺専門の長崎甲状腺クリニック(大阪府大阪市東住吉区)院長が海外・国内論文に眼を通して得た知見、院長自身が大阪市立大学(現、大阪公立大学) 代謝内分泌内科(内骨リ科)で得た知識・経験・行った研究、日本甲状腺学会で入手した知見です。
長崎甲状腺クリニック(大阪)以外の写真・図表はPubMed等で学術目的にて使用可能なもの、public health目的で官公庁・非営利団体等が公表したものを一部改変しています。引用元に感謝いたします。尚、本ページは長崎甲状腺クリニック(大阪)の経費で非営利的に運営されており、広告収入は一切得ておりません。
甲状腺・動脈硬化・内分泌代謝に御用の方は 甲状腺編 動脈硬化編 甲状腺以外のホルモンの病気(副甲状腺/副腎/下垂体/妊娠・不妊など) 糖尿病編 をクリックください。
Summary
転移性甲状腺癌(他臓器癌から甲状腺へ転移)は①乳癌②肺癌(最多)③腎臓癌(臨床的に最も問題) ④悪性黒色腫⑤胃がん・大腸がん・食道がん:稀など。超音波検査(エコー)上、低エコー領域、腺腫様甲状腺腫・良性濾胞腺腫、甲状腺濾胞癌と見分け付かず。癌性リンパ管炎をおこすと急激な前頚部腫脹、びまん性甲状腺腫、圧痛、破壊性甲状腺炎(甲状腺中毒症)、エコー上、①びまん性低エコー像②樹枝状低エコー(拡張したリンパ管)③甲状腺腫大のみでSOL・低エコーを形成しないため、亜急性甲状腺炎・急性化膿性甲状腺炎と鑑別要。穿刺細胞診で低分化癌、未分化癌と判定され簡単に診断できる。
Keywords
転移性甲状腺癌,甲状腺,転移,乳癌,肺癌,腎臓癌,悪性黒色腫,胃がん,大腸がん,癌性リンパ管炎
転移性甲状腺癌(他臓器の癌から甲状腺への転移)は、甲状腺癌全体の1%以下(約0.05%)と稀です。本来、甲状腺組織は
- 血流量が多く早い
- ヨウ素(ヨード)含有量や酸素濃度が高い(活性酸素が多い)( 甲状腺と茶, 活性酸素 )
ため、甲状腺に流れてきた腫瘍細胞は定着しにくいとされます。 (Am J Pathol 1931 ; 7 : 187-208)
転移性甲状腺癌(他臓器の癌から甲状腺への転移)としてよく知られるのは、
- 乳癌:甲状腺乳頭癌と超音波(エコー)検査上、同じに見えますが、よく見ると違いがあります(乳癌の甲状腺転移)
- 肺癌:転移性甲状腺癌で最多(剖検例で最も多い)。腺癌、扁平上皮癌、小細胞癌いずれもあります。(詳しくは、逆もあり、肺癌 ・悪性中皮腫の甲状腺転移 )
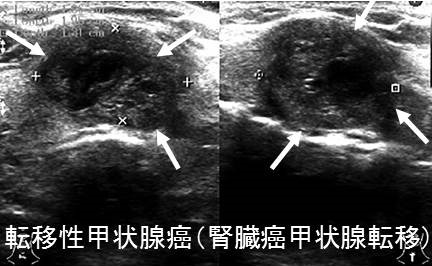
- 腎臓癌(臨床的に問題となる転移性甲状腺癌で、もっとも多い) (腎臓癌と甲状腺)
腎細胞癌甲状腺転移は、原発巣摘出後かなり長期で見つかる事が多く、平均7.7(3.3-13)年とされます(ANZ J Surg. 2021 Apr;91(4):708-715.)。超音波(エコー)検査上、腺腫様甲状腺腫、良性濾胞腺腫(淡明細胞型)、悪性の甲状腺濾胞癌と見分けが付きません。また、腎細胞がん甲状腺転移における穿刺細胞診の診断率は低く11%です。(Ultrasonography 2017; 36(3):252-259.)
- 悪性黒色腫
- 胃癌:約4%と稀
- 大腸がん:比較的稀。境界明瞭な低エコー領域であったとの報告あり。
エコー上、腺腫様甲状腺腫、良性濾胞腺腫、悪性の甲状腺濾胞癌と見分けが付きません。
ほとんどが、大腸がん肺転移も合併します。
(Int J Surg Case Rep. 2021 Apr;81:105804.)[甲状腺転移,肺転移にて発見された上行結腸癌の1切除例日臨外会誌71(3),766―770,2010]
- 食道がん:まれ。
①明らかな腫瘤を形成する場合。
②癌性リンパ管炎をおこし、甲状腺超音波検査(エコー)では甲状腺腫大の所見しかないが、穿刺細胞診をすれば確定できる。
- 子宮頸癌・子宮体部神経内分泌腫瘍・子宮頚部神経内分泌がん・子宮平滑筋肉腫の甲状腺転移;非常にまれ
です。(Cancer. 1997 Feb 1; 79(3):574-8.)
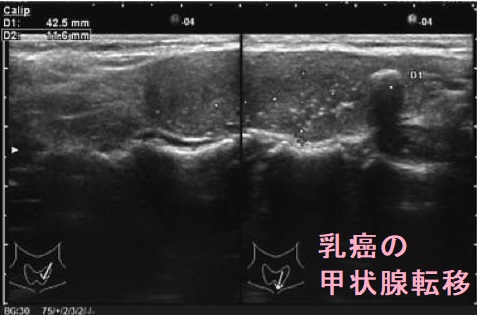
乳癌の甲状腺転移は稀だが、臨床上問題となる転移性甲状腺癌の原因として、腎がんに次いで多い。乳癌の甲状腺転移と甲状腺乳頭癌は超音波(エコー)画像で同じ。乳癌の甲状腺転移でも血中サイログロブリンは甲状腺組織の破壊により高値、CA15-3も高値。のう胞型腫瘤の乳癌は、のう胞液中CA15-3が高値。穿刺細胞診、組織診でサイログロブリン染色陰性、エストロゲンレセプター/プロゲステロンレセプター染色陽性[ただし、篩(ふるい・モルラ)型甲状腺乳頭癌も陽性]。乳癌の甲状腺転移の約半数は、びまん浸潤型で橋本病(慢性甲状腺炎)、甲状腺びまん性硬化型乳頭癌と鑑別要。
乳癌の甲状腺転移
乳癌の甲状腺転移と甲状腺乳頭癌の鑑別
超音波(エコー)画像の違い
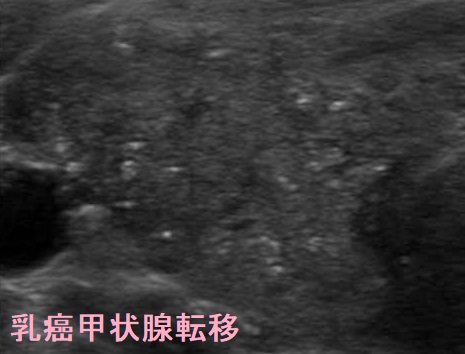
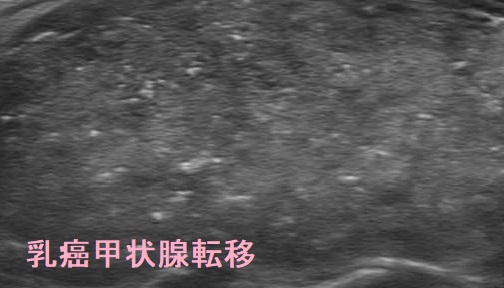
乳癌の甲状腺転移と甲状腺乳頭癌は超音波(エコー)画像で同じに見えます。先に乳癌が見つかって治療されている場合、乳癌の甲状腺転移が疑われますが、先に甲状腺腫瘤や甲状腺機能低下症が見つかった場合、甲状腺乳頭癌とリンパ節転移が疑われます。
当然、乳癌の甲状腺転移と甲状腺乳頭癌は治療方針が全く異なるため、必ず鑑別しなければなりません。
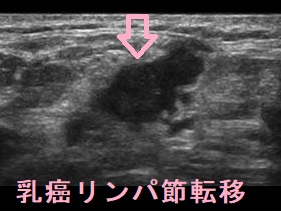
超音波(エコー)画像で同じに見えると言っても、よく観察すると全く同じではありません。筆者の経験では、甲状腺乳頭癌はリンパ節転移を伴いますが、甲状腺原発巣の方が主体で、腺内転移が多発していたり、原発巣が大きく、周囲への浸潤を認めたりします。頚部リンパ節転移の道筋をたどると、乳房とは方向が違う外側頚部に辿り着いたりします。
一方、乳癌の甲状腺転移は、頚部リンパ節転移が主体で、甲状腺内の病変に比べて、圧倒的に数が多く、大きい事が多い。頚部リンパ節転移の道筋をたどると、鎖骨上窩から乳房に続いています(鎖骨上窩より下はCT 5mmスライスで観察)。
腫瘍マーカーの違い
甲状腺の腫瘍マーカーとなる血中サイログロブリンは、乳癌の甲状腺転移でも甲状腺組織の破壊により上昇するため鑑別の指標になりません。乳癌の腫瘍マーカーとなるCA15-3が高値なら、乳癌の甲状腺転移が濃厚になりますが、必ずしも上昇しないため低値では判断できません。また、CEAが高い場合、甲状腺髄様癌の可能性も考えられます。
のう胞型腫瘤を形成する乳癌の甲状腺転移なら、のう胞液中のCA15-3が高値になる可能性があります。良性の乳腺嚢胞では、のう胞液中のCA15-3濃度は血中と同じレベルです(Int J Gynaecol Obstet. 1995 Feb;48(2):187-92.)。
また、膵嚢胞でも、粘液性膵嚢胞腺癌では、良性漿液性膵のう胞、良性粘液性膵のう胞、炎症性偽のう胞に比べ、のう胞液中のCA 15-3濃度が10倍近い高値になります(Surgery. 1994 Jan;115(1):52-5.)。
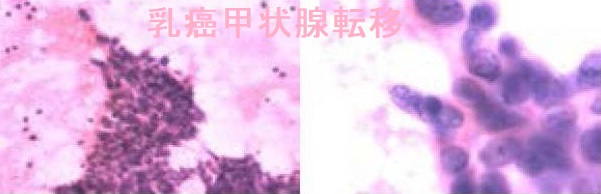
穿刺細胞診、免疫染色の違い
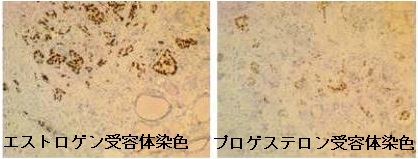
穿刺細胞診、あるいは組織診でサイログロブリン染色陽性なら甲状腺乳頭癌が確定。エストロゲンレセプター/プロゲステロンレセプター染色で陽性なら乳癌の甲状腺転移の可能性大[ただし、篩(ふるい・モルラ)型甲状腺乳頭癌はエストロゲンレセプター/プロゲステロンレセプター染色陽性 遺伝性大腸ポリープ/大腸がんと甲状腺癌]。
穿刺細胞診、あるいは組織診でサイログロブリン染色陽性なら甲状腺乳頭癌が確定。エストロゲンレセプター/プロゲステロンレセプター染色で陽性なら乳癌の甲状腺転移の可能性大[ただし、篩(ふるい・モルラ)型甲状腺乳頭癌はエストロゲンレセプター/プロゲステロンレセプター染色陽性 遺伝性大腸ポリープ/大腸がんと甲状腺癌]。
(Afr Health Sci. 2017 Dec;17(4)1035-1043.)
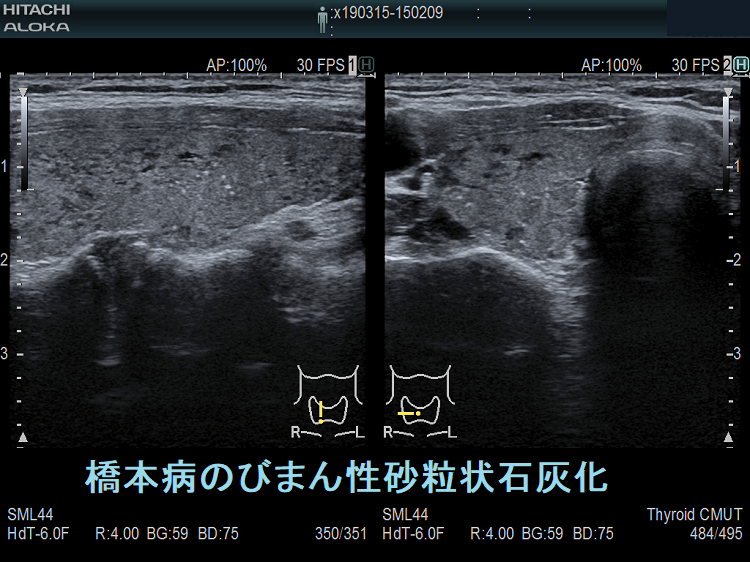
甲状腺びまん性硬化型乳頭癌、橋本病(慢性甲状腺炎)のびまん性砂粒状石灰化と鑑別
乳癌の甲状腺転移の約半数は、びまん浸潤型で
- 橋本病(慢性甲状腺炎)(橋本病の甲状腺内に広範な、びまん性砂粒状石灰化 )
- 甲状腺びまん性硬化型乳頭癌(DSPTC)
と誤診される危険性があります(Cancer 15: 557-565, 1962)(パジェット病(Paget病)と甲状腺)。
乳癌の甲状腺転移の治療
甲状腺にしか転移所見がない場合、甲状腺を摘出すれば、甲状腺内の乳がん細胞播種を防げるが、乳がん自体の予後は改善しないとされます (Clin Endocrinol( Oxf) 2007 ; 66 : 565-571)。頸部圧迫症状が強い場合、反回神経麻痺、気管浸潤がある場合、手術により改善する可能性があります。
転移性甲状腺癌は、ほとんど無症状ですが、
- 甲状腺組織の破壊による
①破壊性甲状腺炎(無痛性甲状腺炎)→甲状腺機能低下症
②最初から甲状腺機能低下症;結節型で少なく、びまん型で多い。 - 頚部腫瘤(無痛性、硬い事が多い)
- 癌性リンパ管炎を起こす事があります(下記)
病勢が速いと(特に急激な前頚部腫脹)、甲状腺組織の破壊による破壊性甲状腺炎(無痛性甲状腺炎)→甲状腺機能低下症
病変部は硬く、圧痛あり、低エコーor 等エコー、血中CRP・サイログロブリン上昇もあり亜急性甲状腺炎 との鑑別難だが、全身への多発転移(遠隔転移)の一つの事多く、周囲の鎖骨窩や頚部に明らかな転移リンパ節認めるので推察可能。穿刺細胞診で、亜急性甲状腺炎なら多核巨細胞(中等度出現)/類上皮細胞(多数出現)と、好中球(急性炎症の白血球)の浸潤認める。
橋本病(慢性甲状腺炎)を合併症していると橋本病(慢性甲状腺炎)を基盤とする無痛性甲状腺炎と鑑別難だが、全身への多発転移(遠隔転移)の一つの事多く、周囲の鎖骨窩や頚部に明らかな転移リンパ節認めるので推察可能。穿刺細胞診で、橋本病(慢性甲状腺炎)を基盤とする無痛性甲状腺炎なら、わずかに異型のある好酸性細胞(Hürthle 細胞)が増殖し、リンパ球集簇、炎症性多核巨細胞も認める。
報告例を挙げると、肺腺癌の甲状腺転移、採血データはFT3 7.72pg/mL, FT4 3.84ng/dL, TSH 0.02 μIU/mL, TRAb 1.07 IU/L(<2.0), サイログロブリン 2240ng/mL, 抗サイログロブリン抗体(Tg抗体:TgAb) 33 IU/mL(0~28)で、亜急性甲状腺炎、橋本病(慢性甲状腺炎)を基盤とする無痛性甲状腺炎と区別できません。(第62回 日本甲状腺学会 P34-2 肺腺癌の甲状腺内占拠性病変(転移性甲状腺癌)による破壊性甲状腺炎の一例)
甲状腺に転移して癌性リンパ管炎をおこすと、
- 急激な前頚部腫脹(首が腫れます);なぜか、原発巣である他臓器癌(甲状腺以外の癌)の手術・化学療法・放射線治療などが終わった小寛解後に多い。
- びまん性甲状腺腫(甲状腺全体が腫れます)[急激な甲状腺びまん性腫脹(急性反応、急性一過性甲状腺腫大)と同じような超音波(エコー)所見。下記5.];〃。
- 圧痛を伴うことがある。
- 軽度の破壊性甲状腺炎(甲状腺中毒症)
- 甲状腺超音波検査(エコー)にて、
①びまん性低エコー像(腫瘤形成せず)
②樹枝状低エコー(拡張したリンパ管)
③甲状腺腫大のみでSOL・低エコーを形成しない事がある;亜急性甲状腺炎・急性化膿性甲状腺炎と鑑別要。意外と穿刺細胞診で簡単に診断できます(下記6.)。
いずれも、エラストグラフィーで硬い事が多い(悪性リンパ腫は軟らかい)。
- 穿刺細胞診で濾胞上皮とは異なる悪性細胞
[Int J Mol Sci. 2022 Mar 17;23(6):3242.](第54回 日本甲状腺学会 P163 特異な超音波像を呈した肺癌の転移による甲状腺腫の1例)
筆者の経験では、穿刺細胞診の報告書に「低分化癌」との病理診断が書いてある事が多く、確定診断には組織生検(コアニードル生検)が必要。[Otolaryngol Head Neck Surg. 2016 Apr;154(4):618-25.]
同様の報告として、肺腺癌術後の小寛解期に、急激な甲状腺腫大をおこし、甲状腺未分化癌が疑われるも穿刺細胞診で甲状腺低分化型乳頭癌の診断。、しかし、組織生検では腺癌細胞が乳頭状増殖しており、甲状腺低分化型乳頭癌に似ているが乳頭癌特有の核所見なし。
(第53回 日本甲状腺学会 P135 甲状腺未分化癌との鑑別を要した肺癌術後甲状腺転移の1例)
甲状腺専門医にはなじみがありませんが、肺腺癌組織は乳頭状構造主体の場合が珍しくありません。[J Thorac Oncol. 2020 Oct;15(10):1599-1610.]
乳頭癌特有の核所見(核溝・すりガラス核・核内細胞質封入体など)のない甲状腺乳頭癌篩型(モルラ型)、甲状腺円柱細胞癌(CCV)との鑑別は難しいと思われます。
転移性甲状腺癌の超音波検査(エコー)所見は、
- 低エコー輝度、あるいは低エコー領域
- 結節型、びまん型いずれもあり(Surg Today. 2014 Jan;44(1):55-61.)
- 内部血流少ない
- 原則、腫瘍内石灰化は無い。原発巣が石灰化している場合は例外(乳がん、悪性中皮腫)
- 結節型は腺腫様甲状腺腫、良性濾胞腺腫(淡明細胞型)、甲状腺濾胞癌と見分けが付きにくい
- 乳癌の甲状腺転移は、甲状腺乳頭癌とほぼ同じに見えますが、よく見ると違いがあります(乳癌の甲状腺転移)
- 癌性リンパ管炎をおこすと、びまん性低エコー像、樹枝状低エコー(拡張したリンパ管)、甲状腺腫大のみの事も
- いずれも、エラストグラフィーで硬い事が多い(悪性リンパ腫は軟らかい)
穿刺細胞診では、
- 原発巣と同じ細胞が出れば確定。
原発巣が腺癌では、腺腔形成、重積傾向の強い乳頭状集塊扁平上皮癌では、オレンジG好性細胞、紡錘形細胞の集塊
- 実際、腺腫様甲状腺腫、良性濾胞腺腫(淡明細胞型)、甲状腺濾胞癌などと区別できないことがある。
特定できたとしても、低分化癌、未分化癌と言う結果で、臓器を特定できない、あるいは甲状腺原発かも分からない事が多い。
- 乳癌の甲状腺転移は、甲状腺乳頭癌と区別不能で、エストロゲンレセプター/プロゲステロンレセプター染色により鑑別[ただし、篩(ふるい)型[モルラ(渦巻き)型]甲状腺乳頭癌(cribriform-morular variant)はエストロゲンレセプター/プロゲステロンレセプター染色陽性]
- 癌性リンパ管炎は、穿刺細胞診でしか診断不能。組織生検で確定。
筆者の経験では、穿刺細胞診の病理診断結果は低分化癌として返ってくる事が多く、確定診断には組織生検(コアニードル生検)が必要。
(同様の報告)肺腺癌術後、小寛解期に急激な甲状腺腫大をおこし、甲状腺未分化癌が疑われて穿刺細胞診すると甲状腺低分化型乳頭癌の病理診断。組織生検では、腺癌細胞が乳頭状増殖しているが、乳頭癌特有の核所見なし。
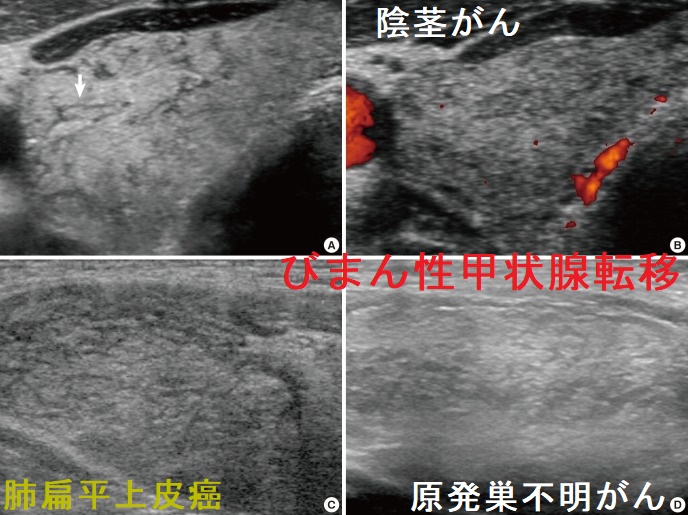
びまん性甲状腺転移をおこす癌として、
- 肺癌
- 原発巣不明がん
- 胆管がん
- 陰茎がん
- 乳癌 [World J Clin Cases. 2022 Jan 21;10(3):1106-1115.]
- 胃印環細胞癌[J Med Ultrason (2001). 2017 Jan;44(1):133-139.]
などがあります。甲状腺びまん性硬化型乳頭癌(DSPTC)との鑑別要。
超音波(エコー)検査では、甲状腺全体がびまん性に腫大し、内部は低エコーまたは等エコーで不均一。低エコー線(樹枝状低rコー)を伴い網状パターン(癌性リンパ管炎)。[J Korean Med Sci. 2014 Jun;29(6):818-24.]
甲状腺組織の破壊により甲状腺機能低下症をきたす。
Pseudo progression(偽増悪)とは、免疫チェックポイント阻害薬(ICI)などの免疫療法により活性化されたリンパ球が癌病巣に集簇し、まるで増悪したかのように腫瘍が大きくなる、または癌病巣が増えたように見える現象です。
転移性甲状腺癌に免疫チェックポイント阻害薬(ICI)を投与した時にも起こり得ます(第63回 日本甲状腺学会 C10-4 ニボルマブ投与後に急速な甲状腺腫大を認めた胃癌甲状腺転移の一例)。
ただし、Pseudo progression(偽増悪)と思っても、
- 免疫チェックポイント阻害薬(ICI)が効かず、本当に腫瘍が増大
- 免疫チェックポイント阻害薬(ICI)による破壊性甲状腺炎(免疫チェックポイント阻害薬による甲状腺機能障害(甲状腺irAE))
などの可能性を鑑別する必要があります。
甲状腺関連の上記以外の検査・治療 長崎甲状腺クリニック(大阪)
- 甲状腺編
- 甲状腺編 part2
- 内分泌代謝(副甲状腺/副腎/下垂体/妊娠・不妊等
も御覧ください
長崎甲状腺クリニック(大阪)とは
長崎甲状腺クリニック(大阪)は日本甲状腺学会認定 甲状腺専門医[橋本病,バセドウ病,甲状腺超音波(エコー)検査など]による甲状腺専門クリニック。大阪府大阪市東住吉区にあります。平野区,住吉区,阿倍野区,住之江区,松原市,堺市,羽曳野市,八尾市,天王寺区,東大阪市,生野区,浪速区も近く。